
Сви иЛиве садржаји су медицински прегледани или проверени како би се осигурала што већа тачност.
Имамо стриктне смјернице за набавку и само линкамо на угледне медијске странице, академске истраживачке институције и, кад год је то могуће, медицински прегледане студије. Имајте на уму да су бројеви у заградама ([1], [2], итд.) Везе које се могу кликнути на ове студије.
Ако сматрате да је било који од наших садржаја нетачан, застарио или на неки други начин упитан, одаберите га и притисните Цтрл + Ентер.
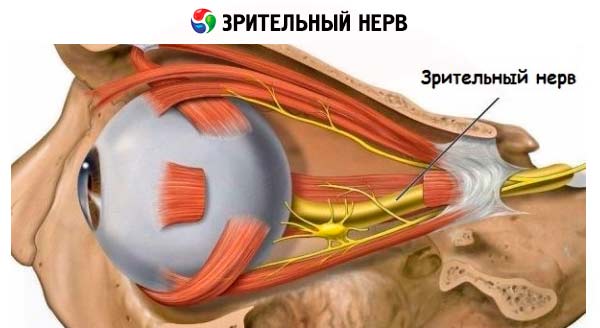
Преглед кранијалних нерава. Пар II: оптички нерв (n. opticus)
Медицински стручњак за чланак
Последње прегледано: 07.07.2025
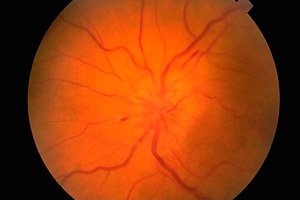
Оптички нерв проводи визуелне импулсе од мрежњаче ока до кортекса окципиталног режња.
Приликом прикупљања анамнезе утврђује се да ли пацијент има било какве промене у виду. Промене у оштрини вида (на даљину или близу) су у надлежности офталмолога. У случају пролазних епизода замућеног вида, ограничених видних поља, фотопсија или сложених визуелних халуцинација, неопходан је детаљан преглед целог визуелног анализатора. Најчешћи узрок пролазног оштећења вида је мигрена са визуелном ауром. Визуелни поремећаји су најчешће представљени бљесковима светлости или светлуцавим цик-цаковима (фотопсије), треперењем, губитком дела или целог видног поља. Визуелна аура мигрене развија се 0,5-1 сат (или мање) пре напада главобоље, траје у просеку 10-30 минута (не више од 1 сата). Главобоља са мигреном се јавља најкасније 60 минута након завршетка ауре. Визуелне халуцинације попут фотопсија (бљескови, варнице, цик-цак) могу представљати ауру епилептичног напада у присуству патолошког фокуса који иритира кортекс у пределу калкарног жлеба.
Оштрина вида и њено проучавање
Оштрину вида одређују офталмолози. За процену оштрине вида на даљину користе се посебне табеле са круговима, словима и бројевима. Стандардна табела која се користи у Украјини садржи 10-12 редова знакова (оптотипова), чије се величине смањују одозго надоле у аритметичкој прогресији. Вид се испитује са удаљености од 5 м, табела треба да буде добро осветљена. Норма (оштрина вида 1) је таква оштрина вида при којој је испитаник у стању да разликује оптотипове 10. (рачунајући одозго) линије са ове удаљености. Ако је испитаник у стању да разликује знакове 9. линије, његова оштрина вида је 0,9, 8. линије - 0,8, итд. Другим речима, читање сваке следеће линије одозго надоле указује на повећање оштринe вида за 0,1. Оштрина вида на близину се проверава помоћу других посебних табела или тако што се пацијенту затражи да прочита текст из новина (нормално, ситни новински отисак се може разликовати са удаљености од 80 цм). Ако је оштрина вида толико лоша да пацијент не може ништа да прочита ни са које удаљености, ограничава се на бројање прстију (лекарева рука је постављена у висини пацијентових очију). Ако је и то немогуће, пацијента се тражи да утврди да ли се налази у мрачној или осветљеној просторији. Смањена оштрина вида ( амблиопија ) или потпуно слепило (амауроза) настаје када је оштећена мрежњача или оптички живац. Код таквог слепила, директна реакција зенице на светлост нестаје (због прекида аферентног дела зеничног рефлексног лука), али реакција зенице као одговор на осветљење здравог ока остаје нетакнута (еферентни део зеничног рефлексног лука, представљен влакнима трећег кранијалног живца, остаје нетакнут). Споро прогресиван губитак вида се примећује када је оптички живац или хијазма компресована тумором.
Знаци кршења
Пролазни краткотрајни губитак вида на једном оку (пролазно монокуларно слепило, или amaurosis fugax - од латинског „пролазно“) може бити узрокован пролазним поремећајем снабдевања крвљу мрежњаче. Пацијент га описује као „завесу која пада одозго надоле“ када се појави и као „завесу која се диже“ када се покреће уназад. Вид се обично обнавља у року од неколико секунди или минута. Акутно и прогресивно смањење вида током 3-4 дана, које се затим обнавља у року од неколико дана до недеља и често је праћено болом у очима, карактеристично је за ретробулбарни неуритис. Изненадни и упорни губитак вида јавља се код прелома костију предње лобање у пределу оптичког канала; код васкуларних лезија оптичког нерва и темпоралног артеритиса. Када се блокира зона бифуркације базиларне артерије и развије билатерални инфаркт окципиталних режњева са оштећењем примарних визуелних центара обе мождане хемисфере, јавља се „тубуларни“ вид или кортикално слепило. „Цевасти“ вид је узрокован билатералном хемианопсијом са очувањем централног (макуларног) вида на оба ока. Очување вида у уском централном видном пољу објашњава се чињеницом да се зона макуларне пројекције на полу потиљачног режња снабдева крвљу из неколико артеријских сливова и, у случају инфаркта потиљачних режњева, најчешће остаје нетакнута. Оштрина вида код ових пацијената је благо смањена, али се понашају као да су слепи. „Кортикално“ слепило се јавља у случају инсуфицијенције анастомоза између кортикалних грана средње и задње мождане артерије у областима потиљачног кортекса одговорних за централни (макуларни) вид. Кортикално слепило карактерише се очувањем зеничних реакција на светлост, пошто визуелни путеви од мрежњаче до можданог стабла нису оштећени. Кортикално слепило са билатералним оштећењем окципиталних режњева и паријето-окципиталних подручја у неким случајевима може бити комбиновано са порицањем овог поремећаја, ахроматопсијом, апраксијом коњугованих покрета очију (пацијент не може усмерити поглед ка објекту који се налази у периферном делу видног поља) и немогућношћу визуелног опажања објекта и додиривања. Комбинација ових поремећаја назива се Балинтов синдром.
Видна поља и њихово проучавање
Видно поље је област простора коју види непомично око. Интегритет видних поља одређен је стањем целог видног пута (оптичких нерава, оптичког тракта, оптичког зрачења, кортикалне видне области, која се налази у калкарном жлебу на медијалној површини окципиталног режња). Због преламања и укрштања светлосних зрака у сочиву и преласка видних влакана из истих половина мрежњаче у хијазму, десна половина мозга је одговорна за интегритет леве половине видног поља сваког ока. Видна поља се процењују посебно за свако око. Постоји неколико метода за њихову приближну процену.
- Наизменична процена појединачних видних поља. Лекар седи насупрот пацијента. Пацијент покрива једно око дланом, а другим оком гледа у корен лекарског носа. Чекић или прсти који се мрдају померају се дуж обода од иза пацијентове главе до центра његовог видног поља и од пацијента се тражи да забележи тренутак када се чекић или прсти појављују. Преглед се спроводи наизменично у сва четири квадранта видних поља.
- Метод „претње“ се користи у случајевима када је потребно испитати видна поља пацијента који је недоступан говорном контакту (афазија, мутизам итд.). Лекар, оштрим „претећим“ покретом (од периферије ка центру), приближава испружене прсте руке пацијентовој зеници, посматрајући њено трептање. Ако је видно поље нетакнуто, пацијент трепће као одговор на приближавање прста. Прегледају се сва видна поља сваког ока.
Описане методе се односе на скрининг; дефекти видног поља се прецизније откривају помоћу посебног уређаја - периметра.
Знаци кршења
Монокуларни дефекти видног поља обично су узроковани патологијом очне јабучице, мрежњаче или оптичког живца - другим речима, оштећење видних путева пре њиховог укрштања (хијазма) узрокује поремећај видног поља само на једном оку, које се налази на захваћеној страни. Бинокуларни дефекти видног поља (хемианопсија) могу бити битемпорални (оба ока имају темпорални губитак видних поља, тј. десно око има десно, лево око има лево) или хомонимни (свако око има исти губитак видних поља - или лево или десно). Битемпорални дефекти видног поља настају код лезија у подручју укрштања оптичких влакана (на пример, оштећење хијазме у ониксој и хипофизи). Хомонимни дефекти видног поља настају када су захваћени оптички тракт, оптичко зрачење или визуелни кортекс, тј. када је захваћен визуелни пут изнад хијазме (ови дефекти се јављају у видним пољима супротним од лезије: ако је лезија у левој хемисфери, захваћена су десна видна поља оба ока и обрнуто). Оштећење темпоралног режња доводи до дефекта у хомонимним горњим квадрантима видних поља (контралатерална горња квадрантна анопсија), а оштећење паријеталног режња доводи до дефекта у хомонимним доњим квадрантима видних поља (контралатерална доња квадрантна анопсија).
Дефекти проводљивог видног поља ретко су повезани са променама у оштрини вида. Чак и са значајним периферним дефектима видног поља, централни вид може бити очуван. Пацијенти са дефектима видног поља узрокованим оштећењем видних путева изнад хијазме можда нису свесни њиховог присуства, посебно у случајевима оштећења паријеталног режња.
 [ 1 ]
[ 1 ]
Фундус и његов преглед
Очно дно се прегледа офталмоскопом. Процењује се стање главе очног живца (папиле) (почетни, интраокуларни део очног живца видљив током офталмоскопије), мрежњаче и крвних судова очног дна. Најважније карактеристике очног дна су боја главе очног живца, јасноћа његових граница, број артерија и вена (обично 16-22), присуство венске пулсације, евентуалне абнормалности или патолошке промене: хеморагије, ексудат, промене на зидовима крвних судова у пределу жуте мрље (макуле) и на периферији мрежњаче.
Знаци кршења
Едем оптичког диска карактерише се његовим испупчењем (диск вири изнад нивоа мрежњаче и вири у очну шупљину), црвенилом (крвни судови на диску су оштро проширени и испуњени крвљу); границе диска постају нејасне, број крвних судова мрежњаче се повећава (више од 22), вене не пулсирају, присутна су крварења. Билатерални едем оптичког диска ( конгестивна папила очног живца ) се примећује са повећаним интракранијалним притиском (процес запремине у лобањској шупљини, хипертензивна енцефалопатија итд.). Оштрина вида у почетку обично није погођена. Ако се повећање интракранијалног притиска не елиминише благовремено, оштрина вида постепено опада и развија се слепило услед секундарне атрофије очног живца.
Конгестија главе очног живца мора се разликовати од инфламаторних промена (папилитис, оптички неуритис ) и исхемијске оптичке неуропатије. У овим случајевима, промене на глави су често једностране, типични су бол у пределу очне јабучице и смањена оштрина вида. Бледило главе очног живца у комбинацији са смањеном оштрином вида, сужавањем видних поља, смањеним зеничним реакцијама карактеристично је за атрофију очног живца, која се развија код многих болести које погађају овај живац (инфламаторне, дисметаболичке, наследне). Примарна атрофија очног живца развија се са оштећењем очног живца или хијазме, док је глава бледа, али има јасне границе. Секундарна атрофија очног живца развија се након едема главе очног живца, границе главе су у почетку нејасне. Селективна бледило темпоралне половине очног диска може се приметити код мултипле склерозе, али се ова патологија лако може помешати са варијантом нормалног стања очног диска. Пигментна дегенерација мрежњаче је могућа код дегенеративних или инфламаторних болести нервног система. Други важни патолошки налази за неуролога током прегледа фундуса укључују артериовенски ангиом мрежњаче и симптом „вишњине коштице“, који је могућ код многих ганглиозидоза и карактерише се присуством беле или сиве заобљене лезије у макули, у чијем се центру налази вишњевоцрвена мрља. Њено порекло је повезано са атрофијом ганглијских ћелија мрежњаче и пропуштањем васкуларне мембране кроз њу.

