
Сви иЛиве садржаји су медицински прегледани или проверени како би се осигурала што већа тачност.
Имамо стриктне смјернице за набавку и само линкамо на угледне медијске странице, академске истраживачке институције и, кад год је то могуће, медицински прегледане студије. Имајте на уму да су бројеви у заградама ([1], [2], итд.) Везе које се могу кликнути на ове студије.
Ако сматрате да је било који од наших садржаја нетачан, застарио или на неки други начин упитан, одаберите га и притисните Цтрл + Ентер.
Синдром полицистичних јајника.
Медицински стручњак за чланак
Последње прегледано: 04.07.2025
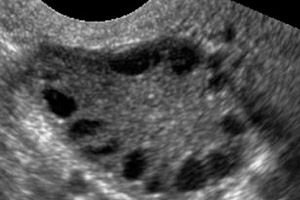
Синдром полицистичних јајника је мултифакторијална хетерогена патологија коју карактеришу поремећаји менструалног циклуса, хронична ановулација, хиперандрогенизам, цистичне промене у јајницима и неплодност. Синдром полицистичних јајника карактерише умерена гојазност, нередовне менструације или аменореја и симптоми вишка андрогена (хирзутизам, акне). Јајници обично садрже много циста. Дијагноза се заснива на тестовима трудноће, нивоима хормона и прегледу како би се искључио вирилизујући тумор. Лечење је симптоматско.
Узроци синдром полицистичних јајника
Синдром полицистичних јајника је честа ендокрина патологија репродуктивног система, која се јавља код 5-10% пацијената; карактерише се ановулацијом и вишком андрогена непознате етиологије. Јајници могу бити нормалне величине или увећани, са глатком, задебљаном капсулом. По правилу, јајници садрже много малих фоликуларних циста, пречника 26 мм; понекад се срећу и велике цисте које садрже атретичне ћелије. Нивои естрогена се повећавају, што доводи до повећаног ризика од ендометријалне хиперплазије и, на крају, рака ендометријума. Нивои андрогена су често повећани, што повећава ризик од метаболичког синдрома и хирзутизма.
 [ 13 ]
[ 13 ]
Патогенеза
Жене са синдромом полицистичних јајника (PCOS) имају абнормалности у метаболизму андрогена и естрогена и поремећену синтезу андрогена. Болест је праћена високим серумским концентрацијама андрогених хормона као што су тестостерон, андростендион, дехидроепиандростерон сулфат и (DHEA-S). Међутим, понекад се могу утврдити нормални нивои андрогена.
Синдром полицистичних јајника је такође повезан са инсулинском резистенцијом, хиперинсулинемијом и гојазношћу. Хиперинсулинемија такође може довести до супресије синтезе SHBG, што заузврат може појачати андрогене карактеристике.
Поред тога, инсулинска резистенција код PCOS-а повезана је са адипонектином, хормоном који луче адипоцити и који регулише метаболизам липида и ниво глукозе у крви.
Повећање нивоа андрогена прати повећање стимулативног ефекта лутеинизујућег хормона (ЛХ) који лучи предњи режњ хипофизе, што доводи до раста тека ћелија јајника. Ове ћелије, заузврат, повећавају синтезу андрогена (тестостерон, андростендион). Због смањеног нивоа фоликулостимулирајућег хормона (ФСХ) у односу на ЛХ, грануларне ћелије јајника не могу ароматизовати андрогене у естрогене, што доводи до смањења нивоа естрогена и накнадне ановулације.
Неки докази указују на то да пацијенти имају функционално оштећење цитохрома П450ц17, 17-хидроксилазе, што инхибира биосинтезу андрогена.
Синдром полицистичних јајника је генетски хетероген синдром. Студије чланова породице са PCOS доказују аутозомно доминантно наслеђивање. Недавно је потврђена генетска веза између PCOS и гојазности. Варијанта FTO гена (rs9939609, која предиспонира општу гојазност) значајно је повезана са подложношћу развоју PCOS. Идентификовани су полиморфизми локуса 2p16 (2p16.3, 2p21 и 9q33.3) повезани са синдромом полицистичних јајника, као и ген који кодира рецептор лутеинизујућег хормона (LH) и хуманог хорионског гонадотропина (hCG).
Симптоми синдром полицистичних јајника
Симптоми синдрома полицистичних јајника почињу током пубертета и временом се смањују. Редовна менструација неко време након менархе искључује дијагнозу синдрома полицистичних јајника. Прегледом се обично открива обилна цервикална слуз (што одражава висок ниво естрогена). На дијагнозу синдрома полицистичних јајника може се посумњати ако жена има најмање два типична симптома (умерена гојазност, хирзутизам, нередовне менструације или аменореја).
Најчешћа комбинација клиничких симптома је:
- поремећаји менструалног циклуса (олигоменореја, дисфункционално крварење из материце, секундарна аменореја);
- ановулација;
- неплодност;
- хирзутизам;
- поремећај метаболизма масти (гојазност и метаболички синдром);
- дијабетес;
- синдром опструктивне апнеје у сну.
Шта те мучи?
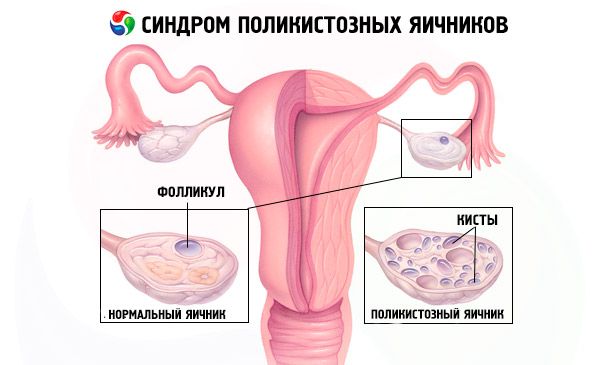
Дијагностика синдром полицистичних јајника
Дијагноза се заснива на искључењу трудноће (тест на трудноћу) и испитивању естрадиола, ФСХ, ТСХ и пролактина у крвном серуму. Дијагноза се потврђује ултразвуком, који открива више од 10 фоликула у јајнику; фоликули се обично налазе на периферији и подсећају на нитку бисера. Ако се примете фоликули у јајницима и хирзутизам, онда треба одредити ниво тестостерона и ДХЕАС. Патолошки нивои се процењују као код аменореје.
 [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ], [ 28 ]
[ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ], [ 28 ]
Анамнеза и физички преглед
Пажљивим прикупљањем анамнезе идентификују се наследни фактори за развој синдрома полицистичних јајника. Током прегледа, индекс телесне масе и однос струка и кукова (нормално ≤ 0,8) се израчунавају како би се дијагностиковала прекомерна телесна тежина и гојазност.
Синдром полицистичних јајника карактерише полиморфизам клиничких и лабораторијских знакова.
Специјалне дијагностичке методе за синдром полицистичних јајника
Хормонска студија је обавезна 3.–5. дана реакције сличне менструалној: одређују се нивои ЛХ, ФСХ, пролактина, тестостерона, надбубрежних андрогена - ДХЕАС, 17-хидроксипрогестерона у крви. Синдром полицистичних јајника карактерише висок индекс ЛХ/ФСХ -> 2,5–3 (због повећања нивоа ЛХ) и хиперандрогенизам.
Да би се разјаснио извор хиперандрогенизма, врши се АЦТХ тест за диференцијалну дијагностику са хиперандрогенизмом изазваним мутацијом гена који кодира ензим 21-хидроксилазе у надбубрежним жлездама (дијагноза латентних и латентних облика адреногениталног синдрома). Техника: у 9 ујутру узима се крв из кубиталне вене, затим се интрамускуларно примењује 1 мг лека синактен-депо, а након 9 сати поново се узима крв. Концентрација кортизола и 17-хидроксипрогестерона се одређује у обе порције крви, затим се израчунава коефицијент помоћу посебне формуле, чије вредности не би требало да прелазе 0,069. У овим случајевима, тест је негативан и жена (или мушкарац) није носилац мутације гена 21-хидроксилазе.
Дифенин тест се изводи ради откривања централних облика синдрома полицистичних јајника и могућности лечења неуротрансмитерским лековима. Техника тестирања: почетна концентрација ЛХ и тестостерона се одређује у крви, затим се дифенин узима 1 таблета 3 пута дневно током 3 дана, након чега се поново одређује концентрација истих хормона у крви. Тест се сматра позитивним ако се ниво ЛХ и тестостерона смањи.
- Ултразвук гениталија открива увећане јајнике (10 цм3 или више), вишеструке фоликуле пречника до 9 мм, задебљање строме јајника и задебљање капсуле.
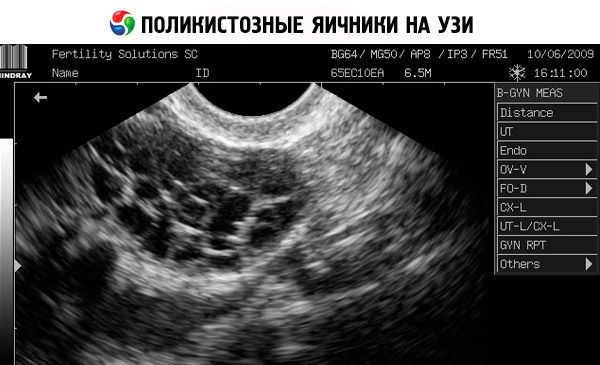
- Поред тога, ако се сумња на инсулинску резистенцију, врши се тест толеранције на глукозу како би се одредио ниво инсулина и глукозе пре и после вежбања.
- Уколико се сумња на адреналну генезу синдрома полицистичних јајника, препоручује се генетско саветовање и ХЛА генотипизација.
- Хистеросалпингографија.
- Лапароскопија.
- Процена плодности сперме супружника.
У новембру 2015. године, Америчко удружење клиничких ендокринолога (AACE), Амерички колеџ за ендокринологију (ACE) и Друштво за вишак андрогена и PCOS (AES) објавили су нове смернице за дијагнозу PCOS-а. Ове смернице су:
- Дијагностички критеријуми за PCOS морају да укључују један од следећа три критеријума: хронична ановулација, клинички хиперандрогенизам и полицистична болест јајника.
- Поред клиничких налаза, за дијагнозу PCOS треба измерити нивое серумског 17-хидроксипрогестерона и анти-Милеровог хормона.
- Нивои слободног тестостерона су осетљивији у откривању вишка андрогена него нивои укупног тестостерона.
Шта треба испитати?
Кога треба контактирати?
Третман синдром полицистичних јајника
Женама са ановулаторним менструалним циклусима (историја одсуства или нередовних менструација и без доказа о производњи прогестерона), без хирзутизма и без жеље за трудноћом, даје се интермитентни прогестин (нпр. медроксипрогестерон 5 до 10 мг орално једном дневно током 10 до 14 дана сваког месеца током 12 месеци) или орални контрацептиви како би се смањио ризик од хиперплазије и рака ендометријума и смањили нивои андрогена у циркулацији.
Жене са синдромом полицистичних јајника са ановулаторним циклусима, са хирзутизмом и које не планирају трудноћу, лечење је усмерено на смањење хирзутизма и регулисање нивоа серумског тестостерона и DHEAS-а. Жене које желе да затрудне подвргавају се лечењу неплодности.
Лечење неплодности код синдрома полицистичних јајника спроводи се у 2 фазе:
- Фаза 1 - припремна;
- Фаза 2 - стимулација овулације.
Терапија у припремној фази зависи од клиничког и патогенетског облика синдрома полицистичних јајника.
- У случајевима синдрома полицистичних јајника и гојазности, препоручује се прописивање лекова који помажу у смањењу инсулинске резистенције: лек избора је метформин, који се узима орално у дози од 500 мг 3 пута дневно током 3-6 месеци.
- Код оваријалног облика синдрома полицистичних јајника и високог нивоа ЛХ, користе се лекови који помажу у смањењу осетљивости хипоталамусно-хипофизног система на потпуно сузбијање функције јајника (ниво естрадиола у серуму < 70 пмол/л):
- бусерелин спреј, 150 мцг у сваку ноздрву 3 пута дневно од 21. или 2. дана менструалног циклуса, курс 1-3 месеца, или
- бусерелин депо интрамускуларно 3,75 мг једном на сваких 28 дана од 21. или 2. дана менструалног циклуса, курс 1–3 месеца, или
- леупрорелин субкутано 3,75 мг једном на сваких 28 дана од 21. или 2. дана менструалног циклуса, курс 1–3 месеца, или
- Трипторелин субкутано 3,75 мг једном на 28 дана или 0,1 мг једном дневно од 21. или 2. дана менструалног циклуса, курс 1–3 месеца.
У принципу није битно од ког дана (21. или 2.) менструалног циклуса се прописују агонисти GnRH, међутим, прописивање од 21. дана је пожељније, јер се у том случају не формирају цисте на јајницима. Када се прописују од 2. дана циклуса, фаза активације која претходи фази супресије у механизму деловања агониста GnRH поклапа се са фоликуларном фазом циклуса и може изазвати стварање циста на јајницима.
Алтернативни лекови:
- етинил естрадиол/диеногест орално 30 мцг/2 мг једном дневно од 5. до 25. дана менструалног циклуса, курс 3–6 месеци или
- етинил естрадиол/ципротерон ацетат орално 35 мцг/2 мг једном дневно од 5. до 25. дана менструалног циклуса, курс 3–6 месеци.
- Код адреналног облика синдрома полицистичних јајника, индикована је примена глукокортикоидних лекова:
- дексаметазон орално 0,25–1 мг једном дневно, курс 3–6 месеци, или
- метилпреднизолон орално 2–8 мг једном дневно, курс 3–6 месеци, или
- преднизолон орално 2,5–10 мг једном дневно, курс 3–6 месеци.
- За централни облик синдрома полицистичних јајника користе се антиконвулзиви:
- дифенин 1 таблета орално 1-2 пута дневно;
- карбамазепин орално 100 мг 2 пута дневно, курс 3-6 месеци.
У другој фази се врши стимулација овулације.
Избор лекова и њихових шема примене одређују се узимајући у обзир клиничке и лабораторијске податке. Током индукције овулације врши се пажљиво ултразвучно и хормонско праћење стимулисаног циклуса.
Неприхватљиво је индуковати овулацију било којим лековима без ултразвучног праћења. Неприкладно је започети индукцију овулације у присуству цистичних формација у јајницима пречника > 15 мм и дебљине ендометријума > 5 мм.
Индукција овулације кломифеном је индикована код младих жена са кратком историјом болести и довољним нивоима естрогена (серумски естрадиол < 150 пмол/л) и ниским нивоима ЛХ (> 15 ИЈ/л).
Кломифен се прописује орално 100 мг једном дневно од 5. до 9. дана менструалног циклуса у исто доба дана.
Контролни ултразвук се врши 10. дана циклуса, процењује се пречник доминантног фоликула и дебљина ендометријума. Прегледи се обављају сваког другог дана, у периовулаторном периоду - свакодневно. Није важан дан циклуса, већ величина водећег фоликула: ако је његов пречник већи од 16 мм, онда је потребно свакодневно вршити ултразвук док не достигне величину од 20 мм.
Алтернативни режими лечења (са израженим антиестрогеним ефектом):
Шема 1:
- кломифен орално 100 мг 1 пут дневно од 5. до 9. дана менструалног циклуса у исто доба дана +
- етинил естрадиол (ЕЕ) орално 50 мцг 2 пута дневно од 10. до 15. дана менструалног циклуса или
- естрадиол орално 2 мг 2 пута дневно од 10. до 15. дана менструалног циклуса.
Шема 2:
- кломифен орално 100 мг 1 пут дневно од 3. до 7. дана менструалног циклуса у исто доба дана +
- менотропини интрамускуларно 75–150 ИЈ једном дневно у исто време од 7. до 8. дана менструалног циклуса или
- фолитропин алфа интрамускуларно 75–150 ИЈ једном дневно у исто време почевши од 7.–8. дана менструалног циклуса.
Индукција овулације кломифен цитратом није индикована у следећим ситуацијама:
- код хипоестрогенизма (ниво естрадиола у серуму < 150 пмол/л);
- након претходне припреме са агонистима ГнРХ (као резултат смањене осетљивости хипоталамус-хипофизно-јајничког система, развија се хипоестрогенизам);
- код жена у поодмаклој репродуктивној доби, са дугом историјом болести и високим нивоима серумског ЛХ (> 15 ИЈ/Л). Није прикладно повећавати дозу кломифена на 150 мг/дан током поновљених курсева стимулације, јер се негативни периферни антиестрогени ефекат повећава.
Не препоручује се спровођење више од 3 узастопна курса стимулације кломифеном; ако је лечење неефикасно, треба користити гонадотропине.
Стимулација овулације гонадотропинима је индикована у одсуству адекватне фоликулогенезе након стимулације кломифеном, у присуству израженог периферног антиестрогеног ефекта, недовољне естрогене засићености. Може се спроводити и код младих пацијенткиња и у касном репродуктивном добу.
Лекови по избору:
- менотропини интрамускуларно 150–225 ИЈ једном дневно од 3. до 5. дана менструалног циклуса у исто време, курс 7–15 дана или
- Урофолитропин интрамускуларно 150–225 ИУ једном дневно од 3. до 5. дана менструалног циклуса у исто време, курс 7–15 дана.
Алтернативни лекови (за висок ризик од развоја синдрома хиперстимулације јајника):
- фолитропин алфа интрамускуларно 100–150 ИЈ једном дневно од 3.–5. дана менструалног циклуса у исто време, курс 7–15 дана. Индукција овулације гонадотропинима употребом ГнРХ аналога је индикована у присуству синдрома полицистичних јајника са високим нивоом ЛХ у крвном серуму (> 15 ИЈ/Л).
Лекови по избору:
- бусерелин у облику спреја од 150 мцг у сваку ноздрву 3 пута дневно од 21. дана менструалног циклуса или
- бусерелин депо интрамускуларно 3,75 мг једном 21. дана менструалног циклуса;
- леупрорелин субкутано 3,75 мг једном 21. дана менструалног циклуса;
- трипторелин субкутано 3,75 мг једном 21. дана менструалног циклуса или 0,1 мг једном дневно од 21. дана менструалног циклуса +
- менотропини интрамускуларно 225–300 ИЈ једном дневно од 2. до 3. дана наредног менструалног циклуса у исто време.
Алтернативни лекови (за висок ризик од развоја синдрома хиперстимулације јајника):
- менотропини интрамускуларно 150–225 ИЈ једном дневно од 2. до 3. дана менструалног циклуса у исто време или
- фолитропин алфа интрамускуларно 150–225 ИУ једном дневно од 2. до 3. дана менструалног циклуса у исто време +
- ганиреликс субкутано 0,25 мг једном дневно, почевши од 5-7 дана употребе гонадотропина (када доминантни фоликул достигне величину од 13-14 мм);
- цетрореликс субкутано 0,25 мг једном дневно, почевши од 5-7 дана употребе гонадотропина (када доминантни фоликул достигне величину од 13-14 мм).
Индукција овулације код пацијенткиња касног репродуктивног доба (са слабим одговором јајника на гонадотропне лекове).
Лекови по избору:
- менотропини интрамускуларно 225 ИЈ једном дневно од 3. до 5. дана менструалног циклуса у исто време +
- трипторелин субкутано 0,1 мг једном дневно од другог дана менструалног циклуса.
Алтернативни лекови:
- трипторелин субкутано 0,1 мг једном дневно од другог дана менструалног циклуса +
- фолитропин алфа интрамускуларно 200–225 ИЈ једном дневно од 3. до 5. дана менструалног циклуса у исто време.
У свим шемама које користе гонадотропине, адекватност дозе потоњег се процењује динамиком раста фоликула (нормално 2 мм/дан). Са спорим растом фоликула, доза се повећава за 75 ИУ, са пребрзим растом, смањује се за 75 ИУ.
У свим шемама, ако постоји зрео фоликул величине 18–20 мм и дебљина ендометријума је најмање 8 мм, терапија се прекида и хумани хорионски гонадотропин се примењује интрамускуларно у једнократној дози од 10.000 ИЈ.
Након што је овулација потврђена, подржава се лутеална фаза циклуса.
Лекови по избору:
- дидрогестерон орално 10 мг 1-3 пута дневно, курс 10-12 дана или
- прогестерон орално 100 мг 2-3 пута дневно, или вагинално 100 мг 2-3 пута дневно, или интрамускуларно 250 мг 1 пут дневно, курс 10-12 дана. Алтернативни лек (у одсуству симптома хиперстимулације јајника):
- Хумани хорионски гонадотропин интрамускуларно 1500–2500 ИЈ једном дневно 3,5. и 7. дана лутеалне фазе.
Остали лекови који се користе у лечењу синдрома полицистичних јајника:
- Антиандрогени (нпр. спиронолактон, леупролид, финастерид).
- Хипогликемијски лекови (нпр. метформин, инсулин).
- Селективни модулатори естрогенских рецептора (нпр. кломифен цитрат).
- Лекови за акне (нпр. бензоил пероксид, третиноин крема (0,02-0,1%)/гел (0,01-0,1%)/раствор (0,05%), адапален крема (0,1%)/гел (0,1%, 0,3%)/раствор (0,1%), еритромицин 2%, клиндамицин 1%, натријум сулфетамид 10%).
Нежељени ефекти лечења
Приликом употребе кломифена, већина пацијената развија периферни антиестрогени ефекат, који се састоји у заостајању раста ендометријума за растом фоликула и смањењу количине цервикалне слузи. Приликом употребе гонадотропина, посебно хуманог менопаузалног гонадотропина (менотропина), може се развити синдром хиперстимулације јајника (СОХС); приликом употребе рекомбинантног ФСХ (фолитропин алфа), ризик од синдрома хиперстимулације јајника је мањи. Приликом употребе режима који укључују агонисте ГнРХ (трипторелин, бусерелин, леупрорелин), повећава се ризик од синдрома хиперстимулације јајника, а употреба агониста ГнРХ може изазвати симптоме недостатка естрогена - валунге, суву кожу и слузокожу.
Прогноза
Ефикасност лечења неплодности код синдрома полицистичних јајника зависи од клиничких и хормонских карактеристика тока болести, старости жене, адекватности припремне терапије и правилног избора режима индукције овулације.
Код 30% младих жена са кратком историјом болести, трудноћа се може постићи након припремног третмана без индукције овулације.
Ефикасност стимулације овулације кломифеном не прелази 30% по жени; 40% пацијената са синдромом полицистичних јајника је отпорно на кломифен.
Употреба менотропина и урофолитропина омогућава постизање трудноће код 45–50% жена, али ови лекови повећавају ризик од развоја синдрома хиперстимулације јајника.
Најефикасније су шеме које користе агонисте ГнРХ, које омогућавају избегавање „паразитских“ ЛХ врхова: до 60% трудноћа по жени. Међутим, при употреби ових лекова примећује се највећи ризик од компликација - тешки облици синдрома хиперстимулације јајника, вишеструке трудноће. Употреба антагониста ГнРХ није ништа мање ефикасна, али није повезана са високим ризиком од синдрома хиперстимулације јајника.
 [ 34 ]
[ 34 ]

