
Сви иЛиве садржаји су медицински прегледани или проверени како би се осигурала што већа тачност.
Имамо стриктне смјернице за набавку и само линкамо на угледне медијске странице, академске истраживачке институције и, кад год је то могуће, медицински прегледане студије. Имајте на уму да су бројеви у заградама ([1], [2], итд.) Везе које се могу кликнути на ове студије.
Ако сматрате да је било који од наших садржаја нетачан, застарио или на неки други начин упитан, одаберите га и притисните Цтрл + Ентер.
Митрална стеноза
Медицински стручњак за чланак
Последње прегледано: 04.07.2025
Митрална стеноза је сужење митралног отвора које спречава проток крви из леве преткоморе у леву комору. Најчешћи узрок је реуматска грозница. Симптоми су исти као и код срчане инсуфицијенције. Отворни тон и дијастолни шум се објективно утврђују. Дијагноза се поставља физичким прегледом и ехокардиографијом. Прогноза је повољна. Лечење митралне стенозе лековима укључује диуретике, бета-блокаторе или блокаторе калцијумових канала који снижавају срчану фреквенцију и антикоагуланте. Хируршко лечење тежих случајева митралне стенозе састоји се од балон валвулотомије, комисуротомије или замене залиска.
Епидемиологија
Скоро увек, митрална стеноза је последица акутне реуматске грознице. Учесталост значајно варира: у развијеним земљама се примећује 1-2 случаја на 100.000 становника, док се у земљама у развоју (на пример, у Индији) реуматски дефекти митралног залистка примећују у 100-150 случајева на 100.000 становника.
Узроци митрална стеноза
Митрална стеноза је скоро увек последица акутне реуматске грознице (РГ). Изолована, „чиста“ митрална стеноза јавља се у 40% случајева код свих пацијената са реуматским обољењима срца; у другим случајевима је комбинована са инсуфицијенцијом и оштећењем других залистака. Ретки узроци митралне стенозе укључују реуматске болести (реуматоидни артритис, системски еритематозни лупус) и калцификацију митралног прстена.
Патогенеза
Код реуматске митралне стенозе долази до збијања, фиброзе и калцификације валвулних склопова, фузије дуж комисура са честим захватањем хорди. Нормално, површина митралног отвора је 4-6 цм² , а притисак у левој преткомори не прелази 5 мм Hg. Када се леви атриовентрикуларни отвор сузи на 2,5 цм² , настаје препрека нормалном протоку крви из леве преткоморе у леву комору и градијент притиска вентила почиње да расте. Као резултат тога, притисак у левој преткомори се повећава на 20-25 мм Hg. Добијени градијент притиска између леве преткоморе и леве коморе поспешује кретање крви кроз сужени отвор.

Како стеноза напредује, градијент трансмитралног притиска се повећава, што помаже у одржавању дијастолног протока крви кроз залистак. Према Горлиновој формули, површина митралног залистка (5MC) је одређена вредностима трансмитралног градијента (MG) и митралног протока крви (MBF):
БМК - МК/37.7 • ∆ДМ
Главна хемодинамичка последица дефеката митралног залистка је застој у плућној циркулацији (ПК). Са умереним повећањем притиска у левој преткомори (не више од 25-30 mm Hg), проток крви у ПК је отежан. Притисак у плућним венама се повећава и преноси кроз капиларе до плућне артерије, што резултира развојем венске (или пасивне) плућне хипертензије. Са повећањем притиска у левој преткомори за више од 25-30 mm Hg, повећава се ризик од руптуре плућних капилара и развоја алвеоларног плућног едема. Да би се спречиле ове компликације, јавља се заштитни рефлексни грч плућних артериола. Као резултат тога, проток крви у ћелијске капиларе из десне коморе се смањује, али се притисак у плућној артерији нагло повећава (развија се артеријска, или активна, плућна хипертензија).
У раним стадијумима болести, притисак у плућној артерији се повећава само током физичког или емоционалног стреса, када би проток крви у ИЦЦ требало да се повећа. Касне стадијуме болести карактеришу високе вредности притиска у плућној артерији чак и у мировању и још већи пораст под стресом. Дуготрајно постојање плућне хипертензије прати развој пролиферативних и склеротичних процеса у зиду артериола ИЦЦ, који постепено облитерирају. Упркос чињеници да се појава артеријске плућне хипертензије може сматрати компензаторним механизмом, због смањења капиларног протока крви, дифузиони капацитет плућа такође нагло опада, посебно под стресом, односно активира се механизам прогресије плућне хипертензије услед хипоксемије. Алвеоларна хипоксија изазива плућну вазоконстрикцију директним и индиректним механизмима. Директни ефекат хипоксије повезан је са деполаризацијом ћелија глатких мишића крвних судова (посредованом променом функције калијумових канала у ћелијским мембранама) и њиховом контракцијом. Индиректни механизам подразумева деловање ендогених медијатора (као што су леукотриени, хистамин, серотонин, ангиотензин II и катехоламини) на васкуларни зид. Хронична хипоксемија доводи до ендотелне дисфункције, што је праћено смањењем производње ендогених релаксирајућих фактора, укључујући простациклин, простагландин Е2 и азот-оксид. Дуготрајна ендотелна дисфункција доводи до облитерације плућних крвних судова и оштећења ендотела, што заузврат доводи до повећаног згрушавања крви, пролиферације глатких мишићних ћелија са тенденцијом стварања тромба in situ и повећаног ризика од тромботичних компликација са развојем накнадне хроничне посттромботске плућне хипертензије.
Узроци плућне хипертензије код дефекта митралног залистка, укључујући митралну стенозу, су:
- пасивни пренос притиска из леве преткоморе у плућни венски систем;
- спазам плућних артериола као одговор на повећан притисак у плућним венама;
- отицање зидова малих плућних крвних судова;
- облитерација плућних крвних судова са оштећењем ендотела.
Механизам прогресије митралне стенозе остаје нејасан до данас. Један број аутора сматра да је главни фактор тренутни валвулитис (често субклинички), док други водећу улогу приписују трауматизацији структура вентила турбулентним протоком крви са тромботичним масама таложеним на вентилима, што је основа сужавања митралног отвора.
Симптоми митрална стеноза
Симптоми митралне стенозе слабо корелирају са тежином болести, јер у већини случајева патологија споро напредује, а пацијенти смањују своју активност, а да то не примећују. Многи пацијенти немају клиничке манифестације све до трудноће или развоја атријалне фибрилације. Почетни симптоми су обично симптоми срчане инсуфицијенције (диспнеја при напору, ортопнеја, пароксизмална ноћна диспнеја, умор). Обично се јављају 15-40 година након епизоде реуматске грознице, али у земљама у развоју симптоми се могу појавити чак и код деце. Пароксизмална или перзистентна атријална фибрилација погоршава постојећу дијастолну дисфункцију, узрокујући плућни едем и акутну диспнеју ако је коморална фреквенција лоше контролисана.
Атријална фибрилација може се јавити и палпитацијама; код 15% пацијената који не примају антикоагуланте, ово узрокује системску емболију са исхемијом удова или можданим ударом.
Мање уобичајени симптоми укључују хемоптизу услед руптуре малих плућних крвних судова и плућни едем (посебно током трудноће када се повећава волумен крви); дисфонију услед компресије левог рекурентног ларингеалног нерва увећаном левом преткомором или плућном артеријом (Ортнеров синдром); симптоме плућне артеријске хипертензије и инсуфицијенције десне коморе.
Први симптоми митралне стенозе
Код површине митралног отвора >1,5 цм2 , симптоми могу бити одсутни, али повећање трансмитралног протока крви или смањење времена дијастолног пуњења доводе до наглог повећања притиска у левој преткомори и појаве симптома. Фактори који изазивају декомпензацију: физички напор, емоционални стрес, атријална фибрилација, трудноћа.
Први симптом митралне стенозе (у приближно 20% случајева) може бити емболијски догађај, најчешће мождани удар са развојем перзистентног неуролошког дефицита код 30-40% пацијената. Једна трећина тромбоемболија се развија у року од 1 месеца након развоја атријалне фибрилације, две трећине - у року од прве године. Извор емболије су обично тромби који се налазе у левој преткомори, посебно у њеном додатку. Поред можданих удара, могуће су и емболије слезине, бубрега и периферних артерија.
У синусном ритму, ризик од емболије одређује:
- старост;
- тромбоза леве преткоморе;
- подручје митралног отвора;
- истовремена аортна инсуфицијенција.
У случају трајне атријалне фибрилације, ризик од емболије значајно се повећава, посебно ако пацијент има историју сличних компликација. Спонтано контрастно појачање леве преткоморе током трансезофагеалне ехокардиографије такође се сматра фактором ризика за системску емболију.
Са повећањем притиска у интерстицијалној венској шупљини (посебно у фази пасивне плућне хипертензије), јављају се тегобе због кратког даха током физичког напора. Како стеноза напредује, краткоћа даха се јавља и при мањим оптерећењима. Треба имати на уму да тегобе због кратког даха могу бити одсутне чак и код несумњиве плућне хипертензије, јер пацијент може водити седентарни начин живота или подсвесно ограничавати дневну физичку активност. Пароксизмална ноћна диспнеја настаје као резултат стагнације крви у интерстицијалној венској шупљини када пацијент лежи као манифестација интерстицијалног плућног едема и наглог повећања крвног притиска у судовима интерстицијалне венске шупљине. Због повећања притиска у плућним капиларима и излучивања плазме и еритроцита у лумен алвеола, може се развити хемоптиза.
Пацијенти се често жале на повећан умор, палпитације и неправилан рад срца. Може се приметити пролазна промуклост гласа (Ортнеров синдром). Овај синдром настаје као резултат компресије рекурентног нерва увећаном левом преткомором.
Пацијенти са митралном стенозом често осећају болове у грудима који подсећају на ангину. Највероватнији узроци су плућна хипертензија и хипертрофија десне коморе.
Код тешке декомпензације могу се приметити фациес митралис (плавичасто-ружичасти црвенило на образима које је повезано са смањеном ејекционом фракцијом, системском вазоконстрикцијом и срчаном инсуфицијенцијом десне стране срца), епигастрична пулсација и знаци срчане инсуфицијенције десне коморе.

 [ 21 ]
[ 21 ]
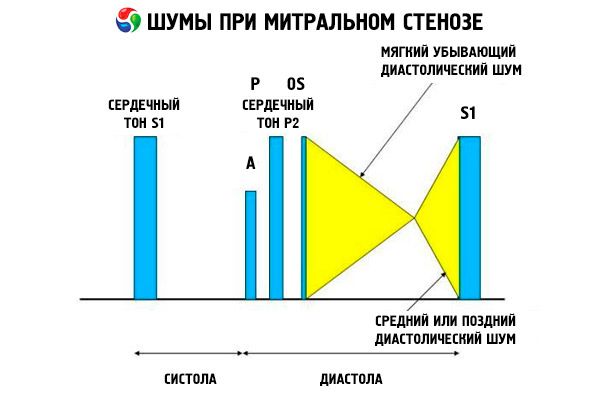
Инспекција и аускултација
Приликом инспекције и палпације могу се детектовати различити I (S1) и II (S2) срчани тонови. S1 се најбоље палпира на врху срца, а S2 на горњој левој ивици грудне кости. Плућна компонента S3 (P) је одговорна за импулс и резултат је плућне артеријске хипертензије. Видљива пулсација десне коморе, палпирана на левој ивици грудне кости, може пратити дистензију југуларних вена ако постоји плућна артеријска хипертензија и развије се дијастолна дисфункција десне коморе.
Апикални импулс код митралне стенозе је најчешће нормалан или смањен, што одражава нормалну функцију леве коморе и смањење њене запремине. Палпабилан 1. тон у прекордијалном региону указује на очувану покретљивост предњег листића митралног залистка. У положају на фавн страни може се палпирати дијастолни тремор. Са развојем плућне хипертензије, срчани импулс се примећује дуж десне ивице грудне кости.
Аускултаторна слика митралне стенозе је прилично карактеристична и укључује следеће знаке:
- појачани (пљескајући) 1. тон, чији се интензитет смањује како стеноза напредује;
- отварајући тон митралног залистка након другог тона, који нестаје са калцификацијом залистка;
- дијастолни шум са максимумом на врху (мезодијастолни, пресистолни, пандиастолни), који се мора слушати у левом бочном положају.
Аускултација открива гласан S 1 узрокован наглим затварањем куспида стенотичне митралне валвуле, попут „надувавања“ једра; овај феномен се најбоље чује на врху. Такође се често чује расцепљени S са увећаним P услед плућне артеријске хипертензије. Најистакнутији је рани дијастолни пуцкет куспида који се отварају у леву комору (ЛК), који је најгласнији на левој доњој ивици грудне кости. Прати га тихи, крешендо-тутњајући дијастолни шум, који се најбоље чује стетоскопом у облику левка на врху срца (или преко опипљивог апикалног импулса) на крају издисаја када пацијент лежи на левој страни. Звук отварања може бити тих или одсутан ако је митрална валвула склеротична, фибротична или задебљана. Клик се помера ближе P (повећавајући трајање шума) како се тежина митралне стенозе повећава и притисак у левој преткомори повећава. Дијастолни шум се повећава Валсалвиним маневром (када крв улази у леву преткомору), након вежбања, и чучањем и руковањем. Може бити мање изражен ако увећана десна комора помера леву комору позади и када други поремећаји (плућна артеријска хипертензија, болест десностраног залиска, атријална фибрилација са брзим коморским ритмом) смањују проток крви кроз митрални залистак. Пресистолно повећање је последица сужавања отвора митралног залистка током контракције леве коморе, што се такође јавља код атријалне фибрилације, али само на крају кратке дијастоле, када је притисак у левој преткомори још увек висок.
Следећи дијастолни шумови могу бити повезани са шумом митралне стенозе:
- Грејамов Стилсов шум (тихи, декрешендо дијастолни шум који се најбоље чује на левој ивици грудне кости и узрокован је регургитацијом плућне валвуле услед тешке плућне хипертензије);
- Остин-Флинтов шум (средњи до касни дијастолни шум који се чује на врху срца и узрокован је дејством аортног регургитантног протока на листиће митралног залистка) када реуматски кардитис утиче на митрални и аортни залистак.
Поремећаји који узрокују дијастоличке шумове који имитирају шум митралне стенозе укључују митралну регургитацију (због великог протока кроз митрални отвор), аортну регургитацију (што изазива шум Остин-Флинт) и атријални миксом (који узрокује шум који се обично мења по јачини и положају са сваким откуцајем срца).
Митрална стеноза може изазвати симптоме плућне срчане болести. Класичан знак фацијес митралис (црвенило боје шљиве у пределу мале кости) јавља се само када је срчана функција ниска, а плућна хипертензија тешка. Узроци фацијес митралис укључују проширене крвне судове коже и хроничну хипоксемију.
Понекад су први симптоми митралне стенозе манифестације емболијског можданог удара или ендокардитиса. Потоњи се ретко јавља код митралне стенозе која није праћена митралном регургитацијом.
 [ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ]
[ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ]
Клиничке манифестације плућне хипертензије код митралне стенозе
Први симптоми плућне хипертензије су неспецифични, што знатно отежава њену рану дијагнозу.
Диспнеја је узрокована и присуством плућне хипертензије и немогућношћу срца да повећа срчани излаз током физичког напора. Диспнеја је обично инспираторне природе, непостојана је на почетку болести и јавља се само током умереног физичког напора, затим, како се притисак у плућној артерији повећава, појављује се током минималног физичког напора и може бити присутна у мировању. Код високе плућне хипертензије може се јавити сув кашаљ. Треба имати на уму да пацијенти могу подсвесно ограничити физичку активност, прилагођавајући се одређеном начину живота, па су тегобе на диспнеју понекад одсутне чак и код несумњиве плућне хипертензије.
Слабост, повећан умор - узроци ових тегоба могу бити фиксни срчани излаз (количина крви избачене у аорту се не повећава као одговор на физички напор), повећан плућни васкуларни отпор, као и смањена перфузија периферних органа и скелетних мишића због оштећене периферне циркулације.
Вртоглавица и несвестица су узроковани хипоксичном енцефалопатијом и обично су изазвани физичким напором.
Упорни бол иза грудне кости и лево од ње узрокован је прекомерним истезањем плућне артерије, као и недовољним снабдевањем крвљу хипертрофираног миокарда (релативна коронарна инсуфицијенција).
Палпитације срца и неправилан рад срца. Ови симптоми су повезани са честом појавом атријалне фибрилације.
Хемоптиза настаје као резултат руптуре плућно-бронхијалних анастомоза под утицајем високе венске плућне хипертензије, а може бити и последица повећаног притиска у плућним капиларима и цурења плазме и еритроцита у лумен алвеола. Хемоптиза може бити и симптом плућне емболије и инфаркта плућа.
Да би се окарактерисала тежина плућне хипертензије, користи се функционална класификација коју је предложила СЗО за пацијенте са циркулаторном инсуфицијенцијом:
- класа I - пацијенти са плућном хипертензијом, али без ограничења физичке активности. Нормална физичка активност не изазива кратак дах, слабост, бол у грудима, вртоглавицу;
- класа II - пацијенти са плућном хипертензијом, што доводи до извесног смањења физичке активности. У мировању се осећају удобно, али нормална физичка активност је праћена појавом кратког даха, слабости, болова у грудима, вртоглавице;
- класа III - пацијенти са плућном хипертензијом, што доводи до израженог ограничења физичке активности. У мировању се осећају удобно, али мала физичка активност изазива кратак дах, слабост, бол у грудима, вртоглавицу;
- класа IV - пацијенти са плућном хипертензијом који не могу да обављају никакву физичку активност без наведених симптома. Кратак дах или слабост су понекад присутни чак и у мировању, нелагодност се повећава при минималној физичкој активности.
Где боли?
Обрасци
Митрална стеноза се класификује према тежини (ACC/AHA/ASE 2003 смернице ажуриране за клиничку примену ехокардиографије).
Класификација митралне стенозе по степену
Степен стенозе |
Површина митралног отвора, цм2 |
Трансмитрални градијент, mmHg |
Систолни притисак у плућној артерији, mm Hg |
Лако |
>1,5 |
<5 |
<30 |
Умерено |
1,0-1,5 |
5-10 |
30-50 |
Тежак |
<1 0 |
>10 |
>50 |
Код митралне стенозе, листови митралног залистка постају задебљани и непокретни, а митрални отвор се сужава због срастања комисура. Најчешћи узрок је реуматска грозница, иако се већина пацијената не сећа да су имали ову болест. Ређи узроци укључују конгениталну митралну стенозу, инфективни ендокардитис, системски еритематозни лупус, атријални миксом, реуматоидни артритис и малигни карциноидни синдром са шантовањем преткоморе здесна налево. Митрална регургитација (МР) може коегзистирати са митралном стенозом ако се залистак не затвори потпуно. Многи пацијенти са митралном стенозом услед реуматске грознице такође имају аортну регургитацију.
Нормална површина отвора митралног залистка је 4–6 цм² . Површина од 1–2 цм² указује на умерену до тешку митралну стенозу и често изазива клиничке симптоме током вежбања. Површина < 1 цм² представља критичну стенозу и може изазвати симптоме у мировању. Величина и притисак у левој преткомори прогресивно се повећавају како би се компензовала митрална стеноза. Притисак у плућним венама и капиларима се такође повећава и може изазвати секундарну плућну хипертензију, што доводи до инсуфицијенције десне коморе и трикуспидалне и плућне регургитације. Брзина прогресије патологије варира.
Патологија залистака са дилатацијом леве преткоморе предиспонира развој атријалне фибрилације (АФ) и тромбоемболије.
Дијагностика митрална стеноза
Прелиминарна дијагноза се поставља клинички и потврђује ехокардиографијом. Дводимензионална ехокардиографија пружа информације о степену калцификације залистака, величини леве преткоморе и стенози. Доплер ехокардиографија пружа информације о трансвалвуларном градијенту и притиску у плућној артерији. Трансезофагеална ехокардиографија се може користити за откривање или искључивање малих тромба у левој преткомори, посебно у авији леве преткоморе, који се често не могу открити трансторакалним прегледом.
Рендгенски снимак грудног коша типично показује зачепљење леве срчане ивице због проширеног авија леве преткоморе. Главно стабло плућне артерије може бити видљиво; пречник силазне десне плућне артерије прелази 16 мм ако је плућна хипертензија тешка. Плућне вене горњих режњева могу бити проширене јер су вене доњих режњева компримиране, што узрокује загушење горњег режња. Двострука сенка увећане леве преткоморе може се видети дуж десне срчане ивице. Хоризонталне линије у доњим задњим плућним пољима (Керлијеве линије) указују на интерстицијални едем повезан са високим притиском у левој преткомори.
Катетеризација срца је прописана само за преоперативно откривање коронарне болести срца: могуће је проценити увећање леве преткоморе, притисак у плућним артеријама и подручје вентила.
ЕКГ пацијента карактерише појава П-митралног (широког, са ПQ зарезом), одступање електричне осе срца удесно, посебно са развојем плућне хипертензије, као и хипертрофија десне (са изолованом митралном стенозом) и леве (са комбинацијом са митралном инсуфицијенцијом) коморе.
Тежина стенозе се процењује помоћу Доплер ултразвука. Средњи градијент трансмитралног притиска и површина митралног залистка могу се прилично прецизно одредити коришћењем технологије континуираног таласа. Од великог значаја је процена степена плућне хипертензије, као и истовремене митралне и аортне регургитације.
Додатне информације могу се добити коришћењем стрес теста (стрес ехокардиографија) са снимањем трансмитралног и трикуспидалног протока крви. Ако је површина митралног залистка < 1,5 цм2 , а градијент притиска > 50 ммХг (након стреса), треба размотрити балонску митралну валвулопластику.
Поред тога, спонтани ехо контраст током трансезофагеалне ехокардиографије је независни предиктор емболијских компликација код пацијената са митралном стенозом.
Трансезофагеална ехокардиографија омогућава разјашњење присуства или одсуства тромба у левој преткомори, разјашњење степена митралне регургитације код планиране балонске митралне валвулопластике. Поред тога, трансезофагеални преглед омогућава прецизну процену стања вентилског апарата и тежине промена у субвалвуларним структурама, као и процену вероватноће рестенозе.
Катетеризација срца и главних крвних судова се изводи када се планира хируршка интервенција, а подаци неинвазивног тестирања не пружају дефинитиван резултат. Директно мерење притиска у левој преткомори и левој комори захтева транссепталну катетеризацију, што је повезано са неоправданим ризиком. Индиректна метода за мерење притиска у левој преткомори је притисак у плућној артерији.
Шта треба испитати?
Диференцијална дијагноза
Пажљивим прегледом, дијагноза болести митралног залистка је обично несумњива.
Митрална стеноза се такође разликује од миксома леве преткоморе, других дефеката залистака (митрална инсуфицијенција, трикуспидална стеноза), дефекта атријалног септума, стенозе плућних вена и конгениталне митралне стенозе.

 [ 51 ], [ 52 ], [ 53 ], [ 54 ], [ 55 ], [ 56 ], [ 57 ]
[ 51 ], [ 52 ], [ 53 ], [ 54 ], [ 55 ], [ 56 ], [ 57 ]
Примери формулације дијагнозе
- Реуматска болест срца. Комбинована болест митралног залистка са претежном стенозом левог атриовентрикуларног отвора III степена. Атријална фибрилација, перманентни облик, тахисистолија. Умерена плућна хипертензија. НК ПБ стадијум, III ФК.
- Реуматска болест срца. Комбиновани дефект митралног залистка. Замена митралног залистка (Мединж - 23) од ДД/ММ/ГГ. НК стадијум IIA, II ФК.
Кога треба контактирати?
Третман митрална стеноза
Главни циљеви лечења пацијената са митралном стенозом су побољшање прогнозе и повећање животног века, као и ублажавање симптома болести.
Асимптоматским пацијентима се саветује да ограниче интензивну физичку активност. У случајевима декомпензације и хроничне срчане инсуфицијенције, препоручује се ограничење уноса натријума у храни.
Лечење митралне стенозе лековима
Терапија лековима може се користити за контролу симптома митралне стенозе, на пример у припреми за операцију. Диуретици смањују притисак у левој преткомори и ублажавају симптоме повезане са митралном стенозом. Међутим, диуретике треба користити са опрезом јер могу смањити срчани излаз. Бета-блокатори и блокатори калцијумових канала (верапамил и дилтиазем) смањују срчану фреквенцију у мировању и током вежбања, побољшавајући пуњење леве коморе продужавањем дијастоле. Ови лекови могу ублажити симптоме повезане са физичком активношћу и посебно су индиковани код синусне тахикардије и атријалне фибрилације.
Атријална фибрилација је честа компликација митралне стенозе, посебно код старијих особа. Ризик од тромбоемболије у присуству атријалне фибрилације значајно се повећава (10-годишње преживљавање је 25% пацијената у поређењу са 46% код пацијената са синусним ритмом).
Индиковани су индиректни антикоагуланси (варфарин, почетна доза 2,5-5,0 мг, под контролом INR);
- сви пацијенти са митралном стенозом компликованом атријалном фибрилацијом (пароксизмални, перзистентни или трајни облик);
- пацијенти са историјом емболијских догађаја, чак и са очуваним синусним ритмом;
- пацијенти са тромбом у левој преткомори;
- пацијенти са тешком митралном стенозом и они пацијенти чија је величина леве преткоморе >55 мм.
Лечење се спроводи под контролом INR-а, чији су циљни нивои од 2 до 3. Уколико пацијент развије емболијске компликације упркос антикоагулантној терапији, препоручује се додавање ацетилсалицилне киселине у дози од 75-100 мг/дан (алтернативе су дипиридамол или клопидогрел). Треба напоменути да рандомизована контролисана испитивања употребе антикоагуланса код пацијената са митралном стенозом нису спроведена; препоруке се заснивају на екстраполацији података добијених у кохортама пацијената са атријалном фибрилацијом.
Пошто је развој атријалне фибрилације код пацијента са митралном стенозом праћен декомпензацијом, лечење усмерено на успоравање вентрикуларног ритма је од примарног значаја. Као што је већ поменуто, бета-блокатори, верапамил или дилтиазем могу бити лекови избора. Дигоксин се такође може користити, али његов уски терапијски интервал и лошија способност да спречи убрзање срчане фреквенције током вежбања ограничавају његову употребу у поређењу са бета-блокаторима. Електрична кардиоверзија је такође од ограничене употребе код перзистентне атријалне фибрилације, јер је без хируршког лечења атријалне фибрилације вероватноћа рецидива веома велика.
Хируршко лечење митралне стенозе
Главни метод лечења митралне стенозе је хируршки, јер данас не постоји терапија лековима која може успорити прогресију стенозе.
Пацијентима са тежим симптомима или доказима плућне артеријске хипертензије потребна је валвотомија, комисуротомија или замена залиска.
Поступак избора је перкутана балонска митрална валвулопластика. Ово је главна метода хируршког лечења митралне стенозе. Поред тога, користе се отворена комисуротомија и замена митралног залистка.
Перкутана балонска валвуломија је пожељна техника за млађе пацијенте, старије пацијенте који не могу да толеришу инвазивније процедуре и пацијенте без значајне валвуларне калцификације, субвалвуларне деформације, тромба у левој преткомори или значајне митралне регургитације. У овој процедури, под ехокардиографским вођењем, балон се провлачи преко атријалног септума из десне у леву преткомору и надува се како би се раздвојили срасли листови митралног залистка. Исходи су упоредиви са онима код инвазивнијих процедура. Компликације су ретке и укључују митралну регургитацију, емболију, перфорацију леве коморе и дефект атријалног септума, који ће вероватно перзистирати ако је разлика у међупреткоморском притиску велика.
Перкутана балонска митрална валвулопластика је индикована за следеће групе пацијената са површином митралног отвора мањом од 1,5 цм²:
- декомпензовани пацијенти са повољним карактеристикама за перкутану митралну валвулопластику (класа I, ниво доказа Б);
- декомпензовани пацијенти са контраиндикацијама за хируршко лечење или високим хируршким ризиком (класа I, ниво доказа! IC);
- у случају планиране примарне хируршке корекције дефекта код пацијената са неодговарајућом морфологијом валвуле, али са задовољавајућим клиничким карактеристикама (класа IIa, ниво доказа C);
- „асимптоматски“ пацијенти са одговарајућим морфолошким и клиничким карактеристикама, високим ризиком од тромбоемболијских компликација или високим ризиком од декомпензације хемодинамских параметара;
- са историјом емболијских компликација (класа IIa, ниво доказа C);
- са феноменом спонтаног ехо контраста у левој преткомори (класа IIa, ниво доказа C);
- са трајном или пароксизмалном атријалном фибрилацијом (класа IIa, ниво доказа C);
- са систолним притиском у плућној артерији већим од 50 mmHg (класа IIa, ниво доказа C);
- када су потребне веће некардијалне операције (класа IIa, ниво доказа C);
- у случају планирања трудноће (класа IIa, ниво доказа C).
Погодне карактеристике за перкутану митралну валвулопластику су одсуство следећих знакова:
- клинички: старост, историја комисуротомије, срчана инсуфицијенција функционалне класе IV, атријална фибрилација, тешка плућна хипертензија;
- Морфолошки: калцификација митралног залистка било ког степена, процењена флуорографијом, веома мала површина митралног залистка, тешка трикуспидална регургитација.
Пацијенти са тешком субвалвуларном болешћу, калцификацијом залистака или тромбима у левој преткомори могу бити кандидати за комисуротомију, у којој се срасли листови митралног залистка раздвајају помоћу дилататора који се провлачи кроз леву преткомору и леву комору (затворена комисуротомија) или ручно (отворена комисуротомија). Обе процедуре захтевају торакотомију. Избор зависи од хируршке ситуације и степена фиброзе и калцификације.
Пластична операција митралног залистка (отворена комисуротомија) или замена се изводи за следеће индикације класе I.
У присуству срчане инсуфицијенције III-IV степена и умерене или тешке митралне стенозе у случајевима када:
- митрална балонска валвулопластика се не може извести;
- Митрална балонска валвулопластика је контраиндикована због тромба у левој преткомори упркос употреби антикоагуланса, или због истовремене умерене или тешке митралне регургитације;
- Морфологија залиска није погодна за митралну балонску валвулопластику.
Код умерене до тешке митралне стенозе и истовременог умереног до тешког митралног залиска (замена залиска је индицирана ако поправка залиска није могућа).
Замена митралног залистка је последња опција. Преписује се пацијентима са површином митралног залистка < 1,5 цм² , умереним до тешким симптомима и патологијом залистка (нпр. фиброзом) која спречава употребу других метода.
Замена митралног залистка се препоручује (индикације класе IIa) код тешке митралне стенозе и тешке плућне хипертензије (систолни притисак у плућној артерији преко 60 mm Hg), симптома срчане инсуфицијенције класе I-II, осим ако се не предлаже митрална балон валвулопластика или замена митралног залистка. Пацијенте са митралном стенозом који немају симптоме декомпензације треба прегледати годишње. Преглед обухвата прикупљање тегоба, анамнезу, преглед, рендгенски снимак грудног коша и ЕКГ. Ако се стање пацијента променило у претходном периоду или резултати претходног прегледа указују на тешку митралну стенозу, индикована је ехокардиографија. У свим осталим случајевима, годишња ехокардиографија није потребна. Ако се пацијент жали на палпитације, препоручује се 24-часовни (Холтер) ЕКГ мониторинг ради откривања пароксизма атријалне фибрилације.
Током трудноће, пацијенткиње са благом до умереном стенозом могу примати само терапију лековима. Употреба диуретика и бета-блокатора је безбедна. Ако је неопходна антикоагулантна терапија, пацијенткињама се прописују ињекције хепарина, јер је варфарин контраиндикован.
Превенција
Најважније питање тактике даљег лечења пацијената са митралном стенозом је превенција рецидива реуматске грознице пеницилинским лековима са продуженим ослобађањем који се прописују доживотно, као и свим пацијентима након хируршке корекције дефекта (укључујући и превенцију инфективног ендокардитиса). Бензатин бензилпеницилин се прописује у дози од 2,4 милиона јединица за одрасле и 1,2 милиона јединица за децу интрамускуларно једном месечно.
Свим пацијентима са митралном стенозом је индикована секундарна превенција рецидива реуматске грознице. Поред тога, свим пацијентима је индикована превенција инфективног ендокардитиса.
Асимптоматским пацијентима је потребна само профилакса против рекурентне реуматске грознице [нпр. интрамускуларне ињекције бензилпеницилина (стерилна натријумова со пеницилина Г) 1,2 милиона јединица сваке 3 или 4 недеље] до 25–30 година старости и профилакса ендокардитиса пре ризичних процедура.
Прогноза
Природни ток митралне стенозе варира, али време између појаве симптома и тешког инвалидитета је приближно 7 до 9 година. Исход лечења зависи од старости пацијента, функционалног статуса, плућне артеријске хипертензије и степена атријалне фибрилације. Резултати валвотомије и комисуротомије су еквивалентни, при чему обе методе обнављају функцију залиска код 95% пацијената. Међутим, функција се временом погоршава код већине пацијената и многима је потребна поновљена процедура. Фактори ризика за смрт укључују атријалну фибрилацију и плућну хипертензију. Узрок смрти је обично срчана инсуфицијенција или плућна или цереброваскуларна емболија.
Митрална стеноза обично споро напредује и има дуг период компензације. Више од 80% пацијената преживи 10 година без симптома или умерених знакова конгестивне срчане инсуфицијенције (I-II ФЦ према NUHA). Десетогодишња стопа преживљавања декомпензованих и неоперисаних пацијената је знатно лошија и не прелази 15%. Са развојем тешке плућне хипертензије, просечан период преживљавања не прелази 3 године.
 [ 74 ]
[ 74 ]

