
Сви иЛиве садржаји су медицински прегледани или проверени како би се осигурала што већа тачност.
Имамо стриктне смјернице за набавку и само линкамо на угледне медијске странице, академске истраживачке институције и, кад год је то могуће, медицински прегледане студије. Имајте на уму да су бројеви у заградама ([1], [2], итд.) Везе које се могу кликнути на ове студије.
Ако сматрате да је било који од наших садржаја нетачан, застарио или на неки други начин упитан, одаберите га и притисните Цтрл + Ентер.
Цервикалне преканцерозне лезије
Медицински стручњак за чланак
Последње прегледано: 07.07.2025
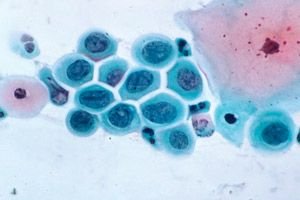
Преканцерозне болести грлића материце или дисплазија су болести које карактерише атипија ћелија слузокоже грлића материце и цервикалног канала.
Преканцерозне болести још увек нису рак, али под одређеним околностима и без лечења имају велику вероватноћу да се трансформишу у рак грлића материце.
Патогенеза
Патогенеза овог процеса заснива се на поремећају сазревања и диференцијације ћелија у делу слоја стратифицираног сквамозног епитела који покрива грлић материце.
Формирање дисплазије може се одвијати у два смера:
- у процесу метаплазије сквамозних ћелија резервних ћелија и
- на позадини поремећаја физиолошких трансформација у слојевитом сквамозном епителу, које се јављају под утицајем хипоталамус-хипофизно-јајничког система.
Код благе дисплазије, примећује се пролиферација ћелија у најдубљим слојевима сквамозног епитела - базалним и парабазалним; ћелије горњег дела слоја су зреле и диференциране и задржавају нормалну структуру и поларитет локације.
Умерени облик дисплазије карактерише укључивање доње половине епителног слоја у патолошки процес; ћелијска атипија се не примећује код благих и умерених облика дисплазије.
Класификација тешке дисплазије или преинвазивног карцинома у категорију CIN III одређена је сличном клиничком манифестацијом ових процеса и приступима лечењу. Посебност овог облика дисплазије је очување сазревања и диференцијације ћелија само у површинском слоју сквамозног епитела, као и изражена атипија његових ћелија (увећање и хиперхромија језгара).
Макроскопски, дисплазија се може јавити као ектопија, ектропион или леукоплакија.
Симптоми преканцерозне лезије грлића материце
Код већине жена, позадинске и преканцерозне болести грлића материце су латентне. Жене себе сматрају практично здравим и не жале се.
Клиничке манифестације израженијег процеса сумњивог на малигну трансформацију укључују појаву воденасте леукореје, контактног крварења и оскудног крвавог исцедка пре и после менструације.
Где боли?
Дијагностика преканцерозне лезије грлића материце
Свеобухватни преглед пацијената са позадинским и преканцерозним процесима грлића материце обухвата бактериоскопски и бактериолошки преглед секрета из вагине, цервикалног канала и уретре, колпоскопију, цитолошки и хистолошки преглед грлића материце.
 [ 17 ], [ 18 ], [ 19 ], [ 20 ]
[ 17 ], [ 18 ], [ 19 ], [ 20 ]
Колпоскопија
Проширена колпоскопија је обавезна метода свеобухватног прегледа пацијената, јер многи патолошки процеси грлића материце, укључујући ране облике рака, протичу асимптоматски. Колпоскопија процењује:
- боја;
- стање васкуларног узорка;
- површина и ниво слојевитог сквамозног епитела;
- прелазна зона епитела (цервикални канал и грлић материце);
- природа и облик жлезда;
- реакција на тест са раствором сирћетне киселине;
- реакција на Шилеров тест.
Тест са сирћетном киселином (3% раствор) има следеће сврхе:
- уклонити слуз са површине грлића материце;
- изазвати краткотрајно отицање епитела и, сходно томе, променити боју слузокоже;
- изазвати спазам непромењених крвних судова.
На позадини бледе едематозне слузокоже, границе равног и цилиндарног епитела, ниво цилиндарног епитела, као и разне патолошке трансформације вишеслојног равног епитела су јасније утврђене. Штавише, на позадини едема слузокоже, непромењени крвни судови се спајају, док атипични крвни судови, напротив, постају израженији и јаснији.
Шилеров тест - молекули јода, у интеракцији са гликогеном (супстрат зрелог слојевитог сквамозног епитела), боје непромењену слузокожу у тамно (јод-позитивне зоне). Незрели, кератинизовани сквамозни епител, цилиндрични и атипични епител, који не садржи или има малу количину гликогена, уопште се не боје или добијају слабу нијансу (јод-негативне зоне)
Колпомикроскопија
Метода представља доживотни хистолошки преглед грлића материце. Колпомикроскопија има предност у односу на колпоскопију, јер су резултати ове методе упоредиви са хистолошким прегледом. У поређењу са цитолошким прегледом, колпомикроскопија се разликује по томе што омогућава проучавање морфолошке структуре не појединачних ћелија или њихових комплекса, већ структуре ткива без нарушавања интегритета ћелија. Међутим, због релативне сложености технике, колпомикроскопија се не користи широко у свакодневној пракси.
Цитолошки преглед
Нормално, цитолошки препарати брисева из различитих делова грлића материце садрже непромењене ћелије слојевитог сквамозног епитела, као и призматичне ћелије које облажу цервикални канал. У позадинским процесима, брисеви садрже значајну количину цилиндричних епителних ћелија. Блага дисплазија карактерише се превлашћу ћелија средњег слоја сквамозног епитела са знацима дискариозе у облику нуклеарне хипертрофије и благог кршења нуклеарно-цитоплазматског односа; са умереним степеном дисплазије преовлађују ћелије парабазалног слоја са знацима нуклеарне атипије. Тешка дисплазија карактерише се појавом у брисевима повећаног броја базалних и парабазалних ћелија са израженим знацима дискариозе, кршењем нуклеарно-цитоплазматског односа и повећањем броја митоза.
Тачност цитолошке дијагностике диспластичних промена не прелази 30%, позадинских процеса - 50%. Стога се дијагностика патолошких стања грлића материце спроводи само у складу са резултатима хистолошког прегледа биопсијског материјала.
 [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ], [ 33 ]
[ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ], [ 33 ]
Биопсија
Биопсија је најтачнија метода дијагностиковања болести грлића материце. Биопсија се препоручује у свим случајевима дуготрајних незарастајућих ерозија. Грлично ткиво за биопсију се узима из јод-негативног подручја.
Шта треба испитати?
Кога треба контактирати?
Третман преканцерозне лезије грлића материце
У лечењу позадинских процеса грлића материце разликују се две методе - лековите и немедицинске.
Медицинска метода
Метода се заснива на општем или локалном дејству лекова на патолошки измењени интегументарни епител грлића материце и материце. Терапија лековима се спроводи у облику локалних апликација лекова (солковагин, ваготил). Лекови су мешавина органских и неорганских киселина које имају селективно коагулирајуће дејство на цилиндрични епител. Током лечења, примењују се на патолошки фокус без оштећења здравог ткива. Лечење је безболно и не изазива нежељене ефекте. Цикатрицијалне промене на грлићу материце након лечења лековима се не формирају; правилно примењен лек обезбеђује потпуно уништење патолошког фокуса због довољне дубине пенетрације.
 [ 38 ], [ 39 ], [ 40 ], [ 41 ], [ 42 ], [ 43 ], [ 44 ]
[ 38 ], [ 39 ], [ 40 ], [ 41 ], [ 42 ], [ 43 ], [ 44 ]
Метода без лекова
Немедикаментозно лечење основних процеса грлића материце укључује:
- излагање ласеру (високог и ниског интензитета);
- криодеструкција;
- хируршка интервенција.
 [ 45 ], [ 46 ], [ 47 ], [ 48 ], [ 49 ]
[ 45 ], [ 46 ], [ 47 ], [ 48 ], [ 49 ]
Ласерска терапија ниског интензитета (инфрацрвено или хелијум-неонско зрачење)
Механизам биолошког дејства ласерског зрачења ниског интензитета заснива се на интеракцији електричног поља које ствара ласерски сноп са сопственим електромагнетним пољима ћелија и ткива тела. Инфрацрвено ласерско зрачење стимулише активност најважнијих биоенергетских ензима - дехидрогеназе и цитохром оксидазе, каталазе, и других ензима ћелијског метаболизма. Ласер ниског интензитета убрзава регенеративне процесе епителних ткива, стимулише циркулацију крви и хематопоезу, а такође има антиинфламаторно, аналгетско и бактерицидно дејство. Метода ласерске терапије ниског интензитета подразумева зрачење погођеног подручја грлића материце током 3-5 минута (10-15 процедура).
Медицинска и/или ласерска терапија ниског интензитета се спроводи не дуже од 3 недеље; ако нема позитивног ефекта, индиковане су деструктивне методе лечења. Излагање ласеру високог интензитета. Зрачење угљен-диоксида (CO2 ) се користи за лечење болести грлића материце. Механизам деловања CO2 ласера заснива се на довољно јакој апсорпцији кохерентног зрачења од стране биолошких ткива, што резултира брзим загревањем и уништавањем биоткива у зони излагања ласерском снопу. У почетној фази ласерског зрачења, примећује се разградња биоткива са испаравањем течности и карбонизацијом чврстих фаза; потом, са повећањем температуре, карбонизовани оквир биоткива сагорева.
CO2 ласерска вапоризација епителног слоја грлића материце је безболна, не изазива стварање красте или стенозу цервикалног канала, некроза ткива је минимална, а време опоравка је краће него код других метода физичког уништења.
Криодеструкција
Излагање ниским температурама има широк спектар биолошких ефеката - од криопрезервације до криодеструкције ткива.
Криокоагулација се спроводи контактном методом, као расхладно средство користе се течни гасови - азот и његов оксид, фреон, угљен-диоксид, као и физички фактори који појачавају криоефекат - електромагнетно зрачење, ултразвук, излагање радиоактивним изотопима. Трајање криоапликације одређује се природом и распрострањеношћу патолошког процеса и у просеку је 3-4 минута.
Предности криодеструкције укључују формирање ограничене зоне некрозе са мањим оштећењем околних ткива, одсуство склерозе везивног ткива и безболност поступка; недостаци укључују дуге периоде регенерације сквамозног епитела, продужено излучивање ткива, непотпуно замрзавање и у дубини и на површини, што не обезбеђује смрт свих патолошки измењених ћелија и тиме повећава могућност рецидива болести грлића материце, чија учесталост након криотерапије достиже 42%.
Посттрауматске позадинске болести грлића материце подлежу хируршком лечењу - руптуре, ектропион, цикатрицијална деформација, цервиковагиналне фистуле. У ове сврхе користе се различите врсте реконструктивних пластичних операција (клинаста и конусна ампутација, пластична хирургија грлића материце, шивење цервиковагиналних фистула).
У случају конгениталне или физиолошке ектопије, спроводи се само динамичко посматрање.

