
Сви иЛиве садржаји су медицински прегледани или проверени како би се осигурала што већа тачност.
Имамо стриктне смјернице за набавку и само линкамо на угледне медијске странице, академске истраживачке институције и, кад год је то могуће, медицински прегледане студије. Имајте на уму да су бројеви у заградама ([1], [2], итд.) Везе које се могу кликнути на ове студије.
Ако сматрате да је било који од наших садржаја нетачан, застарио или на неки други начин упитан, одаберите га и притисните Цтрл + Ентер.
Рак Панкоста
Медицински стручњак за чланак
Последње прегледано: 04.07.2025
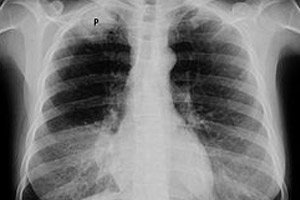
Онколози дијагностикују рак Панкоста када се малигни тумор - примарни карцином плућа - појави на врху плућа (apex pulmonis), нападајући или вршећи притисак на било коју од оближњих структура.
Професор радиологије на Универзитету у Пенсилванији (САД) Хенри Панкоуст, који је описао ову неоплазму у првој трећини прошлог века, дефинисао ју је као апикални (вршни) тумор плућа.
Друго име за ову патологију је познато као рак плућног врха са Панкоастовим синдромом.
Епидемиологија
Међу свим онколошким болестима плућа, рак Панкоста чини не више од 5%. Ретко се јавља код младих људи, а већина пацијената је у старосној категорији 40+. И, углавном, то су мушкарци и жене пушачи.
На пример, у Великој Британији се рак плућа дијагностикује код приближно 44.500 људи сваке године, док се у САД (према Националним институтима за здравље) дијагностикује код више од 200.000. Најчешћи тип тумора је неситноћелијски, који чини више од 80% случајева.
Узроци рака Панкоуста
Иако се рак плућа може јавити и код оних који никада нису пушили, онколози кључне узроке његовог развоја – у најмање 85% случајева – повезују са пушењем. А то објашњавају чињеницом да пушачи редовно удишу скоро двеста токсичних и више од четири десетине канцерогених супстанци са димом. Плућа не пате ништа мање од такозваног пасивног пушења, односно неко пуши, а људи око њега удишу дим цигарета који садржи канцерогене – полицикличне ароматичне угљоводонике.
Фактори ризика
Пулмолози узимају у обзир такве факторе ризика за развој малигних плућних тумора као што су агресивни ефекат формалдехида, радона, азбестне прашине у ваздуху, индустријских гасних емисија, издувних гасова аутомобила итд. на плућно ткиво.
Такође, малигне неоплазме у плућима, укључујући рак врха плућа са Панкоастовим синдромом, могу се развити у присуству генетске предиспозиције (хромозомске абнормалности).
Патогенеза
Патогенезу Панкоаст тумора одређена је и његовом локализацијом и суседним структурама које су погођене.
Настајући на врху плућа – на горњем торакалном отвору и у пределу горњег плућног жлеба (superior sulcus) који формира субклавијална артерија, ови бронхогени тумори се постепено шире на горња ребра, периостеум, пршљенове грудне кичме; узрокујући компресију симпатичких грудних живаца, звездастог ганглија врата, трупаца и нервних корена брахијалног плексуса (plexus brachialis).
Под притиском неоплазме, лумени субклавијалних крвних судова и лимфних судова се сужавају.
Према својој хистологији, Панкоастови тумори су сквамозно-ћелијски карциноми (до 45-50% случајева), аденокарциноми (36-38%), недиференцирани великоћелијски карциноми (11-13%) и ситноћелијски карциноми (2-8%).
Симптоми рака Панкоуста
Симптоми типични за обичан рак плућа, као што су кашаљ са крвавим спутумом и отежано дисање (диспнеја), обично се не примећују код рака Панкоста у почетним фазама болести због периферне локације ових тумора. А редослед симптома код рака Панкоста често доводи до дијагностичких грешака.
Чињеница је да се први симптоми Панкоаст тумора, који се шири на грудни зид и брахијални плексус, манифестују болом у рамену и лакту, који се зрачи у подлактицу, врат, грудну кост, пазух и лопатицу на страни тумора. А ускоро настала парестезија половине четвртог и петог прста шаке, мишићна слабост (атрофија) на унутрашњој страни шаке указују на компресију нерава тумором. У ствари, овај скуп клиничких знакова је Панкоаст синдром код рака плућа или Панкоаст-Тобијасов синдром.
Како болест напредује и долази до туморске промене симпатичких стабала грудних живаца и звездастог ганглија врата, јавља се Бернард-Хорнеров синдром - са делимичним спуштањем горњег капка (птоза), сужавањем зенице истог ока (миоза), продубљивањем очне јабучице у орбиту (енофталмос) и готово потпуним престанком знојења (анхидроза) на ипсилатералној страни лица.
Иначе, овај синдром се примећује код 25% пацијената са плућним тумором локализованим у медијастинуму, који се дијагностикује као медијастинални облик рака плућа. Али рендгенски преглед јасно показује да се овај тумор налази у трахеобронхијалном стаблу, које је обично прво укључено у патолошки процес.
Компликације и посљедице
Због чињенице да се Панкоастов рак често дијагностикује прекасно, а пролиферативна активност таквог тумора је висока, једноставно је немогуће спречити његове последице и компликације – метастазе.
Како стручњаци примећују, такви тумори се откривају у стадијумима Т3 – IIIa или IIIb (према TNM класификацији малигних тумора), а ако су у патолошки процес укључена пршљенска тела, нервна стабла или крвни судови, тумор прелази у стадијум Т4.
Пре свега, метастазе погађају суседне структуре, регионалне лимфне чворове (супраклавикуларне, торакалне и медијастиналне), кости и мозак. Према неким подацима, церебралне метастазе се развијају у 24-55% случајева; у 36% - удаљене.
Када тумор продре у пршљенове (што се јавља код 10-15% пацијената), може довести до компресије кичмене мождине и параплегије – парализе доњег дела тела и обе ноге.
Дијагностика рака Панкоуста
У раној фази, дијагноза рака Панкоста је изузетно тешка: клиничка слика и жалбе пацијената нису типичне за малигне болести плућа.
Инструментална дијагностика помаже, укључујући:
- рендгенски снимак грудног коша;
- компјутеризована томографија (КТ) грудног коша;
- магнетна резонанца (МРИ):
- позитронска емисиона компјутеризована томографија целог тела (ПЕТ-ЦТ).
У раним фазама, Панкоастов рак је тешко открити на рендгенском снимку због недостатка јасне визуелизације и великог броја сенки оближњих структура. Рендгенски снимак грудног коша може открити асиметрију врха плућа (мало подручје задебљања плеуре у апикалној зони једног плућног крила); повећање масе ткива; оштећење 1-3 ребра или дела пршљенова.
Панкоаст карцином се дефинише на ЦТ снимку грудног коша присуством патолошке формације ткива у пределу горњег торакалног отвора и горњег плућног жлеба и њеним продирањем у грудни зид, кичму, крвне судове, живце или простор између плућа.
Али МРИ се препоручује да би се утврдила потпунија слика локалног ширења туморских ћелија и количине захваћености нервних завршетака.
Да би се поставила тачна дијагноза, користи се и ендоскопска медијастиноскопија за испитивање лимфних чворова. А ако постоји палпабилна аденопатија супраклавикуларних лимфних чворова, врши се њихова трансдермална аспирација танком иглом.
Тестови за потврђивање дијагнозе тумора и прецизну процену његовог стадијума су биопсија (туморске ћелије) добијена трансторакалном биопсијом танком иглом. У неким ситуацијама, за хистолошки преглед неоплазме може бити потребна ендоскопска или отворена торакотомија.
Диференцијална дијагноза
Диференцијална дијагноза треба да разликује Панкоаст тумор од: Хоџкиновог лимфома и лимфома, плеуралног мезотелиома, ехинококне цисте плућа, карцинома штитне жлезде и аденоидног цистичног карцинома, дезмоидних тумора медијастинума, рака дојке, као и синдрома скаленског мишића и цервикалних ребара.
Кога треба контактирати?
Третман рака Панкоуста
Позитиван резултат – заустављање раста тумора и његова регресија, смањење локалних и удаљених рецидива и повећање преживљавања – обезбеђује се лечењем индукционом хеморадиотерапијом и накнадним хируршким лечењем – извођењем операције ресекције погођених структура.
Врсте хемотерапије за рак Панкоста:
- пре операције – комбинација одређених хемотерапијских лекова са зрачењем током 5-6 недеља;
- након уклањања дела или целог плућа, захваћених суседних ткива или горњих ребара (што се спроводи након курса хеморадиотерапије) – завршна постоперативна хемотерапија.
Хемотерапијски режими користе цитостатски лек Цисплатин (Платинотин) у комбинацији са другим антитуморским лековима, посебно Етопозидом и Виндезином (Елдизином).
На пример, интравенозно примењени Цисплатин је дериват платине; лек је ефикасан, али као и сви антиканцерогени цитостатици, изазива многе нежељене ефекте и негативне последице. Најчешће последице хемотерапије за рак Панкоста детаљно су описане у публикацијама:
Режими радиотерапије за рак Панкоста обично укључују фракције од 45 Gy/27 током 5-6 недеља, након чега следи операција (4-6 недеља касније).
У овом случају, контраиндикације за хируршко лечење су метастазе, оштећење супраклавикуларних и медијастиналних лимфних чворова, више од половине
Тела пршљенова, трахеје и једњака.
Пацијентима са неоперабилним Панкоастовим тумором се даје палијативно лечење.
Прогноза
Као и код других малигнитета, прогноза за пацијенте са Панкостовим раком директно зависи од стадијума болести. Присуство симптома Бернард-Хорнеровог синдрома сматра се лошим прогностичким фактором.
Током протеклих неколико деценија, стопе преживљавања пацијената са апикалним раком плућа са Панкоастовим синдромом значајно су се побољшале.
Након индукционе хеморадиотерапије и накнадне операције, у 33-40% случајева (према другим подацима, 54-72%) просечно време преживљавања је пет година, а учесталост компликација варира у распону од 10-28%.
Скоро 75% пацијената наставља да живи две године.


 [
[