
Сви иЛиве садржаји су медицински прегледани или проверени како би се осигурала што већа тачност.
Имамо стриктне смјернице за набавку и само линкамо на угледне медијске странице, академске истраживачке институције и, кад год је то могуће, медицински прегледане студије. Имајте на уму да су бројеви у заградама ([1], [2], итд.) Везе које се могу кликнути на ове студије.
Ако сматрате да је било који од наших садржаја нетачан, застарио или на неки други начин упитан, одаберите га и притисните Цтрл + Ентер.
Уобичајени побачај
Медицински стручњак за чланак
Последње прегледано: 04.07.2025
Побачај је спонтани прекид трудноће између зачећа и 37 недеља, рачунајући од првог дана последње менструације. Прекид трудноће између зачећа и 22 недеље назива се спонтани побачај (побачај). Прекид трудноће између 28 недеља и 37 недеља назива се превремени порођај. Према номенклатури СЗО, период гестације од 22 недеље до 28 недеља сматра се веома раним превременим порођајем, а у већини развијених земаља перинатални морталитет се рачуна од овог периода гестације. У нашој земљи, овај период гестације се не сматра превременим порођајем или перинаталним морталитетом, али се истовремено нега пружа у породилишту, а не у гинеколошкој болници, и предузимају се мере за збрињавање дубоко превремено рођеног новорођенчета. У случају његове смрти, врши се патолошки преглед, а ако дете преживи 7 дана након рођења, ова смрт се сматра перинаталним морталитетом.
Спонтани побачај се сматра једним од главних типова акушерске патологије. Учесталост спонтаних побачаја је од 15 до 20% свих жељених трудноћа. Сматра се да статистика не укључује велики број веома раних и субклиничких побачаја.
Према важећој дефиницији у нашој земљи, побачај је њен прекид од тренутка зачећа до 37 пуних недеља (259 дана од последње менструације). Овај велики временски интервал подељен је на периоде раних побачаја (до 12 недеља трудноће), касних побачаја (од 12 до 22 недеље); период прекида трудноће у периоду од 22 до 27 недеља, од 28 недеља - период превременог порођаја. Класификација коју је усвојила СЗО разликује спонтане побачаје - губитак трудноће пре 22 недеље и превремени порођај од 22 до 37 пуних недеља трудноће са тежином фетуса од 500 г (22-27 недеља - веома рано, 28-33 недеље - рани превремени порођај, 34-37 недеља - превремени порођај). У нашој земљи, спонтани прекид трудноће између 22 и 27 недеља не сматра се превременим порођајем, а новорођенче се не региструје у случају смрти и подаци о њему се не укључују у индикаторе перинаталног морталитета ако није преживело 7 дана након рођења. У случају таквих спонтаних прекида трудноће, акушерске болнице предузимају мере за збрињавање изузетно превремено рођеног детета.
Према дефиницији СЗО, уобичајеним побачајем се сматра историја жене од 3 или више узастопних спонтаних побачаја пре 22 недеље трудноће.
Епидемиологија
Спонтани губитак трудноће је изненађујуће честа појава. Иако се приближно 15% свих клинички дијагностикованих трудноћа завршава спонтаним губитком, много више трудноћа не успева пре него што се клинички препознају. Само 30% свих зачећа резултира живим рођењем.[ 4 ],[ 5 ]
Код спорадичног побачаја, дејство штетних фактора је пролазно и не ремети репродуктивну функцију жене у будућности. На пример, грешка у процесу формирања гамета доводи до појаве абнормалне јајне ћелије и/или сперматозоида и, као последица тога, до формирања генетски неисправног неодрживог ембриона, што може бити узрок спонтаног побачаја. У већини случајева, такав феномен је епизодичан и не доводи до поновљених губитака трудноће.
Истовремено, у групи жена које су изгубиле прву трудноћу, постоји категорија пацијенткиња (1–2%) које имају ендогене факторе који спречавају нормалан развој ембриона/фетуса, што потом доводи до поновљених прекида трудноће, односно до симптоматског комплекса уобичајеног побачаја. [ 6 ] Уобичајени побачај чини 5 до 20% побачаја.
Утврђено је да је ризик од губитка трудноће након првог побачаја 13–17%, што одговара учесталости спорадичних побачаја у популацији, док се након 2 претходна спонтана побачаја ризик од губитка жељене трудноће повећава више од 2 пута и износи 36–38%.
Према Б. Поланду и др., код жена које пате од примарног хабитуалног побачаја, вероватноћа трећег спонтаног побачаја је 40–45%.
Узимајући у обзир све већи ризик од губитка жељене трудноће са повећањем броја побачаја, већина стручњака који се баве проблемом побачаја сматра да су два узастопна побачаја довољна да се брачни пар класификује као пар са уобичајеним побачајем, уз накнадни обавезни преглед и низ мера за припрему за трудноћу.
Утврђен је утицај мајчине старости на ризик од раних спонтаних побачаја. Тако је у старосној групи од 20–29 година ризик од спонтаног побачаја 10%, док је код 45 година и више 50%. Вероватно је мајчина старост фактор који доприноси повећању учесталости хромозомских абнормалности код фетуса.
Узроци уобичајени побачај
Многи истраживачи верују да су спонтани побачаји у првом тромесечју инструмент природне селекције, јер се приликом проучавања побачаја код 60 до 80% ембриона налазе хромозомске абнормалности.
Узроци спорадичних спонтаних побачаја су изузетно разноврсни и нису увек јасно дефинисани. Они укључују низ друштвених фактора: лоше навике, штетне производне факторе, неуређен породични живот, тежак физички рад, стресне ситуације итд. Медицински фактори: генетски поремећаји кариотипа родитеља, ембриона, ендокрини поремећаји, малформације материце, заразне болести, претходни побачаји итд.
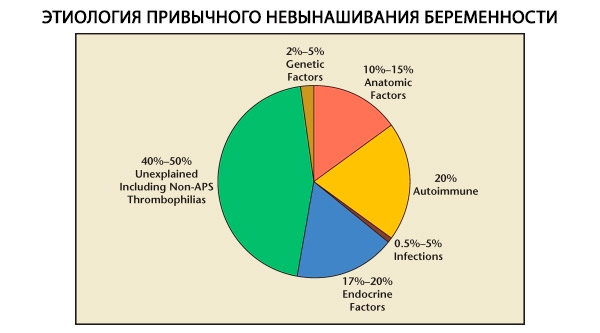
Хабитуални побачај је полиетиолошка компликација трудноће, која се заснива на дисфункцији репродуктивног система. Најчешћи узроци хабитуалног побачаја су ендокрини поремећаји репродуктивног система, латентни облици адреналне дисфункције, оштећење рецепторског апарата ендометријума, клинички манифестовано као непотпуна лутеална фаза (ИЛФ); хронични ендометритис са перзистенцијом опортунистичких микроорганизама и/или вируса; истмичко-цервикална инсуфицијенција, малформације материце, интраутерине адхезије, лупус антикоагулант и други аутоимуни поремећаји. Хромозомска патологија код пацијенткиња са хабитуалним побачајем је мање значајна него код спорадичних побачаја, међутим, код жена са хабитуалним побачајем, структурне абнормалности кариотипа се јављају 10 пута чешће него у популацији и износе 2,4%.
Узроци спорадичног побачаја и уобичајеног побачаја могу бити идентични, али брачни пар са уобичајеним побачајем увек има израженију патологију репродуктивног система него код спорадичног побачаја. Приликом лечења пацијената са уобичајеним побачајем, неопходно је испитати стање репродуктивног система брачног пара ван трудноће.
Прочитајте такође: Уобичајени побачај - Узроци
Дијагностика уобичајени побачај
Дијагностичка евалуација треба да обухвати мајчин и очев кариотип, процену анатомије материце и процену дисфункције штитне жлезде, антифиброматозног фалсификата (АПС) и одабраних тромбофилија. Неким женама може бити потребно тестирање на инсулинску резистенцију, оваријалну резерву, антитироидна антитела и абнормалности пролактина.
Који су тестови потребни?
Кога треба контактирати?
Третман уобичајени побачај
Лечење претећег побачаја код пацијенткиња са уобичајеним побачајем (симптоматска терапија)
У раним фазама трудноће, када се код жена са уобичајеним побачајем јављају повлачење, болови у доњем делу стомака и доњем делу леђа, уз патогенетску терапију треба спровести и лечење усмерено на нормализацију тонуса материце. До 12 недеља трудноће, терапија укључује:
- полу-постељни одмор;
- физички и сексуални мир;
- антиспазмодични лекови:
- дротаверин хидрохлорид у дози од 40 мг 2-3 пута дневно интрамускуларно или 40 мг 3 пута дневно орално;
- папаверин хидрохлорид у дози од 20-40 мг 2 пута дневно ректално или 40 мг 2-3 пута дневно орално;
- препарат магнезијума - 1 таблета садржи 500 мг магнезијум лактата (укључујући 48 мг магнезијума) у комбинацији са 125 мг пиридоксина; просечна дневна доза је 4 таблете - 1 таблета ујутру и поподне и 2 таблете увече. Трајање лечења се одређује индивидуално у зависности од симптома претећег побачаја.
У присуству делимичног одвајања хориона или плаценте (до 20 недеља трудноће), уз антиспазмодну терапију, спроводи се хемостатска терапија препаратима калцијума у дози од 1000 мг/дан, натријум етамзилатом у дози од 250 мг 3 пута дневно орално или, у случају јаког крварења, 250 мг 3 пута дневно интрамускуларно.
У случају јаког крварења, транексамска киселина се примењује интравенозно кап по кап у дози од 5–10 мл/дан у 200 мл 0,9% раствора натријум хлорида у хемостатске сврхе, након чега се прелази на таблете у дози од 250 мг 3 пута дневно док крварење не престане.
У случају ретрохоријалних и ретроплаценталних хематома у фази организације, користи се комплексни препарат који садржи бромелаин 45 мг, папаин 60 мг, пантеатин 100 мг, химотрипсин 1 мг, трипсин 24 мг, алфа-амилазу 10 мг, липазу 10 мг, аскорбинску киселину + рутозид 50 мг, 3 таблете 3 пута дневно 30 минута пре оброка, курс од 14 дана.
Ако се изражене тоничне контракције материце јаве у 16–20 недеља трудноће, ако су антиспазмодични лекови неефикасни, индометацин се користи ректално или орално у дози не већој од 200 мг/дан, током курса не већег од 1000 мг: 1. дан - 200 мг (50 мг 4 пута дневно у таблетама или 1 супозиторији 2 пута дневно), 2–3. дан 50 мг 3 пута дневно, 4–6. дан 50 мг 2 пута дневно, 7–8. дан - 50 мг ноћу.
Превенција
Женама са историјом два или више побачаја или превремених порођаја треба саветовати да се подвргну прегледу пре следеће трудноће како би се утврдили узроци, исправили поремећаји и спречиле даље компликације. Методе превенције зависе од узрока који су у основи уобичајеног побачаја.
Прогноза
Прогноза ће зависити од основног узрока губитка трудноће и броја претходних губитака. Идентификацијом узрока, корекцијом абнормалности ван трудноће и праћењем током трудноће, рађање одрживе деце код парова са уобичајеним побачајима достиже 95–97%. Пацијенте и лекаре може охрабрити укупна добра прогноза, јер чак и након 4 узастопна губитка, вероватноћа пацијенткиње да изнесе следећу трудноћу до краја је већа од 60–65%.


 [
[