
Сви иЛиве садржаји су медицински прегледани или проверени како би се осигурала што већа тачност.
Имамо стриктне смјернице за набавку и само линкамо на угледне медијске странице, академске истраживачке институције и, кад год је то могуће, медицински прегледане студије. Имајте на уму да су бројеви у заградама ([1], [2], итд.) Везе које се могу кликнути на ове студије.
Ако сматрате да је било који од наших садржаја нетачан, застарио или на неки други начин упитан, одаберите га и притисните Цтрл + Ентер.
Ендометритис
Медицински стручњак за чланак
Последње прегледано: 04.07.2025
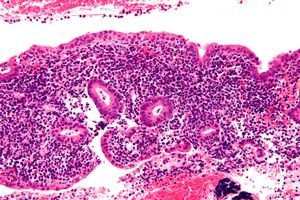
Ендометритис је инфективна упала ендометријума која, ако се не дијагностикује и не лечи правилно, може изазвати тешке дугорочне компликације код жена. Дијагноза ендометритиса може бити тешка и често се недовољно дијагностикује због широког спектра потенцијалних клиничких карактеристика. Лечење захтева прецизно и брзо препознавање стања, одговарајуће антибиотике и координацију између мултидисциплинарних специјалиста. [ 1 ]
Ендометритис је упала локализована у ендометријуму, унутрашњој слузокожи материце, најчешће инфективне етиологије. [ 2 ] Инфекција која се шири на јајоводе, јајнике или карлични перитонеум назива се карлична инфламаторна болест (ПИД). [ 3 ] Ендометритис се традиционално дели на 2 типа: акутни и хронични. Постпорођајни ендометритис је подтип акутног ендометритиса повезаног са трудноћом. [ 4 ], [ 5 ]
Епидемиологија
Акутни ендометритис
Учесталост самог акутног ендометритиса представља изазов јер се често јавља у контексту ПИД-а, чија је учесталост приближно 8% у Сједињеним Државама (САД) и 32% у земљама у развоју.[ 6 ] Случајеви ПИД-а у САД су често повезани са инфекцијама Chlamydia trachomatis и Neisseria gonorrhoeae, што чини 50% таквих случајева.[ 7 ]
Хронични ендометритис
С обзиром на генерално благу слику, праву преваленцију хроничног ендометритиса је тешко проценити. Неке студије су показале да је код особа са понављајућим побачајима инциденца скоро 30%. Међутим, инциденца варира чак и унутар исте студије у зависности од менструалне фазе у којој је извршена биопсија ендометријума. [ 8 ], [ 9 ]
Постпорођајни ендометритис
Постпорођајни ендометритис је водећи узрок пуерпералне грознице у трудноћи.[ 10 ] Његова инциденца се креће од 1% до 3% код пацијенткиња без фактора ризика након нормалног спонтаног вагиналног порођаја, повећавајући се на приближно 5% до 6% у присуству фактора ризика. [Царски рез је значајан фактор ризика, повезан са 5 до 20 пута већим ризиком од постпорођајног ендометритиса у поређењу са спонтаним вагиналним порођајем. Ако се царски рез догоди након руптуре амнионске мембране, ризик је још већи.[ 11 ],[ 12 ] Одговарајућа антибиотска профилакса може смањити ризик од постпорођајног ендометритиса, при чему до 20% пацијенткиња развије болест без антибиотске профилаксе.[ 13 ] Ако се не лечи, постпорођајни ендометритис може имати стопу смртности до 17%.[ 14 ]
Узроци ендометритис
Ендометритис првенствено настаје услед пењања микроорганизама из доњег гениталног тракта (тј. грлића материце и вагиналног свода) у ендометријалну шупљину. Специфични патогени који најчешће инфицирају ендометријум варирају у зависности од врсте ендометритиса и понекад их је тешко идентификовати.
Акутни ендометритис
Код акутног ендометритиса, више од 85% инфективних етиологија је последица сексуално преносивих инфекција (СПИ). За разлику од хроничног и постпорођајног ендометритиса, чија је узрочност повезана са вишеструким микроорганизмима, примарни микробни узрок акутног ендометритиса је Chlamydia trachomatis, затим Neisseria gonorrhoeae и бактерије повезане са бактеријалном вагинозом.[ 15 ]
Фактори ризика за акутни ендометритис укључују старост <25 година, историју полно преносивих инфекција, ризично сексуално понашање као што је вишеструки партнери и подвргавање гинеколошким процедурама као што су интраутерини спирале или биопсија ендометријума. Ови фактори доприносе повећаној подложности овом стању код неких људи.[ 16 ]
Хронични ендометритис
Етиологија хроничног ендометритиса је често непозната. Неке студије су показале могућу упалу ендометријума повезану са неинфективним етиологијама (нпр. интраутерини контрацептивни уређаји, ендометријални полипи, субмукозни леиомиоми). Међутим, када се узрочник идентификује, често се ради о полимикробној инфекцији која се састоји од организама који се обично налазе у вагиналном своду. Поред тога, генитална туберкулоза може довести до хроничног грануломатозног ендометритиса, који се најчешће виђа у земљама у развоју.[5] За разлику од акутног ендометритиса, Chlamydia trachomatis и Neisseria gonorrhoeae нису најчешћи узроци.[5] Главни идентификовани узрочници укључују:
- Стрептококе
- Ентерококус фекалис
- Ешерихија коли
- Клебсијелна пнеумонија
- Стафилококе
- Микоплазма
- Уреаплазма
- Гарднерела вагиналис
- Псеудомонас аеругиноса
- Saccharomyces cerevisiae и врсте Candida [ 17 ]
Хронични ендометритис је повезан са неколико фактора ризика, укључујући употребу интраутериних спирала, историју вишеструких трудноћа, претходне побачаје и абнормално крварење из материце. Ови фактори су важна разматрања у разумевању потенцијалних узрока и фактора који доприносе хроничном ендометритису.
Постпорођајни ендометритис
Током трудноће, амнионска кеса штити материчну дупљу од инфекције, а ендометритис је редак. Како се грлић материце шири и мембране пуцају, повећава се потенцијал за колонизацију материчне дупље микроорганизмима из вагиналног свода. Овај ризик се додатно повећава употребом инструмената и уношењем страних тела у материчну дупљу. Бактерије су такође склоније колонизацији материчног ткива које је девитализовано или на други начин оштећено. [ 18 ] Као и интраамнионске инфекције, постпорођајна ендометријална инфекција је полимикробна, која укључује и аеробне и анаеробне бактерије, укључујући:
- Грам-позитивне коке: трептококе група А и Б, стафилококе, ентерококе.
- Грам-негативне штапиће: Ешерихија коли, Клебсијела пнеумонија, Протеус.
- Анаеробни микроорганизми: Bacteroides, Peptostreptococcus, Peptococcus, Prevotella и Clostridium.
- Остало: Микоплазма, Neisseria gonorrhoeae [ 19 ],
Хламидија трахоматис је редак узрок постпорођајног ендометритиса, иако је често повезана са касним почетком болести.[ 20 ] Иако ретке, тешке инфекције са Streptococcus pyogenes, Staphylococcus aureus, Clostridium sordellii или Clostridium perfringens повезане су са повећаним морбидитетом и морталитетом.[ 21 ]
Постпорођајни ендометритис је повезан са вишеструким факторима ризика, укључујући царски рез, интрапарталну интраамнионску инфекцију (познату као хориоамнионитис), продужено пуцање мембрана или продужени порођај, страна тела у материци (нпр. вишеструки прегледи грлића материце и инвазивни уређаји за праћење фетуса), ручно уклањање плаценте, оперативни вагинални порођај и одређене мајчине факторе као што су ХИВ инфекција, дијабетес мелитус и гојазност. Препознавање ових фактора ризика је кључно за идентификацију и лечење постпорођајног ендометритиса, јер они могу допринети развоју овог стања и усмеравати превентивне мере и стратегије лечења.[ 22 ]
Патогенеза
Акутни ендометритис настаје услед узлазне инфекције из грлића материце и вагиналног свода, коју најчешће изазива Chlamydia trachomatis. Ендоцервикалне инфекције нарушавају баријерну функцију ендоцервикалног канала, омогућавајући инфекцији да се уздиже.
Насупрот томе, хронични ендометритис карактерише инфекција ендометријума микроорганизмима који нису нужно повезани са истовременом колонизацијом грлића материце или вагине. Микробна инфекција доводи до имуног одговора и хроничне упале са значајним инфилтратима ендометријалних стромалних плазма ћелија и развојем микрополипа.[ 23 ] Такође постоји повећање интерлеукина-1б и фактора туморске некрозе-алфа, што повећава синтезу естрогена у жлезданим ћелијама ендометријума. Ова повећана синтеза естрогена може бити повезана са микрополипима, који се често примећују хистероскопским прегледом код пацијената са дијагнозом хроничног ендометритиса.
Код постпорођајног ендометритиса, руптура мембрана омогућава бактеријској флори из грлића материце и вагине да уђе у ендометријалну слузницу.[4] Ове бактерије ће вероватније колонизовати ткиво материце које је девитализирано, крвари или је на други начин оштећено (као што је током царског реза). Ове бактерије такође могу да нападну миометријум, узрокујући упалу и инфекцију.
Симптоми ендометритис
Клиничка дијагноза акутног и постпорођајног ендометритиса заснива се на карактеристичним симптомима и налазима прегледа; хронични ендометритис је често асимптоматски и обично захтева хистолошку потврду. Клиничке историје и симптоми могу се преклапати код различитих врста ендометритиса и диференцијалних дијагноза; међутим, неке клиничке карактеристике су више повезане са једном врстом ендометритиса него са другима. Стога је темељна анамнеза неопходна за постављање тачне дијагнозе. Клиничари који узимају анамнезу такође треба да покушају да идентификују уобичајене факторе ризика за ПИД (нпр. вишеструки сексуални партнери, историја полно преносивих инфекција) и доказе о диференцијалној дијагнози заснованој на темељној акушерској и сексуалној анамнези.
Акутни ендометритис
Симптоми карактеристични за акутни ендометритис укључују изненадну појаву бола у карлици, диспареунију и вагинални исцедак, који се најчешће јављају код сексуално активних особа, мада пацијенти могу бити и асимптоматски. У зависности од тежине болести, могу бити присутни и системски симптоми попут грознице и малаксалости, мада су они често одсутни у блажим случајевима. Додатни симптоми укључују абнормално крварење из материце (нпр. посткоитално, интерменструално или обилно менструално крварење), диспареунију и дизурију.[ 24 ] Симптоми секундарни перихепатитису (нпр. Фиц-Хју-Кертисов синдром), тубо-оваријални апсцес или салпингитис могу се јавити код пацијената са ПИД-ом, укључујући бол у горњем десном квадранту и бол у доњем делу стомака.
Хронични ендометритис
Пацијенткиње са хроничним ендометритисом често имају историју поновљених побачаја, поновљених неуспеха имплантације и неплодности. Хронични ендометритис је често асимптоматски. Када су симптоми присутни, они су обично неспецифични, са абнормалним крварењем из материце, нелагодношћу у карлици и леукорејом као најчешћим тегобама.
Постпорођајни ендометритис
Кључна клиничка карактеристика постпорођајног ендометритиса је грозница након недавног порођаја или побачаја. Болест са раним почетком се јавља у року од 48 сати од порођаја, а болест са касним почетком се јавља до 6 недеља након порођаја. Симптоми који подржавају дијагнозу укључују осетљивост материце, значајан бол у доњем делу стомака, гнојне лохије непријатног мириса и субинволуцију материце.[22] Могу бити присутни и генерализовани симптоми попут малаксалости, главобоље и грознице.
Компликације и посљедице
Акутни ендометритис, посебно повезан са ПИД-ом, може довести до неплодности, хроничног бола у карлици и ванматеричне трудноће. Поред тога, узлазна инфекција може се развити у тубооваријални апсцес.[ 25 ] Компликације хроничног ендометритиса укључују проблеме са плодношћу (нпр. поновљени побачаји и поновљени неуспех имплантације) и абнормално крварење из материце. Приближно 1% до 4% пацијената са постпорођајним ендометритисом може имати компликације као што су сепса, апсцеси, хематоми, септички карлични тромбофлебитис и некротизирајући фасциитис. Хируршка интервенција може бити потребна ако је инфекција довела до накупљања течности у дренажи.
Дијагностика ендометритис
Студије 1, 2, 3, 5 се спроводе на свим пацијентима, 4, 6 - ако је технички могуће и ако постоји сумња у вези са дијагнозом.
- Термометрија. У благом облику, телесна температура расте на 38–38,5 °C, у тешком облику, температура је изнад 39 °C.
- Клинички тест крви. У благом облику, број леукоцита је 9–12×10 9 /л, утврђује се благи неутрофилни помак улево у броју леукоцита; СЕ је 30–55 мм/х. У тешком облику, број леукоцита достиже 10–30×10 9 /л, утврђује се неутрофилни помак улево, токсична грануларност леукоцита; СЕ је 55–65 мм/х.
- Ултразвук материце. Изводи се код свих породиља након спонтаног порођаја или царског реза 3.-5. дана. Повећана је запремина материце и њена антеропостериорна величина. Утврђује се густи фибринозни премаз на зидовима материце, присуство гаса у њеној шупљини и у пределу лигатура.
- Хистероскопија. Постоје 3 варијанте ендометритиса према степену интоксикације тела и локалним манифестацијама:
- ендометритис (беличаст премаз на зидовима материце због фибринозне упале);
- ендометритис са некрозом децидуалног ткива (ендометријске структуре су црне, жилаве, благо избочене изнад зида материце);
- ендометритис са задржавањем плацентног ткива, чешћи након порођаја (грудваста структура са плавкастим нијансом оштро се оцртава и истиче на позадини зидова материце).
Код већег броја пацијената дијагностикује се дефект ткива у облику нише или пролаза - знак делимичне дивергенције шавова на материци.
- Бактериолошки преглед аспирата из материчне дупље са одређивањем осетљивости на антибиотике. Преовлађују анаеробни микроорганизми који не формирају споре (82,7%) и њихове асоцијације са аеробним микроорганизмима. Анаеробна флора је високо осетљива на метронидазол, клиндамицин, линкомицин, аеробна флора - на ампицилин, карбеницилин, гентамицин, цефалоспорине.
- Одређивање ацидобазне равнотеже лохија. Ендометритис карактерише pH < 7,0, pCO2 > 50 mm Hg, pO2 <30 mm Hg. Промене ових параметара претходе клиничким манифестацијама болести.
Скрининг
Да би се идентификовале породиље са субинволуцијом материце, које су у ризику од развоја постпорођајног ендометритиса, ултразвучни преглед се врши 3.-5. дана након порођаја.
Шта треба испитати?
Како испитивати?
Диференцијална дијагноза
Поред акутног ендометритиса, диференцијална дијагноза бола у карлици укључује ванматеричну трудноћу, хеморагичну или руптурирану цисту јајника, торзију јајника, ендометриозу, тубо-оваријални апсцес, акутни циститис, камен у бубрегу и гастроинтестиналне узроке (нпр. апендицитис, дивертикулитис, синдром иритабилног црева).
Уобичајени симптоми хроничног ендометритиса су често абнормално крварење из материце (АУБ) или проблеми са плодношћу. Диференцијална дијагноза неправилног крварења је широка. Амерички колеџ акушера и гинеколога (ACOG) препоручује класификацију абнормалног крварења из материце према PALM-COEIN систему, што је акроним који означава полипе, аденомиозу, леиомиоме, малигнитете, коагулопатију, овулаторну дисфункцију, ендометријалне узроке (нпр. акутни или хронични ендометритис), јатрогене (нпр. антикоагуланси, хормонски контрацептиви) и још увек некласификоване.[ 26 ] Неплодност такође има широку диференцијалну класификацију која укључује факторе материце, факторе јајовода, овулаторну или хормонску дисфункцију, хромозомске проблеме и етиологију мушког фактора.[ 27 ]
Код пацијената са пуерпералном грозницом, диференцијална дијагноза укључује инфекцију хируршког места, инфекцију уринарног тракта, пијелонефритис, маститис, упалу плућа, сепсу, перитонитис и септички карлични тромбофлебитис.
Кога треба контактирати?
Третман ендометритис
Циљ лечења ендометритиса је уклањање патогена, ублажавање симптома болести, нормализација лабораторијских параметара и функционалних поремећаја и спречавање компликација болести.
Акутни ендометритис
ЦДЦ препоручује неколико различитих антибиотских режима.[ 28 ],[ 29 ] Следећи орални режими се препоручују за благе до умерене случајеве који се могу лечити амбулантно.
- Опција 1:
- Цефтриаксон 500 мг интрамускуларно једном.
- + доксициклин 100 мг орално два пута дневно током 14 дана.
- + метронидазол 500 мг орално два пута дневно током 14 дана
- Опција 2:
- Цефокситин 2 г интрамускуларно једном са пробенецидом 1 г орално једном
- + доксициклин 100 мг орално два пута дневно током 14 дана.
- + метронидазол 500 мг орално два пута дневно током 14 дана
- Опција 3:
- Други парентерални цефалоспорини треће генерације (нпр. цефтизоксим или цефотаксим)
- + доксициклин 100 мг орално два пута дневно током 14 дана.
- + метронидазол 500 мг орално два пута дневно током 14 дана
- Алтернативни режими лечења за пацијенте са тешком алергијом на цефалоспорине укључују:
- Левофлоксацин 500 мг орално једном дневно или моксифлоксацин 400 мг орално једном дневно (пожељно за инфекције M. genitalium) током 14 дана
- + метронидазол 500 мг сваких 8 сати током 14 дана
- Азитромицин 500 мг интравенски једном дневно током 1–2 дозе, затим 250 мг орално дневно + метронидазол 500 мг орално два пута дневно током 12–14 дана [28]
Индикације за болничко лечење су:
- Тубооваријални апсцес
- Неуспех амбулантног лечења или немогућност придржавања или толерисања амбулантног лечења
- Тешка болест, мучнина, повраћање или орална температура >38,5°C
- Потреба за хируршком интервенцијом (нпр., апендицитис) не може се искључити .
Парентерални антибиотици се дају у болничким условима док пацијенти не покажу знаке клиничког побољшања (нпр. смањење температуре и осетљивост у стомаку), обично током 24 до 48 сати, након чега се може прећи на орални режим. Препоручени парентерални режими укључују:
- Цефокситин 2 г интравенозно сваких 6 сати или цефотетан 2 г интравенозно сваких 12 сати.
- + Доксициклин 100 мг орално или интравенозно сваких 12 сати
Алтернативни парентерални режими:
- Ампицилин-сулбактам 3 г интравенски сваких 6 сати + доксициклин 100 мг орално или интравенски сваких 12 сати
- Клиндамицин 900 мг интравенски сваких 8 сати + гентамицин интравенски или интрамускуларно 3-5 мг/кг сваких 24 сата
Хронични ендометритис
Хронични ендометритис се обично лечи доксициклином 100 мг орално два пута дневно током 14 дана. За пацијенте код којих терапија доксициклином не успе, може се користити метронидазол 500 мг орално дневно током 14 дана плус ципрофлоксацин 400 мг орално дневно током 14 дана.
За хронични грануломатозни ендометритис препоручује се антитуберкулозна терапија, укључујући:
- Изониазид 300 мг дневно
- + рифампицин 450–600 мг дневно
- + етамбутол од 800 до 1200 мг дневно
- + пиразинамид 1200-1500 мг дневно
Постпорођајни ендометритис
Већини пацијената треба давати интравенске антибиотике, укључујући оне са умереним до тешким обликом болести, сумњом на сепсу или ендометритисом након царског реза. Кокрејнов преглед антибиотских режима за постпорођајни ендометритис идентификовао је следећи режим клиндамицина и гентамицина као најефикаснији:
- Гентамицин 5 мг/кг интравенски сваких 24 сата (пожељно) или 1,5 мг/кг интравенски сваких 8 сати или + клиндамицин 900 мг интравенски сваких 8 сати
- Ако је стрептокок групе Б позитиван или се знаци и симптоми не побољшају у року од 48 сати, додајте било шта од следећег:
- Ампицилин 2 г интравенозно сваких 6 сати или
- Ампицилин 2 г интравенозно убрзавајућа доза, затим 1 г сваких 4-8 сати.
- Ампицилин-сулбактам 3 г интравенозно сваких 6 сати
За оне који се не побољшају у року од 72 сата, лекари треба да прошире диференцијалну дијагнозу како би укључили друге инфекције као што су упала плућа, пијелонефритис и карлични септички тромбофлебитис. Интравенозне антибиотике треба наставити док пацијент не остане афебрилан најмање 24 сата, уз ублажавање бола и повраћање леукоцитозе. Не постоје значајни докази да наставак оралних антибиотика након клиничког побољшања значајно побољшава исходе усмерене на пацијента. [ 30 ] Орални антибиотски режим може се пажљиво размотрити код пацијената са благим симптомима откривеним након отпуста из болнице (нпр. касни постпорођајни ендометритис).
Прогноза
Без лечења, стопа смртности од постпорођајног ендометритиса је приближно 17%. Међутим, у добро развијеним земљама, прогноза је обично одлична уз одговарајуће лечење. Акутни ендометритис сам по себи има одличну прогнозу; међутим, често је присутан са салпингитисом, што значајно повећава ризик од неплодности јајовода. Докази указују на то да се исходи плодности могу значајно побољшати након лечења хроничног ендометритиса. На пример, у студији циклуса трансфера свежих ембриона 3. дана, стопе живорођених беба биле су значајно веће код лечених пацијенткиња у поређењу са нелеченим пацијенткињама, приближно 60% до 65% наспрам 6% до 15%, респективно. Друга студија је открила да се код пацијенткиња са поновљеним побачајима и хроничним ендометритисом стопа живорођених беба повећала са 7% пре лечења на 56% након лечења.[ 31 ]

