
Сви иЛиве садржаји су медицински прегледани или проверени како би се осигурала што већа тачност.
Имамо стриктне смјернице за набавку и само линкамо на угледне медијске странице, академске истраживачке институције и, кад год је то могуће, медицински прегледане студије. Имајте на уму да су бројеви у заградама ([1], [2], итд.) Везе које се могу кликнути на ове студије.
Ако сматрате да је било који од наших садржаја нетачан, застарио или на неки други начин упитан, одаберите га и притисните Цтрл + Ентер.
Узроци и патогенеза астроцитома мозга
Медицински стручњак за чланак
Последње прегледано: 04.07.2025
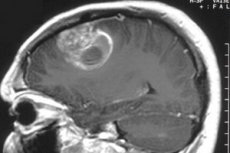
Приликом проучавања механизма развоја болести, лекари посебну пажњу посвећују узроцима који могу изазвати патолошки процес. У овом случају, не постоји општа теорија у вези са узроцима астроцитома мозга. Научници не могу јасно да наведу факторе који узрокују брз раст глијалних ћелија, али не искључују утицај таквих ендогених (унутрашњих) и егзогених (спољашњих) фактора који обично изазивају рак.
Узроци
Фактори ризика за развој туморских процеса укључују:
- Висока радиоактивна позадина (што је особа дуже изложена њој, већи је ризик од развоја малигних тумора) [ 1 ].
- Дуготрајно излагање тела хемикалијама, за које се такође верује да могу да промене својства и понашање ћелија.
- Вирусне болести. Не говоримо о било каквом вирусоношењу, већ о присуству онкогених вирусних вириона у телу. [ 2 ], [ 3 ], [ 4 ]
- Генетска предиспозиција. Верује се да је ризик од развоја рака већи код оних чија породица већ има оболеле од рака. Генетичари су открили да пацијенти са астроцитомом мозга имају проблеме са једним од својих гена. По њиховом мишљењу, абнормалности у гену TP53 су један од највероватнијих узрока болести. [ 5 ]
Понекад се на овој листи налазе и лоше навике: злоупотреба алкохола, пушење, иако се не примећује јасна веза између њих и развоја болести.
Научници не могу јасно рећи зашто се тумор појављује и шта провоцира неконтролисану деобу ћелија, али с правом верују да је склоност тумора ка дегенерацији генетски одређена. Стога се код различитих људи налазе различите врсте тумора, које се разликују не само по облику и локацији, већ и по понашању, односно способности да се из генерално безбедне неоплазме трансформишу у рак.
Патогенеза
Астроцитом по својој природи се односи на туморске процесе који се развијају из можданих ћелија. Али нису све ћелије укључене у формирање тумора, већ само оне које обављају помоћну функцију. Да бисмо разумели од чега се састоји астроцитом, хајде да се мало дубље позабавимо физиологијом нервног система.
Познато је да се нервно ткиво састоји од 2 главна типа ћелија:
- Неурони су главне ћелије одговорне за перцепцију стимулуса, обраду информација које долазе споља, генерисање нервних импулса и њихово спровођење до других ћелија. Неурони могу имати различите облике и број наставка (аксона и дендрита).
- Неуроглија су помоћне ћелије. Сам назив „глија“ значи „лепак“. Ово објашњава функције неуроглије: оне формирају мрежу (оквир) око неурона и крвно-мождану баријеру између крви и неурона мозга, обезбеђују исхрану неуронима и метаболизам у мозгу и контролишу проток крви. Да није неуроглије, сваки шок за мозак, а да не помињемо озбиљне повреде, завршио би се лоше по особу (смрт неурона, а самим тим и слабљење менталних функција). Глијалне ћелије ублажавају ударац, штитећи наш мозак не горе од лобање.
Вреди напоменути да је неуроглија бројнији тип можданих ћелија (око 70-80%) у поређењу са неуронима. Могу имати различите величине и незнатно се разликовати по облику. Мале неуроглије (микроглија) обављају фагоцитозу, односно апсорбују мртве ћелије (својеврсна компанија за чишћење у нервном систему). Веће неуроглије (макроглије) обављају функције исхране, заштите и потпоре неурона.
Астроцити (астроглија) су једна од варијанти макроглијалних ћелија. Имају вишеструке наставке у облику зрака, због чега се називају радијантна неуроглија. Ови зраци чине оквир за неуроне, због чега нервно ткиво мозга има одређену структуру и густину.
Упркос чињеници да су неурони одговорни за преношење нервних импулса, што је оно што врши нервну активност, постоји претпоставка да је број астроглије тај који одређује карактеристике памћења, па чак и интелигенције.
Чини се да се тумор формира од интензивно умножавајућих ћелија, што значи да се повећава број астроглије, што би требало да доведе до побољшања менталних способности. У ствари, локално нагомилавање ћелија у мозгу не слути на добро, јер тумор почиње да притиска околна ткива и да ремети њихово функционисање.
Људски мозак се састоји од различитих делова: продужене мождине, средњег мозга и диенцефалона, малог мозга, моста и теленцефалона, који обухвата обе хемисфере и мождану кору. Све ове структуре се састоје од неурона и неуроглије која их окружује, тј. тумор се може формирати у било ком од ових делова.
Астроцити су присутни и у белој и у сивој маси можданог ткива (разликују се само по дужини својих наставка, али обављају исте функције). Бела масе мозга су путеви кроз које се нервни импулси преносе из центра (ЦНС) у периферију и назад. Сива масе обухвата централне делове анализатора, језгра кранијалних нерава и мождану кору. Без обзира где се тумор формира, он ће притискати мозак изнутра, нарушавајући функционалност оближњих нервних влакана, ометајући рад нервних центара.
Када смо сазнали да астроцитом мозга није ништа више од туморске формације, читаоци могу имати сасвим разумљиво интересовање: да ли је астроцитом рак или бенигни тумор? Не бисмо желели да разочарамо наше читаоце, јер болест није тако ретка као што би се могло претпоставити, али овај тумор је склон дегенерацији у рак, иако степен малигнитета у великој мери зависи од његове врсте. Неке неоплазме карактерише спор раст и прилично су подложне хируршком лечењу, друге карактерише брзи раст и не увек добра прогноза.
Астроцитоми могу варирати по облику и величини, неки немају јасне контуре и могу расти у друга мождана ткива. Унутар нодуларних тумора (неоплазме са јасним контурама и локализацијом) могу се наћи појединачне и вишеструке цисте (шупљине са полутечним садржајем). Раст таквих неоплазми се јавља углавном због увећања циста, што узрокује компресију оближњих можданих структура.
Нодуларни тумори, иако могу достићи велике величине, обично нису склони дегенерацији. Могу се класификовати као бенигни тумори који се чисто теоретски могу развити у рак.
Друга ствар су астроцитоми, склони дифузном расту, тј. они који захватају оближња ткива, метастазирају у друге мождане структуре и суседна ткива. Обично имају прилично висок степен малигнитета (3-4 степен), а временом добијају огромне величине, пошто су у почетку склони расту, као и сваки канцерогени тумор. Такви тумори имају тенденцију да се брзо претворе из бенигних у малигне, па их је потребно уклонити што је пре могуће, без обзира на тежину симптома.
Научници већ доста знају о глијалним туморима који се састоје од астроцита: њиховим врстама, могућим локализацијама и последицама, понашању, способности да се развију у рак, могућностима лечења, склоности ка рецидиву итд. Главно питање остаје мистерија: астроцити почињу да се понашају непримерено, што их тера да се интензивно размножавају, односно механизам формирања и развоја туморског процеса. Патогенеза астроцитома мозга остаје нејасна, а то је препрека развоју метода за спречавање болести, чије лечење захтева неурохирургију. Молекуларна патогенеза астроцитних тумора код деце се активно проучава. [ 6 ], [ 7 ] А знамо да је операција мозга увек ризик, чак и уз високу компетенцију хирурга.
Различити путеви генетских промена пронађени су током прогресије примарних глиобластома, које карактерише повећање/прекомерна експресија мутација EGFR и PTEN, док, насупрот томе, секундарни глиобластоми који се развијају код млађих пацијената показују честе мутације p53.[ 8 ],[ 9 ]
Недавне студије су показале да се примарни глиобластоми карактеришу губитком хетерозиготности (LOH) 3 на хромозому 10, док секундарни глиобластоми претежно показују LOH на хромозомима 10q, 19q и 22q [ 10 ], [ 11 ]
Студије асоцијације на нивоу целог генома идентификовале су наслеђене алеле ризика у 7 гена који су повезани са повећаним ризиком од глиома.[ 12 ]
Епидемиологија
Тумори мозга, срећом, далеко су од најчешћег типа онкологије. Али ова изјава је типичнија за одраслу популацију. Али рак никога не штеди, не гледа на године, пол и друштвени статус. Нажалост, чешће него што бисмо желели да се надамо, дијагностикује се код младих пацијената.
Тумори мозга и централног нервног система (ЦНС) су најчешћи тумори и други водећи узрок смрти од рака код људи старости од 0 до 19 година у Сједињеним Државама и Канади.[ 13 ], [ 14 ], [ 15 ]
Учесталост рака мозга код деце млађе од 15 година креће се од 1,7 до 4,1 на 100.000 деце у различитим земљама. Најчешћи тумори мозга били су: астроцитоми (41,7%), медулобластоми (18,1%), епендимоми (10,4%), супратенторијални примарни неуроектодермални тумори (ПНЕТ; 6,7%) и краниофарингиоми (4,4%). Локализирани су углавном у малом мозгу (27,9%) и великом мозгу (21,2%). Петогодишња стопа преживљавања за све туморе мозга била је 64%, са најгором прогнозом за децу са ПНЕТ. [ 16 ] Дакле, детињство и адолесценција могу се сматрати факторима ризика за онкологију ове локализације. И ова статистика се не мења у правцу смањења.
Студије су показале да се тумори мозга чешће развијају код људи са имунодефицијенцијом и, обрнуто, болести код којих је имуни систем у стању повећане активности представљају препреку дегенерацији ћелија. Пацијенти са одређеним системским болестима су такође у ризику: неурофиброматоза, Тукот и Турнеров синдром. Такође се разматра утицај фактора као што су водови високог напона, мобилне комуникације, зрачење и хемотерапија за рак других локализација.
Највећи проблем за онкологију мозга је тешкоћа разматрања етиологије болести, недостатак прецизних информација о узроцима патологије. Лекари су научили да дијагностикују многе друге врсте тумора у раној фази, развијени су ефикасни режими лечења који могу значајно продужити живот пацијента и смањити његову патњу. Али мозак је сложена структура за проучавање, чије је проучавање код људи веома тешко. Експерименти на животињама не дају јасну слику о томе шта се може догодити у мозгу људског бића.
Тумори глијалних ћелија (астроцити и олигодендроглијалне ћелије) су само посебна варијанта онкологије мозга. Ћелије рака могу се наћи и у другим можданим структурама: неуронима, секреторним ћелијама које производе хормоне, можданим мембранама, па чак и крвним судовима. Али тумори глијалних ћелија остају најчешћи тип рака мозга, дијагностиковани у 45-60% случајева ове страшне болести. Истовремено, око 35-40% су астроцитоми мозга.
Астроцитом се класификује као примарни тумор, тако да није тешко одредити тачну локацију извора ћелија рака. Код секундарног рака, тумор мозга обично настаје метастазама, односно мигрирањем ћелија рака, а његов извор може бити лоциран у било ком делу тела. Али тешкоћа обично не лежи у одређивању локације астроцитома, већ у чињеници да се тумор може понашати различито.
Фокални (нодуларни) тумори са јасном локализацијом чешће се налазе код деце. Углавном су то бенигне неоплазме, јасно дефинисане на снимцима и релативно лако се хируршки уклањају. У детињству се обично дијагностикују астроцитоми, који захватају мали мозак, мождано стабло (продужена мождина и средњи мозак, понс), ређе оптичку хијазму или оптички нерв. На пример, око 70% деце и само 30% одраслих се прима са астроцитомом можданог стабла. Међу туморима можданог стабла, најчешћи је тумор понса, где се налазе језгра 4 пара кранијалних живаца (фацијалног, трохлеарног, тригеминалног, абдуценса). [ 17 ]
Код одраслих, глијални тумори се чешће налазе у нервним влакнима можданих хемисфера и немају јасне границе. Такви тумори расту прилично брзо, дифузно се шире на нервно ткиво и могу достићи гигантске величине. Истовремено, ризик од дегенерације таквог тумора у канцерогени је изузетно висок. Неки истраживачи сматрају да се астроцитом мозга чешће дијагностикује код младих и мушкараца средњих година (60%). [ 18 ]

