
Сви иЛиве садржаји су медицински прегледани или проверени како би се осигурала што већа тачност.
Имамо стриктне смјернице за набавку и само линкамо на угледне медијске странице, академске истраживачке институције и, кад год је то могуће, медицински прегледане студије. Имајте на уму да су бројеви у заградама ([1], [2], итд.) Везе које се могу кликнути на ове студије.
Ако сматрате да је било који од наших садржаја нетачан, застарио или на неки други начин упитан, одаберите га и притисните Цтрл + Ентер.
Скарлатина
Медицински стручњак за чланак
Последње прегледано: 04.07.2025
Епидемиологија
Резервоар и извор инфекције су пацијенти са тонзилитисом, шарлахом и другим клиничким облицима респираторне стрептококне инфекције, као и здрави носиоци стрептокока групе А. Пацијент је најопаснији за друге до 3. недеље болести. Носиоштво стрептокока групе А је широко распрострањено у популацији (15-20% здраве популације); многи носиоци излучују патоген током дужег временског периода (месецима и годинама).
Шарлах се преноси аеросолом (ваздушним путем) и контактом (контактом са храном и домаћинством). Инфекција се јавља блиским, дуготрајним контактом са болесном особом или носиоцем.
Природна осетљивост људи на шарлах је висока. Шарлах се јавља код особа које немају антитоксични имунитет када су инфициране токсигеним сојевима стрептокока који производе еритрогене токсине типова А, Б и Ц. Постинфекциони имунитет је типоспецифичан; када је инфициран стрептококама типа А другог серовара, могућа је поновна инфекција.
Шарлах је широко распрострањен, али је чешћи у регионима са умереном и хладном климом. Од 1994. до 2002. године, већину случајева чинила су деца (96,4%). Преваленција шарлаха међу градским становништвом је знатно већа него међу становницима села. Укупан ниво и динамика дугорочне и месечне инциденције шарлаха углавном су одређени инциденцом предшколске деце у организованим групама. Сваке године деца која похађају установе за бригу о деци оболевају 3-4 пута чешће него деца која одрастају код куће. Ова разлика је најизраженија у групи деце у прве две године живота (6-15 пута), док је међу децом узраста 3-6 година мање приметна. Највеће стопе здравог носиоца забележене су међу истим овим групама. Удео жаришта шарлаха са једним случајем болести у предшколским установама био је 85,6%.
Инциденција шарлаха има изражену јесенско-зимско-пролећну сезоналност. Сезонска инциденца чини 50-80% случајева регистрованих годишње. Минимална инциденца се примећује од јула до августа; максимална - од новембра до децембра и од марта до априла. Време сезонског пораста инциденце је одлучујуће под утицајем формирања или обнављања организоване групе и њене величине. У зависности од величине групе, карактеристика њеног формирања и функционисања (велики дечји рекреативни центри, војне јединице итд.), инциденца стрептококне инфекције се повећава након 11-15 дана, а њене максималне стопе се примећују 30-35 дана након формирања групе. У предшколским установама, пораст инциденце се обично бележи након 4-5 недеља, а максимална инциденца је у 7-8. недељи од тренутка формирања групе. У организованим групама, које се обнављају једном годишње, примећује се једнократни сезонски пораст шарлаха. Код двоструког обнављања, примећује се двоструки сезонски пораст инциденце, што је посебно карактеристично за војне организације.
Посебности епидемиологије шарлаха укључују присуство периодичних пораста и падова инциденције. Уз интервале од 2-4 године, примећују се и дужи временски интервали (40-45 година) са накнадним значајним повећањем броја случајева. По правилу, у стогодишњем интервалу се бележе три велика циклуса пораста и пада инциденције. Последњих година достигнута је минимална стопа инциденције карактеристична за међуепидемијски период (50-60 на 100 хиљада становника).
Према речима Н. И. Нисевича (2001), откриће антибиотика и њихова широка употреба имали су значајан утицај на природу тока и исход шарлахне грознице средином 20. века.
Еволуција тока шарлаха у 20. веку у зависности од пруженог лечења
Година |
Компликације, % |
Морталитет, % |
Лечење |
1903. |
66 |
22,4 |
Симптоматски |
1910. |
60 |
13,5 |
- |
1939. |
54 |
4.3 |
Сулфонамиди |
1940. |
54 |
2,3 |
Сулфонамиди |
1945. |
53 |
0,44 |
Терапија пеницилином за тешке облике |
1949. |
28,7 |
0 |
Терапија пеницилином за све пацијенте |
1953. |
4.4 |
0 |
Обавезна пеницилинска терапија за све пацијенте и истовремено заказивање одељења |
Патогенеза
Патоген улази у људски организам кроз слузокожу ждрела и назофаринкса; у ретким случајевима, инфекција је могућа кроз слузокожу гениталија или оштећену кожу (екстрабукална шарлах). На месту бактеријске адхезије формира се инфламаторно-некротични фокус. Развој инфективно-токсичног синдрома узрокован је уласком еритрогеног токсина (Диков токсин) у крвоток, као и деловањем пептидног гликана ћелијског зида стрептокока. Као резултат токсинемије, долази до генерализованог ширења малих крвних судова у свим органима, укључујући кожу и слузокожу, и појављује се карактеристичан осип. Као резултат производње и акумулације антитоксичних антитела током развоја инфективног процеса и њиховог везивања токсина, симптоми интоксикације слабе и осип постепено нестаје. Истовремено се јављају умерени знаци периваскуларне инфилтрације и едема дермиса. Епидермис је засићен ексудатом, а епидермалне ћелије се кератинизују, што доводи до љуштења коже након што се осип код шарлаха смири. Крупноплочна природа љуштења у дебелим слојевима епидермиса на длановима и табанима може се објаснити очувањем јаке везе између кератинизованих ћелија у овим подручјима.
Компоненте ћелијског зида стрептокока (полисахарид групе А, пептидни гликан, М протеин) и екстрацелуларни продукти (стрептолизини, хијалуронидаза, ДНКаза, итд.) изазивају развој ДТХ реакција. аутоимуне реакције. формирање и фиксација имуних комплекса, поремећаји система хемостазе. У многим случајевима, могу се сматрати узроком миокардитиса, гломерулонефритиса, артеритиса, ендокардитиса и других имунопатолошких компликација. Из лимфних формација слузокоже орофаринкса, патогени кроз лимфне судове улазе у регионалне лимфне чворове. где се акумулирају, праћени инфламаторним реакцијама са жариштима некрозе и инфилтрацијом леукоцита. Накнадна бактеријемија може изазвати улазак микроорганизама у различите органе и системе и формирање гнојно-некротичних процеса у њима (гнојни лимфаденитис, отитис, лезије коштаног ткива темпоралне регије, дуре матер, темпоралних синуса, итд.).
Симптоми шарлах
Период инкубације шарлаха је 1-10 (обично 2-4) дана. Шарлах се класификује по типу и тежини. Типична је шарлах са синдромом грозничаво-интоксикационе грознице, болом у грлу и осипом. Атипична шарлах - избрисана, екстрафарингеална (опекотина, рана, постпорођајна), као и најтежи облици - хеморагични и хипертоксични. Према тежини, разликују се благи, умерени и тешки облици. Типични симптоми шарлаха су, пре свега, акутни почетак. У неким случајевима, већ у првим сатима болести, температура расте до високих бројева, јављају се грозница, слабост, малаксалост, главобоља, тахикардија, понекад - бол у стомаку и повраћање. Са високом температуром у првим данима болести, пацијенти су узбуђени, еуфорични, покретни или, обрнуто, троми, апатични, поспани. Треба нагласити да у савременом току шарлаха телесна температура може бити ниска.
Од самог почетка, пацијенти се жале на симптоме бола у грлу приликом гутања. При прегледу се примећује светла дифузна хиперемија крајника, лукова, увуле, меког непца и задњег зида ждрела („пламени ждрело“). Хиперемија је израженија него код обичног катаралног тонзилитиса и оштро је ограничена на месту где слузокожа прелази у тврдо непце.
Може се развити фоликуларни или лакунарни тонзилитис: мукопурулентни, фибринозни или некротични плакови се појављују на увећаним, оштро хиперемичним и опуштеним крајницима у облику одвојених малих или, ређе, дубоких и раширених жаришта. Истовремено се развија и регионални лимфаденитис: предњи вратни лимфни чворови су густи и болни на палпацију. Језик је обложен сивкасто-белим плаком, а до 4.-5. дана болести се избистри, добија јарко црвену боју са нијансом малине („малинин“ језик); папиле језика су хипертрофиране. У тешким случајевима шарлаха, слична „малинин“ боја се примећује и на уснама. До овог времена, симптоми тонзилитиса почињу да се повлаче, али некротични плакови нестају много спорије. Са стране кардиоваскуларног система, тахикардија се утврђује на позадини умереног повећања крвног притиска.
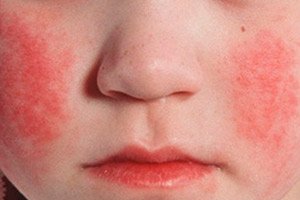
Егзантем шарлаха на позадини хиперемије коже јавља се 1-2 дана болести. Осип је важан дијагностички знак болести. У почетку се на кожи лица, врата и горњег дела тела појављују ситнотачкасти елементи, затим се осип брзо сели на флексорне површине удова, бочне стране грудног коша и абдомена, унутрашњу страну бутина. У многим случајевима, бели дермографизам је јасно изражен. Важан знак шарлаха је задебљање осипа у облику тамноцрвених пруга на местима природних набора, на пример, у области лакта, препона (Пастијин симптом) и аксиларних предела. Понекад се налазе обилни спојени ситнотачкасти елементи, што ствара слику континуираног еритема. На лицу се осип налази на светлим хиперемичним образима, у мањој мери - на челу и слепоочницама, док је назолабијални троугао без елемената осипа и блед је (Филатовљев симптом). Притиском на кожу длана, осип у овој области привремено нестаје (симптом длана). Због повећане крхкости крвних судова, мале петехије се могу наћи у пределу зглобних набора, као и на местима где је кожа подложна трењу или је компримована одећом. Поред тачкастих, појављују се и појединачни милијарни елементи у облику малих, величине главе чиоде, мехурића испуњених провидном или мутном течношћу. Ендотелни симптоми (Румпел-Ледеов подвез, „гумена трака“, Кончаловски симптом) су позитивни.
Уз типичан осип код шарлаха, могу се приметити и мале везикуле и макулопапуларни елементи. Осип се може појавити касно, тек 3.-4. дана болести, или бити одсутан. До 3.-5. дана здравље пацијента се побољшава, температура почиње постепено да се смањује, осип постаје блед, постепено нестаје и до краја 1.-2. недеље замењује га ситно љускаво (на длановима и табанима - крупноплочно) љуштење коже.
Интензитет осипа и време потребно да нестане варирају. Понекад, код благог случаја шарлаха, оскудан осип нестаје у року од неколико сати од појаве. Тежина и трајање љуштења коже су директно пропорционални обиљу претходног осипа.
Токсично-септички облик се сматра типичним обликом шарлаха. Симптоми шарлаха код одраслих овог типа се ретко откривају. Карактеристични су брзи почетак са хипертермијом, брзи развој васкуларне инсуфицијенције (пригушени срчани тонови, пад крвног притиска, нитаст пулс, хладни екстремитети), хеморагије на кожи. У наредним данима јављају се компликације инфективно-алергијског (оштећење срца, зглобова, бубрега) или септичког (лимфаденитис, некротични тонзилитис, отитис итд.) типа.
Екстрафарингеална (екстрабукална) шарлах
Портална врата инфекције су места кожних лезија (опекотине, ране, порођајни канал, жаришта стрептодерме итд.). Осип има тенденцију ширења са места уношења патогена. Код овог ретког облика болести нема инфламаторних промена у орофаринксу и цервикалним лимфним чворовима. Лимфаденитис се јавља у близини улазних врата инфекције.
Латентни облици шарлаха. Често се јављају код одраслих. Карактерише их слаба интоксикација, катарална упала у орофаринксу, оскудан, блед, брзо нестајући осип. Код одраслих је могућ тежак ток болести - токсично-септички облик.
Шта те мучи?
Компликације и посљедице
Патогенеза компликација заснива се на три фактора: алергији, реинфекцији и суперинфекцији. Најчешће компликације укључују гнојни и некротични лимфаденитис, гнојни отитис, синуситис, гнојни артритис, као и компликације инфективно-алергијске генезе, чешће код одраслих - дифузни гломерулонефритис, миокардитис, синовитис.
Индикације за консултације са другим специјалистима
- Отоларинголог (отитис, синуситис).
- Хирург (гнојни лимфаденитис).
- Реуматолог (гнојни лимфаденитис).
Дијагностика шарлах
Клиничка дијагноза шарлаха заснива се на следећим подацима:
- акутни почетак болести, грозница, интоксикација;
- акутни катарални, катарално-гнојни или некротични тонзилитис;
- обилан, тачкаст осип у природним наборима коже.
Лабораторијска дијагностика шарлаха региструје следеће промене:
- неутрофилна леукоцитоза са померањем улево, повећана ЕСР;
- обилан раст бета-хемолитичких стрептокока приликом сетве материјала са места инфекције на крвни агар;
- повећање титра антитела на стрептококне антигене: М-протеин, А-полисахарид, стрептолизин О, итд.
Чиста култура патогена практично није изолована због карактеристичне клиничке слике болести и широко распрострањене дистрибуције бактерија код здравих особа и пацијената са другим облицима стрептококне инфекције. За експресну дијагностику користи се РЦА, која одређује стрептококни антиген.
Шта треба испитати?
Који су тестови потребни?
Диференцијална дијагноза
Шарлах се мора разликовати од малих богиња, рубеоле, псеудотуберкулозе и дерматитиса изазваног лековима.
Мале богиње карактерише катарални период (коњунктивитис, фотофобија, суви кашаљ), Белски-Филатов-Копликове мрље, постепена појава осипа, велики макулопапуларни осип на позадини бледе коже.
Код рубеоле, интоксикација је слабо изражена или одсутна; карактеристично је увећање задњих цервикалних лимфних чворова; ситно-тачкасти осип на позадини бледе коже, обилнији на леђима и екстензорним површинама екстремитета.
Код болести изазване лековима, осип је обилнији близу зглобова, на стомаку, задњици. Карактеристичан је полиморфизам осипа: уз тачкасте осипе, појављују се папуларни, уртикаријални елементи. Одсутни су други клинички знаци шарлаха: тонзилитис, лимфаденитис, интоксикација, карактеристичан изглед језика итд. Често се јавља стоматитис.
Код псеудотуберкулозе често се примећују цревна дисфункција, болови у стомаку и зглобовима. Елементи осипа су грубљи, налазе се на бледој позадини. Може се приметити задебљање осипа на рукама и стопалима („рукавице“, „чарапе“), на лицу, укључујући назолабијални троугао. Јетра и слезина су често увећане.
Када се открију фибринозни депозити, а посебно када се протежу изван крајника, диференцијална дијагностика шарлаха треба да се спроведе са дифтеријом.
Кога треба контактирати?
Третман шарлах
Шарлах се лечи код куће, осим у тешким и компликованим случајевима. Пацијент мора остати у кревету 7 дана. Лек избора је бензилпеницилин у дози од 15-20 хиљада јединица/кг дневно (5-7 дана). Алтернативни лекови су макролиди (еритромицин 250 мг четири пута дневно или 500 мг два пута дневно) и цефалоспорини прве генерације (цефазолин 50 мг/кг дневно). Ток лечења је 5-7 дана. Уколико постоје контраиндикације за ове лекове, користе се полусинтетски пеницилини и линкозамиди. Код куће, предност треба дати таблетираним лековима (феноксиметилпеницилин, еритромицин). Прописује се гргољање раствором фурацилина 1:5000, инфузијама камилице, невена и еукалиптуса. Витамини и антихистаминици су индиковани у нормалним терапијским дозама. Симптоматско лечење шарлаха се користи према индикацијама.
Спречавање суперинфекције и реинфекције обезбеђује се поштовањем одговарајућег антиепидемијског режима у одељењу: пацијенти су хоспитализовани у малим одељењима или боксовима, изоловани уколико се појаве компликације; пожељно је да се одељења попуњавају истовремено.
Клинички преглед
Амбулантно праћење оних који су се опоравили спроводи се месец дана након отпуста из болнице. Након 7-10 дана, врши се клинички преглед и контролне анализе урина и крви, а по индикацији се ради и ЕКГ. Уколико се открије патологија, потребан је поновни преглед после 3 недеље, након чега се пацијент брише из амбулантног регистра. Уколико се открије патологија, пацијент који се опоравио пребацује се на посматрање код реуматолога или нефролога.
Лекови
Превенција
У случају шарлаха, следећи пацијенти подлежу обавезној хоспитализацији:
- са тешким и умереним облицима инфекције;
- из дечјих установа са 24-часовним боравком деце (дечји домови, сиротишта, интернати, санаторијуми итд.);
- из породица са децом млађом од 10 година која нису прележала шарлах;
- из породица у којима постоје људи који раде у предшколским установама, хируршким и породилиштима, дечјим болницама и клиникама, млечним кухињама, ако их је немогуће изоловати од болесне особе;
- када правилна нега код куће није могућа.
Пацијент са шарлахом се отпушта из болнице након клиничког опоравка, али не пре 10 дана од почетка болести.
Поступак за пријем особа које су преболеле шарлах и тонзилитис у дечје установе
- Реконвалесцентима из редова деце која похађају предшколске установе и прва 2 разреда школа дозвољен је улазак у њих 12 дана након клиничког опоравка.
- Додатна 12-дневна изолација деце оболеле од шарлаха из затворених дечјих установа након отпуста из болнице у истој установи је дозвољена ако она има услове за поуздану изолацију реконвалесцента.
- Реконвалесценти из групе декретованих професија премештају се на друго радно место на 12 дана од тренутка клиничког опоравка, где неће бити епидемијски опасни.
- Пацијенти са тонзилитисом из епидемије шарлаха, идентификовани у року од седам дана од датума регистрације последњег случаја шарлаха, не примају се у горе поменуте установе 22 дана од датума њихове болести (као ни пацијенти са шарлахом).
Када се у предшколској установи региструју случајеви шарлаха, група у којој се оболели налази ставља се у карантин 7 дана од тренутка изолације последњег оболелог од шарлаха. У групи се обавезно врши термометрија, преглед ждрела и коже деце и особља. Уколико се код неког од деце открије висока температура или симптоми акутне болести горњих дисајних путева, препоручује се њихова хитна изолација од других. Сва лица која су била у контакту са оболелима и имају хроничне инфламаторне болести назофаринкса подвргавају се санитацији томицидом 5 дана (испирање или наводњавање ждрела четири пута дневно пре оброка). У просторији у којој је пацијент присутан, врши се редовна текућа дезинфекција 0,5% раствором хлорамина; посуђе и постељина се редовно кувају. Завршна дезинфекција се не врши.
Деца која похађају предшколске групе и прва два разреда школе, а нису прележала шарлах и била су у контакту са оболелом особом код куће, не смеју ући у вртић 7 дана од тренутка последњег контакта са оболелом особом. Уколико се открију акутне респираторне инфекције (тонзилитис, фарингитис итд.), деца се прегледају на осип и суспендују са наставе (уз обавештење локалног лекара). Улаз у вртић им је дозвољен након опоравка и достављања потврде о лечењу антибиотицима. Особама са декретним занимањима која су била у контакту са оболелом особом дозвољено је да раде, али су стављена под лекарски надзор 7 дана како би се благовремено открила шарлах или тонзилитис.


 [
[