
Сви иЛиве садржаји су медицински прегледани или проверени како би се осигурала што већа тачност.
Имамо стриктне смјернице за набавку и само линкамо на угледне медијске странице, академске истраживачке институције и, кад год је то могуће, медицински прегледане студије. Имајте на уму да су бројеви у заградама ([1], [2], итд.) Везе које се могу кликнути на ове студије.
Ако сматрате да је било који од наших садржаја нетачан, застарио или на неки други начин упитан, одаберите га и притисните Цтрл + Ентер.
Рентгенски снимак лопатице
Медицински стручњак за чланак
Последње прегледано: 06.07.2025
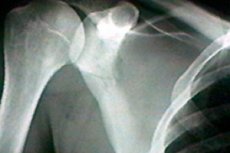
Лопатица је једна од костију људског мишићно-скелетног система. Има троугласти облик и повезује хумерус и кључну кост. Када је ова анатомска структура оштећена, јавља се оштар бол и ограничена је покретљивост. Пошто није увек могуће одмах утврдити узрок патологије, лекари користе рендгенски снимак лопатице. Ово је неинвазивна, безболна и приступачна дијагностичка метода, која је такође прилично информативна. [ 1 ]
Индикације за процедуру
Рендгенски снимак лопатице је обавезна метода прегледа ако постоји сумња на прелом ове кости, као и за процену динамике фузије костију након повреде интегритета. Међу осталим могућим индикацијама:
- претпоставка о присуству туморског процеса, бенигног или малигног;
- инфективни и запаљенски жаришта у скапуларној регији.
Рендгенски снимак лопатице може бити потребан:
- ако пацијент указује на бол у пределу лопатице;
- ако постоји дислокација раменог зглоба;
- ако постоји сумња на цистичну формацију или бурзитис;
- ако је покретљивост раменог зглоба ограничена.
Приликом рендгенског снимка лопатице, лекар има прилику да:
- научити карактеристике положаја лопатице у односу на суседне зглобове и кости хумеруса;
- идентификовати промене у димензијама интерартикуларног размака, пратити стање тетивног и хрскавичног апарата;
- испитати коштане структуре, дијагностиковати делимичне и потпуне преломе, дислокације лопатице;
- откривање подручја некрозе ткива.
Припрема
Рендгенски снимак лопатице не захтева никакву посебну припрему. Препоручљиво је уздржати се од пушења и пијења алкохола.
Нема потребе да мењате исхрану или да се придржавате неке посебне дијете, али је боље да се уздржите од јела или пића неколико сати пре прегледа. Најбоље је направити рендгенски снимак лопатице на празан стомак.
Приликом одласка на процедуру, потребно је носити одећу без компликованих копчи, широку, која се може лако и брзо скинути (пацијент ће морати да се свуче до струка). Било који метални накит и додатке који могу доспети на слику и ометати визуелизацију треба оставити код куће. [ 2 ]
Позиционирање пацијента за рендгенски снимак лопатице
Да би се добила слика у антеропостериорној пројекцији, пацијент стоји усправно, са леђима и лопатицом наслоњеним на вертикални стуб. Супротна страна није притиснута на стуб, већ је од њега померена за 15 степени. Лопатица која се прегледа је паралелна са шипком. Пацијент подиже браду, окреће главу на страну супротну од прегледа. Рука на дијагностичкој страни је подигнута и фиксирана на потиљку, или доведена до кука и савијена. Рендгенско зрачење је усмерено нормално на филм, од напред ка назад. Централно зрачење је усмерено на центар лопатице и филма. Треба задржати дах након издисаја. Положај је правилан ако постоји слободна зона између ребара и лопатице, медијална и латерална ивица лопатице су поравнате, а лопатица је потпуно визуализована. [ 3 ]
Да би се добила слика у бочној пројекцији, техника се разликује од претходне: пацијент стоји на вертикалном сталаку и притиска потребну страну уз њега. Горњи екстремитет са стране која се испитује поставља се на главу или на бутину. Супротно раме се благо помера у страну (рука се држи испред), бочне и средње ивице лопатице се спајају. Усмерено рендгенско зрачење иде дуж тангентне линије у односу на лопатицу и нормално на филм. Центар је усмерен ка средини лопатице (у средини аксиларне јаме). Дисање се задржава. [ 4 ]
Још једна, мање уобичајена опција за полагање (за трауматске случајеве):
- пацијент стоји на леђима или лежи на леђима, страна која се испитује је отвучена под углом од 45 степени, горњи удови су савијени у лактовима и налазе се на стомаку;
- Центар је усмерен кроз раме и подручје између лопатице и ребара, дуж нивоа пазуха и даље у центар касете.
Контраиндикације у поступку
Редовни рендгенски снимак лопатице практично нема контраиндикација због ризика од негативних ефеката рендгенских зрака на људско тело. Контраиндикације су релативне, што значи следеће: ако дијагностика може спасити живот пацијента, онда се она изводи у сваком случају.
Када се не препоручује рендгенски снимак лопатице?
- За жене током трудноће и лактације.
- За децу у одсуству убедљивих индикација (до 14-15 година).
- За пацијенте са декомпензованим стањима.
- Пацијенти који су већ примили велике количине зрачења у последњих неколико месеци.
- Недостатак функције бубрега и јетре.
- Тешке патологије штитне жлезде.
- Индивидуална осетљивост на рендгенско зрачење.
Нормални учинак
Обично, рендгенски снимак може показати последице поремећаја, као што је траума. То могу бити крхотине, потпуни или делимични преломи. Такође је могуће видети знаке инфламаторне реакције, присуство заптивања, урођене дефекте (посебно промене у конфигурацији и величини лопатице). [ 5 ]
Прелом лопатице се на рендгенском снимку утврђује променом боје кости и присуством јасне линије затамњења. Код таквог оштећења важно је идентификовати врсту прелома:
- прелом врата лопатице;
- тело и углови лопатице;
- скапуларни зглобни процес;
- скапуларна кичма;
- коракоидни и акромијални наставак лопатице.
Преломи лопатице су релативно ретки, јављају се у приближно 1-2% свих прелома костију. Могу се јавити након пада на леђа, услед директног удара. Чешће се на рендгенском снимку примећује попречни прелом тела лопатице, у пределу испод кичме, а нешто ређе - прелом врата и наставка. У изолованим случајевима се налази уздужно оштећење тела кости, што је праћено јаким размицањем фрагмената. [ 6 ]
Приликом прегледа прелома врата лопатице на рендгенском снимку, радиолог може да разликује један прелом од вишефрагментног прелома. Вишефрагментни прелом се јавља када постоји један или више потпуно одвојених средњих коштаних фрагмената.
Супрахумерални и коракоидни наставак се често ломе директним ударцима у пределу лопатице, падом на леђа са велике висине или са ослонцем на горњи екстремитет. Прелом коракоидног наставка лопатице на рендгенском снимку може бити комбинован са повредама ребара.
Рендгенска анатомија лопатице
Приликом дешифровања рендгенског снимка, трауматолози и ортопедисти морају познавати анатомске карактеристике и бити у стању да просторно конструишу анатомске елементе са назнаком промене њиховог међусобног односа, што се изражава у степенима и милиметрима.
Лопатица је врста троугла који се налази уз задњу површину грудног коша у простору од другог до седмог ребра. Узимајући у обзир облик кости, разликују се три ивице:
- медијална ивица („гледа“ на кичму);
- бочна ивица;
- горња ивица где се налази скапуларни зарез.
Наведене ивице су спојене под одређеним угловима. Један од ових углова, доњи, усмерен је надоле, а горњи и бочни се налазе на крајевима горње лопатичне ивице. Бочни угао је дебљи од осталих и има благо продубљену гленоидалну шупљину. Ивица шупљине је од остатка лопатице одвојена вратом.
Изнад горње ивице ацетабулума налази се узвишење, туберкул, за које је причвршћена тетива дуге главе бицепса брахиија. Доња ивица такође има слично узвишење са причвршћивањем дуге главе трицепса брахиија. Од горње ивице лопатице близу гленоидне шупљине, протеже се коракоидни наставак. [ 7 ]
Предња, или паркостална, површина лопатице је спљоштено удубљење које се назива субскапуларна јама. Кичма лопатице се протеже дуж задње равни, делећи ову површину на два удубљења: супраспинозну и инфраспинозну јаму. [ 8 ]
Скапула из задње пројекције је троугласта формација са три ивице, углове и процесе. У основи коракоидног процеса може се видети зарез: неискусни стручњаци могу га погрешно заменити са подручјем уништења костију, што је посебно често током дијагнозе код старијих пацијената са знацима сенилне калцификације, када се зарез трансформише у рупу.
Компликације после процедуре
Многе повреде и патологије лопатице не могу се прецизно дијагностиковати без рендгенског снимка. Сходно томе, постаје тешко одабрати одговарајући третман. Визуелни преглед нам омогућава само да претпоставимо одређени поремећај, тако да је у многим случајевима рендгенски снимак једноставно неопходан.
Током поступка коришћењем модерног дигиталног уређаја, пацијент је минимално изложен зрачењу. Чак и приликом снимања 2-3 слике, не наноси се никаква штета телу.
Међутим, веома је непожељно вршити рендгенски преглед код жена током трудноће – посебно у првом тромесечју. Међутим, у изузетним случајевима (на пример, у случају прелома или за дијагностиковање озбиљних патологија), такав метод је неопходан. Да би заштитио будућу бебу, лекар користи заштитне плоче и кецеље које покривају пацијентов стомак и груди током рендгенског снимања. Ако ситуација дозвољава, боље је одлучити се за рендгенски снимак него за компјутеризовану томографију.
Последице након процедуре
Рендгенски зраци имају способност разградње молекула, тако да њихов утицај теоретски може довести до уништења ћелијских мембрана и оштећења нуклеинских киселина ДНК и РНК. Али теорија и стварна опасност су донекле другачије. Стручњаци кажу да савремени дигитални рендген апарати дају мању дозу зрачења од старих дијагностичких уређаја. Сваки рендгенски преглед и дозу лекар мора забележити у посебном дневнику дозног оптерећења. Унос се такође врши у амбулантном картону пацијента. [ 9 ]
Ефективна доза рендгенских зрака мери се у mSv или μSv. Модерни рендген апарати су опремљени уграђеним дозиметром који одређује количину зрачења коју је пацијент примио. Таква доза, чак и код сличне студије, може бити различита, што зависи од подручја тела, удаљености до рендгенске цеви итд.
Рендгенски снимак лопатице се сматра безбедном дијагностиком. Особа добија много веће оптерећење зрачењем током компјутеризоване томографије и флуороскопије:
- Флуороскопија траје неколико минута, док рендгенски снимак траје делић секунде;
- Током компјутеризоване томографије, прави се низ слика, и што их је више, то је веће оптерећење зрачењем.
Вероватноћа оштећења тела може се смањити употребом посебне заштитне опреме: оловних јастучића, плоча, штитова.
Не препоручује се да се за 1-2 дана уради неколико врста рендгенских прегледа: телу је потребан опоравак након дијагностичке процедуре.
После поступка
Након рендгенског прегледа нису потребне посебне мере неге. Међутим, да би се изједначило примљено оптерећење зрачењем, стручњаци препоручују:
- након поступка, требало би да пијете пуно воде, чаја, компота, а такође и да се добро наспавате (регенерација ћелија се одвија углавном ноћу);
- барем на неко време, потребно је одустати од лоших навика, не пушити и не пити алкохол (дозвољено је пити малу количину сувог вина);
- подстиче се физичка активност и шетње на свежем ваздуху: аеробне вежбе смањују ризик од развоја рака;
- Препоручљиво је барем привремено одустати од масне хране, брзе хране, слаткиша, димљене хране и газираних пића.
Исхрана која укључује биљну храну биће корисна:
- купус (броколи, бели купус);
- грожђе;
- цвекла;
- нар;
- боровнице, малине, рибизле;
- морске алге.
Подстиче се конзумирање млечних производа, орашастих плодова, овсене каше, хељде и сувих шљива.
Ако се све уради исправно, тело пацијента се опоравља у року од 24 сата након рендгенског снимања лопатице. Током овог периода, радиоактивне супстанце се потпуно распадају и елиминишу.

