
Сви иЛиве садржаји су медицински прегледани или проверени како би се осигурала што већа тачност.
Имамо стриктне смјернице за набавку и само линкамо на угледне медијске странице, академске истраживачке институције и, кад год је то могуће, медицински прегледане студије. Имајте на уму да су бројеви у заградама ([1], [2], итд.) Везе које се могу кликнути на ове студије.
Ако сматрате да је било који од наших садржаја нетачан, застарио или на неки други начин упитан, одаберите га и притисните Цтрл + Ентер.
Цервикална дисплазија
Медицински стручњак за чланак
Последње прегледано: 04.07.2025
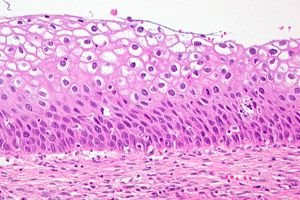
Цервикална дисплазија је јасна промена у броју и морфолошкој структури ћелија у појединачним секторима слузокоже грлића материце. Ово стање епитела се сматра опасним због високог ризика од развоја онколошког процеса, али уз благовремену дијагнозу и лечење, патологија је реверзибилна. Рак грлића материце је на трећем месту међу најчешћим болестима код жена. Према статистици коју је прикупила СЗО, цервикална дисплазија као преканцерозна патологија се годишње дијагностикује код више од 40 милиона представници лепшег пола. У савременој гинеколошкој пракси, цервикална дисплазија као дијагноза замењује се дефиницијом - ЦИН (Цервикална интраепителна неоплазија), или цервикална интраепителна неоплазија.
 [ 1 ]
[ 1 ]
Узроци цервикална дисплазија
Према најновијим подацима СЗО, 90% узрока цервикалне дисплазије повезано је са вирусном инфекцијом. Најчешће је у питању ХПВ - хумани папилома вирус, ДНК овог вируса се детектује у скоро свакој студији, без обзира на тежину цервикалне дисплазије. Међутим, етиолошки, ЦИН могу изазвати и други фактори, укључујући следеће болести, стања и околности:
- Хумани папилома вирус (ХПВ)
- ХСВ-2 (HSV2) - вирус херпес симплекса, тип 2
- Цитомегаловирус (ЦМВ) - цитомегаловирус
- Гардинела, анаеробна бактеријска инфекција (Gardnerella vaginalis)
- Вагинална кандидијаза (Candida spp)
- Урогенитална инфекција - микоплазмоза (Мицопласма хоминис)
- Хламидија (Chlamydia trachomatis)
- Дуготрајна употреба хормонских контрацептива
- Промискуитетни сексуални односи, неселективни избор сексуалних партнера
- Почетак сексуалне активности пре постизања одговарајуће сексуалне зрелости (12-14 година)
- Историја генетског онкофактора
- Имунодефицијенција, укључујући ХИВ
- Хемотерапија
- Алиментарне патологије повезане са неухрањеношћу, недостатком микроелемената и есенцијалних витамина
- Чести порођаји или, напротив, абортуси
- Нездраве навике - пушење, алкохолизам
- Антисоцијални начин живота, недовољан ниво основне хигијене
Треба напоменути да је цервикална дисплазија најчешће повезана са СПБ - полно преносивим болестима, међу којима је лидер Хумани папиломавирус - папилома вирус. Ово је најчешћи узрок преканцерозних болести код жена, па је вредно размотрити га детаљније.
ХПВ је подељен у следеће категорије према степену ризика од развоја рака:
- Шиљасти кондиломи, брадавице, неонкогене природе
- Низак онкогени ризик (онкогени серотип 14 врста)
- Висок ризик од развоја рака
Опасност од таквих етиолошких фактора лежи у асимптоматском току болести. Готово је немогуће приметити почетак развоја патологије без редовних гинеколошких прегледа. Од почетка инфекције до стадијума очигледног онколошког процеса може проћи више од 10 година. Инфекција угрожава многе жене, али оне које спадају у категорију ризика су јој најосетљивије. То су даме које воде слободан начин живота у сексуалном смислу, као и оне које не користе контрацепцију приликом промене сексуалних партнера. Поред тога, жене које су немарне према било каквим инфламаторним процесима у генитоуринарној сфери су у ризику од инфекције ХПВ-ом. Мали проценат инфекције се јавља у случајевима трауматских повреда грлића материце током прекида трудноће.
Занимљиву верзију узрока који доприносе развоју цервикалне дисплазије изнео је амерички гинеколог Поликар. „Теорија корова“ објашњава ЦИН на овај начин:
- Епителни покривач грлића материце је врста тла
- Вируси и бактерије могу ући у „земљу“, узрокујући промене у ћелијама ткива
- Да би „семе“ почело да расте и изазива патологију, потребни су му одређени услови
- Услови за патолошки раст „семена“ су топлота, влажна средина, прљавштина, светлост
- Следећи фактори играју улогу у условима за развој патологије:
- имунодефицијенција
- недостатак витамина и недостатак микронутријената
- непоштовање хигијенских правила
- лоше навике
- генетски фактор
Хипотеза доктора са Универзитета у Калифорнији још није одбачена, али није ни прихваћена као аксиом, међутим, клиничка запажања указују на извесну поузданост „теорије корова“. Жене којима је дијагностикована цервикална дисплазија лечене су у лекарској ординацији. Код 45% њих, након престанка пушења, примања нормалне исхране богате витаминима и имуномодулатора, резултати ПАП тестова и хистолошких стругања су се побољшали. 25% пацијенткиња је потпуно излечено од ХПВ-а након годину дана.
Патогенеза
Цервикална дисплазија је патогенетски најчешће повезана са инфекцијом хуманим папилома вирусом (HumanPapillomavirus), хуманим папилома вирусом. У пракси гинеколошких онколога уобичајено је разматрати два типа развоја вирусне инфекције:
- Прва фаза – ДНК папилома вируса је већ у ћелији, али не продире у њен хромозом (еписомално стање). Ова врста инфекције се сматра реверзибилном и лако излечивом у смислу лечења.
- Друга фаза, када се ДНК папилома вируса већ налази у ћелијском геному. Ова варијанта инфекције може се назвати првим кораком ка развоју патолошке трансформације ћелија. Истовремено се индукује рађање специфичног естрогена (16α-ONE1) са агресивним обликом развоја, који има канцерогени ефекат. То су идеални услови за формирање туморског процеса.
Генерално, патогенеза цервикалне дисплазије повезана је са трансформацијом ћелијске структуре ткива. Епително ткиво грлића материце има одређена својства:
- Структура (4 слоја)
- Стандарди величине ћелијских језгара
- Режим мобилног контакта
Такође, епително ткиво може имати различите структуре у зависности од своје локације. Ендоцервикс се налази унутар материце, то је жлездано ткиво (једноредни цилиндрични епител). Спољашњи слој епитела (вагинални) је равни епител са много слојева (SPE). Слојеви вишеслојног епитела су подељени на следеће типове:
- Почетне, герминативне (базалне ниско диференциране ћелије)
- Слој који је способан за активно дељење и множење је парабазални слој.
- Средњи, бодљикави слој диференцираних ћелија са јасно израженом цитоплазмом. Ово је заштитни слој епитела.
- Слој који се може љуштити је површински. Овај слој је подложан кератинизацији.
Патогенетски, цервикална дисплазија је најчешће повезана са поремећајем структуре базалних и парабазалних слојева (хиперплазија). Промене утичу на следеће процесе:
- Подела језгара, њихове величине и контуре су поремећене
- Ћелије су слабо диференциране.
- Нормална стратификација епитела је поремећена
Патологија се може развијати током година све док се не угрози интегритет базалне мембране, што заузврат доводи до рака грлића материце (инвазивни облик).
Тренутно, захваљујући редовним програмима скрининга (гинеколошким прегледима), већина жена има могућност да заустави развој атипичних ћелија у раним фазама. Блага и умерена цервикална дисплазија се успешно лечи и није болест која угрожава живот. Тешка дисплазија је најчешће повезана са одбијањем пацијенткиња из ризичне групе да се придржавају правила превентивног прегледа и адекватне терапије.
Симптоми цервикална дисплазија
Симптоми ЦИН-а карактеришу се својом „тајношћу“. Цервикална дисплазија је опасна јер се јавља без очигледних, приметних клиничких манифестација. Готово је немогуће благовремено видети клиничку слику без прегледа, посебно у раним фазама болести. Патологија се развија апсолутно асимптоматски код 10-15% жена, остатак категорије пацијената има могућност да заустави процес захваљујући редовним прегледима код лекара гинеколога.
Треба напоменути да се ЦИН ретко јавља као независна болест; обично је праћена бактеријским и вирусним инфекцијама:
- ХПВ
- Колпитис
- Хламидија
- Херпес инфекција
- Цервицитис
- Леукоплакија
- Аднекситис
- Кандидијаза
Симптоми цервикалне дисплазије можда нису прави узроци самог CIN процеса; знаци су обично узроковани пратећим болестима и могу бити следећи:
- Свраб у вагини
- Осећај печења
- Испуштање које није типично за здраво стање, укључујући крв
- Бол током сексуалног односа
- Повлачећи бол у доњем делу стомака
- Видљиви кондиломи, папиломи
Цервикална дисплазија није онколошка болест, али због латентне клиничке слике сматра се прилично опасном, склоном прогресији, а у тешком облику може довести до рака грлића материце. Стога се главни начин за брзо откривање асимптоматских промена у епителном покривачу грлића материце сматра прегледом и дијагнозом.

Први знаци
Латентни ток ЦИН-а је карактеристична клиничка слика за све врсте цервикалне дисплазије.
Први знаци који могу манифестовати болест највероватније су повезани са присуством знакова повезаних патологија или почетно провоцирајућих фактора.
Најчешће, цервикална дисплазија је етиолошки узрокована ХПВ инфекцијом.
Према статистици, сваки девети становник планете је носилац једне од 100 врста хуманог папилома вируса. Многи типови ХПВ-а пролазе сами од себе због активности имуног система, неки од њих су склони рецидиву и могу се манифестовати на следећи начин:
- Брадавице у гениталном подручју (откривају се током гинеколошког прегледа)
- Шиљати кондиломи су видљиве израслине са назубљеним ивицама у вагини и аналном подручју. Унутрашњи кондиломи су видљиви само током прегледа у лекарској ординацији.
- Повремено благо крварење након сексуалног односа, посебно усред месечног циклуса
- Испуштање необичне боје, мириса, конзистенције
- Неправилан месечни циклус
Први знаци могу бити одсутни, све зависи од типа ХПВ-а, заштитних својстава имуног система. Ово је озбиљна претња, јер цервикална дисплазија може да се одвија као скривени процес дуги низ година. Избрисана клиника ЦИН-а као фактора ризика може се спречити само уз помоћ прегледа, скрининга. Лекари препоручују да све жене након 18 година посете гинеколога и подвргну се дијагностици - и клиничкој и инструменталној, лабораторијској.
 [ 15 ]
[ 15 ]
Испуштање код цервикалне дисплазије
Испуштања која би могла указивати на цервикалну дисплазију најчешће се откривају током прегледа на гинеколошкој столици или приликом узимања материјала за цитологију. Из цервикалног канала може се излучити одређена количина мукозне течности. Њена својства и карактеристике нису одређене самом ЦИН-ом, већ пратећим, придруженим инфекцијама, најчешће бактеријским или вирусним. Такође, испуштања код цервикалне дисплазије могу бити повезана са ерозивним процесима. Мало више детаља о специфичним знацима испуштања:
- Обилан, бео и густ исцедак је у облику пахуљица и има карактеристичан мирис. То су знаци колпитиса, који може пратити цервикалну дисплазију.
- Оскудан исцедак помешан са крвљу или гнојем може бити знак ерозивних процеса, посебно ако се појаве након сексуалног односа.
- Исцједак праћен сврабом, болом, пецкањем је знак вирусне или бактеријске инфекције, најчешће повезане са полно преносивим болестима (СПБ)
- Испуштање, чија се количина повећава у другој половини циклуса, праћено акутним сврабом и пецкањем - симптом је гениталног херпеса. То је заузврат фактор који изазива цервикалну дисплазију.
- Крвави исцедак, обилан или оскудан, је опасан знак. ЦИН у трећој фази карактерише се не толико болом колико својствима течности која се излучује из вагине.
Да би се утврдио узрок испуштања, у сваком случају, један преглед није довољан, потребна је бактериолошка култура, цитологија и други лабораторијски тестови. Ако благовремено прођете кроз све фазе дијагностике, процес се може зауставити у почетној фази и спречити развој патолошких трансформација у ћелијама цервикалног епитела.
Бол код цервикалне дисплазије
Бол код цервикалне интраепителни неоплазије је претећи симптом који може значити да је цервикална дисплазија већ прешла у трећи стадијум. ЦИН прве две фазе се сматра позадинском болешћу и не односи се на онколошке процесе. По правилу, дисплазија се јавља без приметних клиничких знакова, могу постојати мањи симптоми (испуштање, свраб) карактеристични за пратеће болести.
У којим случајевима се може јавити бол код цервикалне дисплазије?
- Сви запаљенски процеси повезани са карличним органима - ПИД:
- Акутни ендометритис - бол је праћен грозницом и дрхтавицом
- Оофоритис, једнострани или обострани, често је инфективног порекла (микоза, кандидијаза, све што је повезано са полно преносивим болестима). Упала у јајницима изазива бол у доњем делу стомака, често са исцедком.
- Ендометритис у акутној фази - бол у доњем делу стомака
- Миометритис - бол, надимање, грозница
- Салпингитис се манифестује болним симптомима на крају менструалног циклуса.
- Аднекситис у субакутном или акутном току процеса прати јак бол
ПИД - упале повезане са карличним органима су етиолошки узроковане инфекцијама, вирусима и бактеријским лезијама. Управо се та „база“ сматра повољном за развој цервикалне дисплазије као последице узнапредовале болести.
- Цервикална дисплазија, која напредује до трећег стадијума, када су две трећине епителних слојева подложне променама. Симптом бола траје прилично дуго, вучеће је природе, често са исцедком (крв, мирис, атипичне конзистенције). Бол се може јавити чак и без стресног фактора, у мировању, и ретко је секући или акутан. У таквим случајевима се поставља прелиминарна дијагноза - рак грлића материце, што захтева прецизирање (локализација процеса, степен оштећења).
Најчешће, бол код ЦИН-а је клиничка манифестација фактора који изазивају дисплазију. То укључује, пре свега, вирусне инфекције (ХПВ) и готово цео низ полно преносивих болести (СПБ).
Где боли?
Фазе
Савремени лекари користе нову класификацију коју је развила СЗО. Цервикална дисплазија се дефинише као ЦИН три степена у зависности од тежине процеса:
- Промене у ћелијској структури су мање. Ово је дисплазија ниског степена или CIN I. Дијагнозу је потребно разјаснити лабораторијским тестовима и скрининг прегледом.
- Ћелијска структура епитела је подложна израженој трансформацији. Ово је цервикална дисплазија умерене тежине или CIN II.
- Типична слика за CIN III су видљиве патолошке промене у две трећине епителних слојева. Морфологија и функције ћелија су јасно нарушене, ова фаза се дијагностикује као тешка (тешка CIN). Ово можда још увек није рак, али се дијагноза дефинише као граница између карцинома in situ и узнапредовалог облика онкологије.
Цервикална дисплазија не треба да се меша са другом нозологијом - ерозијом. Према класификацији МКБ 10, ерозија је дефект епителног омотача, забележен у класи XIV под шифром Н 86. Терминолошка дефиниција „цервикалне дисплазије“ усвојена је још 1953. године, затим је на Првом конгресу ексфолијативне цитологије 1965. године овај термин одобрен. Десет година касније, 1975. године, одржан је још један међународни форум (II конгрес о патолошким променама у цервикалним болестима).
Одлучено је да се цервикална дисплазија назове Цервикална интраепителна неоплазија (CIN) или CIN. Цервикална интраепителна неоплазија као дијагноза је подељена у 3 степена:
- Први степен - благи.
- Други степен - умерен.
- Степен 3 – тежак, додат карцином ин ситу (почетни, преинвазивни стадијум).
У општеприхваћеној класификацији МКБ 10, дијагноза цервикалне дисплазије се бележи на следећи начин:
1. Разред XIV, шифра N87
- N87.0 – блага цервикална дисплазија, CIN I степен.
- N87.1 – умерена цервикална дисплазија, цервикална интраепителна неоплазија (ЦИН) II степена.
- N87.2 - очигледна цервикална дисплазија НУС (CIN није на другом месту наведена), није на другом месту класификована. Ова шифра искључује CIN III степена.
- N87.9 – CIN - неспецификована цервикална дисплазија.
Карцином ин ситу се означава шифром D06 или као цервикална интраепителна неоплазија (CIN) трећег степена.
Компликације и посљедице
Последице ЦИН-а су директно повезане са дијагностикованим стадијумом болести. Генерално, већина жена води рачуна о свом здрављу и редовно посећује лекара ради превентивних прегледа. Ово значајно утиче на ризик од малигнитета дисплазије. Према статистици, 95% жена лепшег пола под надзором гинеколога успешно се носи са таквом болешћу као што је цервикална дисплазија.
Дијагностика цервикална дисплазија
Дисплазија је карактеристична трансформација ћелијског ткива цервикалног епитела. Сходно томе, дијагностика је усмерена на одређивање промена у структури ендоцервикалних ћелија.
Дијагноза ЦИН-а (цервикалне дисплазије) заснива се на 7 знакова који одређују морфологију ћелијске структуре:
- Колико се повећава величина ћелијског једра?
- Промене у облику језгра.
- Како се повећава густина боје језгра.
- Полиморфизам језгра.
- Карактеристике митозе.
- Присуство атипичних митоза.
- Одсуство или одређивање сазревања.
Диференцијална дијагноза
Цервикална дисплазија захтева пажљиво испитивање и диференцијална дијагноза је обавезна.
Диференцијална дијагностика је неопходна јер епителни слој грлића материце има слојевиту структуру. Поред тога, сам грлић материце се састоји од малог слоја мишићног ткива, садржи и везивно ткиво, крвне и лимфне судове, па чак и нервне завршетке. Таква сложена структура грлића материце захтева разјашњење ако лекар сумња у дијагнозу, посебно код диспластичних процеса.
Цервикална дисплазија, са чиме се може помешати?
Диференцијална дијагноза треба да искључи следеће болести:
- Ерозија грлића материце током трудноће, узрокована променом хормонског вођства и неким померањем одређених ћелијских слојева. За процес ношења фетуса, такве промене се сматрају нормалним.
- Ерозивни процеси, дефекти епителног ткива - права ерозија. Трауму слузокоже може изазвати било шта - тампони, алкална средства, терапија лековима, интраутерина контрацепција, инструменталне процедуре без одговарајуће обуке и квалификација лекара. Дешава се да ерозија настане као неизбежна последица планиране хируршке интервенције. Лимфоцити, плазма ћелије и други ћелијски елементи могу се појавити под микроскопом, што указује на почетак ћелијске трансформације. Међутим, у комбинацији са другим критеријумима прегледа, све ово може прилично искључити дисплазију и потврдити ерозивна оштећења.
- Цервицитис инфективне етиологије. То је запаљенски процес у епителном омотачу грлића материце, што је прилично често. Чињеница је да је епител, у принципу, веома осетљив и подложан утицају вишеструких фактора. Инфективни агенс може изазвати упалу у прва два слоја ткива. Хламидија, по правилу, погађа цилиндричне ћелије, као и гонококе. Друге инфекције могу довести до псеудотуморског процеса или улцерације. Диференцијална дијагностика треба да разјасни и раздвоји нозологије, пожељно одређивањем врсте узрочника инфективне упале.
- Болести (СПБ) које се преносе незаштићеним сексуалним односом. Трихомонијаза даје слику готово у свим аспектима сличну цервикалној дисплазији.
- Венеричне болести (сифилис), Трепонемапаллидум даје слику оштећења епитела сличну диспластичним променама.
- Херпетичне инфекције. Болест захтева прецизирање врсте и врсте херпеса.
- Хиперплазија (раст сличан полипу).
- Цервикални полипи – врста и врста (фиброзни, инфламаторни, псеудосаркоматозни, васкуларни и други).
- Леукоплакија.
- Преостали фрагменти Волфовог канала.
- Цервикална атрофија због ниског нивоа естрогена.
- Папилома сквамозних ћелија као бенигна неоплазма.
- Хиперкератоза.
- Ендометриоза.
- Протозоалне инфекције (амебијаза).
- Цервикална дисплазија је у већини случајева узрокована ХПВ-ом (папиломавирусом), али је потребно прецизно утврдити тип и врсту.
Диференцијални преглед је класичан скуп процедура у гинекологији:
- Прикупљање анамнезе и жалби пацијента.
- Преглед, укључујући и уз помоћ медицинских огледала.
- Цитологија.
- Колпоскопија према индикацијама.
- Прикупљање материјала за хистологију - биопсију.
- Поред тога, могући су трансвагинални ултразвук, ПЦР анализа, општи и детаљни тестови крви и урина.
Кога треба контактирати?
Третман цервикална дисплазија
Лечење цервикалне дисплазије почиње након што жена прође све фазе дијагностике. Фактори који изазивају диспластичне патологије су разноврсни, тако да је тачна процена патогена - вируса, инфекције не само важна, већ понекад може спасити живот пацијенткиње. Рак грлића материце код жена остаје на листи најчешћих онколошких болести. Открити га на време, зауставити у раној фази - то је главни задатак лечења цервикалне дисплазије.
Лечење подразумева решавање веома специфичног проблема - елиминисање узрока који је изазвао патолошке промене у епителним ћелијама. Најчешће, трансформацију ћелијског ткива изазивају вируси, међу којима је прво место хумани папилома вирус. Поред тога, хормонске промене повезане са старењем, хроничне инфламаторне болести, кокне инфекције и многи други узроци не тако лако „предају“ своје позиције. Жена којој је дијагностикована цервикална дисплазија треба да буде спремна на прилично дуг период лечења, што ће је заиста учинити здравом.
Хајде да размотримо које методе се користе у лечењу ендоцервикалне дисплазије:
- Конзервативно (узимање лекова према курсу и режиму који је одредио лекар).
- Хируршко (локална хируршка интервенција, пуноправна операција, у зависности од фазе развоја патологије).
- Додатне методе лечења (физиотерапија, биљни лекови).
- Алтернативне методе лечења цервикалне дисплазије, које нису потврђене ни клинички ни статистички. Стога ће о њима бити речи у наставку само као општи опис.
Генерално, терапија се може описати на следећи начин:
- Елиминација узрока болести и обавезно уклањање сектора дисплазије:
- Каутеризација подручја (ласерска терапија).
- Криодеструкција.
- Метода електрокоагулације.
- Дуготрајна терапија лековима (имуномодулатори, витаминска терапија).
- Хируршко лечење (конизација) или уклањање оштећеног подручја помоћу радиохируршког ножа.
Тактичко и стратешко планирање лечења цервикалне дисплазије директно зависи од тежине патологије.
- Први степен тежине је терапија лековима која активира и подржава имуни систем. Дисплазија се често неутралише након лечења, ово је посебно тачно након елиминације патогена - ХПВ-а.
План лечења:
- Континуирано праћење пацијента током једне до две године након што је дијагноза разјашњена.
- Редовно скрининг стања епитела (цитологија).
- Имуномодулатори, унос важних микроелемената – селен, фолна киселина, витамини Б, витамини Е, А, Ц.
- Паралелно лечење истовремених патологија генитоуринарног система.
- Лечење подручја грлића материце оштећених дисплазијом употребом хемијских коагулационих средстава (ваготил).
- Препоруке за здрав начин живота и исхрану.
- Избор адаптивних контрацептивних метода које искључују хормонске лекове.
- Посматрање од стране ендокринолога.
- Други степен озбиљности:
- Методе каутеризације.
- Методе криотерапије (криодеструкција).
- Ласерски третман.
- Лечење радиоталасном терапијом.
- Конизација (ексцизија погођеног подручја епителног ткива).
Хируршко лечење цервикалне дисплазије се врши другог дана након завршетка менструалног циклуса како би се спречило патолошко ширење ендометријума. Такође, мале ране након операције лакше зарастају ових дана.
- Трећи степен тежине је озбиљна дијагноза. Лечење се одређује заједно са онкологом.
Кратак преглед метода лечења са њиховим предностима и неким манама:
- Каутеризација.
- Предност је доступност, како у погледу технологије, тако и цене.
- Мана је што не постоји технолошка могућност контроле квалитета каутеризације и дубине продирања електричне петље.
- Криометода (уништавање помоћу ултраниских температура):
- Након процедуре нема дубоких ожиљака; метода је погодна за младе жене које нису рађале.
- Мана су компликације, привремене али непријатне, у виду обилног исцедка након процедуре. Такође треба узети у обзир да након криофризервирања пацијент мора да се уздржи од сексуалног односа 1,5-2 месеца.
- Ласерски третман:
- Специфично „испаравање“ захваћеног подручја епитела практично не оставља трагове, нема ожиљака, поступак је веома прецизан.
- Ласер може погодити близу грлића материце и може доћи до опекотина.
- Терапија радио таласима:
- Метода се сматра нискотрауматичном, прецизном и безболном. Након радиоталасног третмана није потребна рехабилитација или ограничења режима. Рецидиви су практично невиђени.
- Недостатак се може сматрати високом комерцијалном ценом поступка.
- Конизација:
- Ниједан специфичан критеријум конусне ексцизије ткива не може се сматрати предношћу или маном. У свим случајевима коришћења скалпела, ране ће остати, метода је трауматична, али у савременој пракси гинеколози конизују ласером. Ласерска ексцизија је много ефикаснија, не изазива продужено крварење. Конизација као третман за цервикалну дисплазију се прописује само ако је потребно и немогуће је користити нежнију методу.
Генерално, лечење цервикалне дисплазије је подељено у неколико фаза:
- Опште – лекови за нормализацију стања епителног ткива (ортомолекуларна терапија) – есенцијални витамини (бета-каротен, витамини Б групе, аскорбинска киселина, фолна киселина, олигомерни проатоцијанидини, ПНМК – полинезасићене масне киселине, селен, ензимска терапија. Ова категорија такође укључује посебну дијету.
- Лечење лековима - имуномодулатори и цитокини за неутрализацију вируса и инфективних агенаса.
- Локална терапија - хемијска каутеризација (коагулација).
- Лечење хируршким путем.
- Фитотерапија
Лекови
Цервикална дисплазија се у већини случајева успешно лечи, под условом да се дијагностичке мере спроводе на време. Лекови се могу прописати као помоћна фаза терапије; основним третманом ЦИН-а сматрају се методе уклањања епителног ткива, подручја и слоја где се развија патолошки процес. Међутим, конзервативни третман лековима је такође укључен у комплекс терапијских мера. Пре свега, потребни су лекови за неутрализацију активности најчешћег узрочника диспластичних промена - ХПВ-а. Поред тога, важан критеријум за избор лекова може бити старост жене и њена жеља да одржи плодност.
Лекови који се користе у лечењу ЦИН-а имају за циљ постизање следећих циљева:
- Антиинфламаторни лекови (етиотропна терапија). Режим лечења се бира у зависности од етиологије и стадијума болести.
- Лекови из категорије хормонских лекова за обнављање нормалног функционисања ендокриног система.
- Имуномодулатори.
- Лекови и средства која помажу у нормализацији вагиналне микробиоценозе (микрофлоре).
Дакле, лекови који се могу прописати у фази конзервативног лечења су све врсте имуномодулатора, пажљиво одабран комплекс витамина и микроелемената. Гинеколози водећу улогу додељују фолној киселини, групи витамина - А, Е, Ц, селену.
Више детаља о томе који лекови се могу прописати за цервикалну дисплазију:
Лекови који стимулишу имуни систем |
Интерферон-алфа 2 Изопринозин Продигиосан |
Активира производњу имуних ћелија способних да се одупру вирусним инфекцијама. Заштитите ћелије од продора бактерија и вируса Јача све заштитне функције тела у целини |
Витамински препарати, микроелементи |
Фолна киселина Ретинол (витамин А) Витамини Ц, Е Селен |
Фолна киселина се прописује као средство за сузбијање уништавања ћелија епителног ткива. Витамин А помаже епителним ћелијама да нормално прођу кроз процес деобе. Витамин Е делује као снажан антиоксиданс. Витамин Ц се сматра класичним леком за јачање одбрамбених сила организма. Селен такође делује као антиоксиданс и помаже ћелијама ендоцервикалног ткива да се регенеришу и опораве након конизације, каутеризације и других терапијских процедура. |
Слични режими лечења цервикалне дисплазије користе се у скоро свим земљама које себе сматрају развијеним. Гинеколози покушавају да избегну озбиљне хируршке интервенције што је дуже могуће приликом дијагностиковања ЦИН-а, међутим, лекови нису увек у стању да ефикасно утичу на патолошки процес дегенерације ћелија. Стога је у 65-70% случајева неопходно уклонити део цервикалног ткива, а затим прописати одржавајући курс лекова.
Треба напоменути да лекар може спроводити и антибактеријску, антивирусну терапију, по правилу се то дешава када је цервикална дисплазија већ напредовала у теже фазе. Генерално, лекови као засебна стратегија лечења ЦИН-а се не користе.
Хируршко лечење цервикалне дисплазије
Хируршко лечење цервикалне дисплазије је најчешће коришћена метода. Избор терапије за ЦИН зависи од многих фактора - старости пацијента, стадијума дисплазије, пратећих патологија, величине оштећеног епитела. Стратегија лечења „сачекај и види“ је прикладна само када се цервикална дисплазија дијагностикује као умерена, односно стадијум I тежине.
Савремени хируршки третман укључује неколико основних техника:
- Ексцизија и њене варијанте: електрокоагулација петље, радиоексцизија, дијатермоелектрична метода уклањања ткива, електроконизација.
- Уништавање атипичног подручја епитела излагањем хладноћи – криоконизација, криодеструкција.
- Ласерска вапоризација (такође ласерска конизација или каутеризација).
- Ексцизија зоне атипичне трансформације епителних ћелија – конизација ножем.
- Уклањање грлића материце - ампутација.
Под којим условима је препоручљиво извршити хируршко лечење цервикалне дисплазије?
- Најбољи период за уклањање патолошки измењеног подручја епитела сматра се фоликуларна фаза месечног циклуса (фаза I). У овом тренутку, након поступка, регенерација ткива се побољшава због повећаног садржаја естрогена.
- Ако се операција изводи хитно, неопходно је одредити ниво хуманог хорионског гонадотропина (хЦГ) како би се искључила могућа трудноћа. Ово је посебно важно када је операција заказана за другу фазу менструалног циклуса.
- Хируршка интервенција је неизбежна када се дијагностикује цервикална дисплазија у трећем стадијуму. На овај начин се ризик од малигнитета – развоја онкопатологије – може свести на минимум.
- У случају детекције ХПВ-а (папиломавируса), најефикасније методе су ласерско уклањање трансформисаних ћелија или диатермокоагулација.
Више о хируршким методама лечења ЦИН-а:
- Уништење. Гинеколози, по правилу, користе хладну методу - криодеструкцију помоћу криогена (течног азота). Ова технологија је први пут тестирана 1971. године и од тада је њена ефикасност клинички и статистички потврђена од стране скоро свих лекара у свету. Криометода се користи 7.-10. дана месечног циклуса, не захтева посебну припрему. Међутим, постоје неке контраиндикације за њену употребу:
- заразне болести у акутној фази.
- очигледна подручја ожиљног ткива на грлићу материце.
- акутни инфламаторни процес у вагини.
- Цервикална дисплазија која напредује до трећег стадијума.
- хронична ендометриоза.
- туморски процес у јајницима.
- нејасне границе патолошки измењеног подручја грлића материце.
- трудноћа.
- почетак менструације.
Након криодеструкције, многи пацијенти примећују крвави, прилично обилни исцедак, што се сматра прихватљивом нормом за одређени постоперативни период. Ефикасност технике је близу 95%, у зависности од прелиминарне дијагнозе и индивидуалних карактеристика пацијента. Рецидив је могућ у случајевима погрешно утврђеног стадијума цервикалне дисплазије.
- Дијатермокоагулација је једна од најчешћих метода хируршког лечења цервикалне дисплазије. У суштини, ово је метода каутеризације коришћењем две врсте електрода - великих и малих (у облику петље). Струја се доводи тачкасто и на ниском напону, што омогућава прилично циљану процедуру. Нијанса технике је у томе што не постоји начин да се регулише дубина каутеризације, али уз свеобухватну детаљну дијагностику, овај задатак се може превазићи. Компликације - ожиљци, некроза ткива, могући развој ендометриозе. Према статистици, око 12% пацијената може спадати у категорију оних који пате од таквих последица.
- Ласерска вапоризација и ласерска конизација. Вапоризација је позната гинеколозима још од 80-их година прошлог века, метода је била веома популарна, али је и даље прилично скупа. Зрачење, CO2 метода је циљано уништавање атипичних ћелија. Технологија је ефикасна, готово бескрвна, али, као и друге хируршке методе, има своје нежељене ефекте:
- Могуће је сагоревање оближњих ткива.
- немогућност извођења хистологије након операције.
- потреба за потпуном имобилизацијом пацијента (непокретност уз помоћ опште анестезије).
- ризик од бола након процедуре.
- Гинеколози користе радиоталасну методу као алтернативу другим методама. Технологија још увек није добила званично одобрење светске медицинске заједнице, јер нема довољно клиничких и статистичких података. Баш као и ултразвучни третман, РВТ (терапија радиоталасима) је мало проучавана у погледу компликација и ефикасности.
- Конизација грлића материце скалпелом (конизација ножем). Упркос појави модернијих техника, конизација скалпелом остаје једна од најчешћих метода лечења ЦИН-а. Гинеколози исецавају део атипичних ћелија методом хладног ножа, уз истовремено узимање ткива за биопсију. Компликације и недостаци технологије - могуће крварење, ризик од трауме околних ткива, дуготрајна регенерација.
- Уклањање грлића материце или његовог дела (ампутација) се спроводи строго према индикацијама, када се дијагностикује изражена цервикална дисплазија (стадијум III). Операција се изводи у болничком окружењу, индикована је општа анестезија. Такав радикалан метод је неопходан да би се минимизирао ризик од развоја рака грлића материце.
Секс са цервикалном дисплазијом
Цервикална дисплазија није контраиндикација за интимне односе. Секс са цервикалном дисплазијом је могућ, али постоје одређени услови и правила.
Апстиненција је индикована након операције (хируршко лечење цервикалне дисплазије):
- Ласерска каутеризација (или метод радио таласа).
- Све врсте конизације (криодеструкција, коришћење ласера или електричне петље).
- Уклањање дела или целог грлића материце (ампутација).
Зашто би требало да ограничите сексуални контакт?
- 1-2 месеца након каутеризације, епително ткиво се обнавља, регенерација захтева време. Током овог периода, жени су потребни посебни услови - посебна исхрана, дневни режим, а употреба вагиналних тампона је такође забрањена. Период апстиненције одређује метода, стање пацијенткиње и стадијум цервикалне дисплазије.
- Ексцизија дела грлића материце је прилично озбиљна процедура. Након ње, потребно је искључити интимне односе најмање 4-5 недеља. Конизација се сматра озбиљнијом хируршком интервенцијом у поређењу са вапоризацијом или каутеризацијом, тако да апстиненција од секса може трајати и до два месеца.
- Уклањање (ампутација) грлића материце захтева најмање 2 месеца апстиненције од сексуалног односа. Период апстиненције се одређује индивидуално, али треба имати на уму озбиљним здравственим последицама у случају кршења режима апстиненције.
Разлози зашто је секс искључен након операције су сасвим разумљиви:
- Површина ране је веома осетљива, укључујући и инфекције. Поред тога, сексуални однос значајно успорава процес регенерације ткива.
- Интимни живот током времена када је могуће крварење након операције је као такав упитан.
- Сексуални контакт након операције може додатно трауматизовати цервикални епител и изазвати рецидив дисплазије.
- Постоји ризик од поновне инфекције заразним агенсима ако партнер није прошао лечење заједно са женом.
- Секс у постоперативном периоду може оштетити подручје зарастања, што може довести до крварења.
- За жену, интимни односи након уклањања оштећеног дела грлића материце су веома болни и изазивају нелагодност.
Ако се цервикална дисплазија лечи конзервативно, секс са партнером није забрањен, али ћете морати да се консултујете са својим гинекологом. Не препоручује се ступање у везе са непознатим партнерима, наравно, честе промене су искључене. Такође, жена мора бити изузетно пажљива према свом здрављу, посебно ако се након сексуалног односа јавља атипичан исцедак или бол. Ово може бити први знак убрзаног патолошког процеса.
Опекотине од сунца код цервикалне дисплазије
Соларијум и гинеколошке болести су некомпатибилни. Цервикална дисплазија се сматра преонколошком болешћу. Међутим, не представља смртну пресуду, већ сугерише превентивне и заштитне мере.
Један од фактора који изазивају рак, укључујући и рак грлића материце, може бити прекомерно сунчање. Дисплазија у почетној фази може се успешно лечити, али њен развој могу изазвати сунчеви зраци, соларијум. То је због чињенице да вируси, бактерије, инфективни агенси, који су често узрок ЦИН-а, добро реагују на топлоту, то је готово идеално окружење за њих. Поред тога, много сати на плажи неће толико дати кожи лепу нијансу, колико ће смањити заштитне функције организма, а да не помињемо сунчаницу или топлотни удар. Слабљење имуног система је сигуран начин за покретање развоја инфекција и повезаних патологија. УВ зраци су корисни само у одређено време, у нормалној дози и само за апсолутно здраве људе. Њихов вишак негативно утиче на ћелијску структуру, а цервикална дисплазија је само атипична деоба епителних ћелија. Поред тога, ултраљубичасто зрачење може продрети довољно дубоко у слојеве коже и активирати „успаване“ онколошке процесе, узрокујући генетски неуспех.
Сунчање код цервикалне дисплазије може се обавити само ако је лекар дао дозволу за то и посебно прописао режим сунчања. Ово правило важи и за посету соларијуму. Чак и са ЦИН-ом у благој, почетној фази, не би требало да експериментишете и ризикујете сопствено здравље. Запамтите да је, према статистици, рак грлића материце трећи међу свим најчешћим онкопатологијама код жена. Сунце ће сачекати, можете се сунчати када болест остане иза себе. Ово време обично долази 12-16 месеци након успешног лечења и редовног прегледа код лекара.
Више информација о лечењу
Превенција
Цервикална дисплазија је озбиљна дијагноза, стање епителног ткива претеће тежи ка онкопатологији. Стога, превенција треба да буде свеобухватна и редовна. Рак грлића материце као један од ризика за развој ЦИН-а почиње са преканцерозним гинеколошким болестима. Једна од најефикаснијих метода превенције у овој области сматра се систематски скрининг. Још 2004. године, међународна заједница гинеколога одобрила је резолуцију о тоталном скринингу свих жена, почев од 20-25 година. Препоручује се да се прегледи спроводе најмање једном у 2 године до достизања климактеријског периода (50-55 година). Затим се превентивни скрининг прописује сваких 3-5 година, мада пацијенткиње могу да га подвргавају и чешће на свој захтев.
Програм за превенцију цервикалне дисплазије омогућава идентификацију подручја патолошки измењеног епитела у раним фазама и благовремено предузимање мера за њихово заустављање. Вреди напоменути да скрининг није 100% начин за спречавање развоја ХПВ-а (папиломавируса), он се може зауставити само вакцинацијом.
Вакцине су ефикасне против свих онкогених инфективних и вирусних агенаса и препоручују се женама репродуктивног доба. Такве мере, заједно са редовном цитологијом, значајно смањују број случајева рака грлића материце и спасавају хиљаде живота уопште.
Дакле, превенција цервикалне дисплазије, односно њене трансформације у трећи стадијум, састоји се од следећих акција:
- Правовремена посета гинекологу, најмање једном годишње.
- Свеобухватан третман било ког заразног или вирусног патогена.
- Здрава исхрана и начин живота уопште. Одустајање од штетних навика - пушење, злоупотреба алкохола, промискуитетни сексуални односи.
- Поштовање основних правила личне хигијене.
- Употреба памучног доњег веша, одбијање модерних експеримената са синтетичким јапанкама и другим „ужностима“ које често доводе до упалних процеса.
- Контрацепција као препрека инфекцијама, посебно полно преносивим болестима (СПБ).
- Вакцинација против папилома вируса.
- Редовни прегледи материце, грлића материце и карличних органа (ПАП тест, цитологија, биопсија ако је индиковано).
Препоруке за превенцију развоја диспластичних патологија код жена различитих старосних категорија:
- Први превентивни преглед треба обавити најкасније у доби од 20-21 године (или у првој години након почетка сексуалног односа).
- Ако је Папа тест негативан, превентивну посету гинекологу треба обавити најмање једном у 2 године.
- Ако жена старија од 30 година има нормалне Папа тестове, и даље треба да посети лекара најмање једном у 3 године.
- Даме старије од 65-70 година могу престати са посетама гинекологу и прегледима ако је цитологија нормална. Превентивне прегледе треба наставити у случају честих позитивних Папа тестова до 50-55 година.
У многим развијеним земљама постоје едукативни програми за становништво, који спроводе објашњавајући рад о претњи од рака и његовој превенцији. Међутим, ни програми нити наредбе на нивоу владе не могу заменити здрав разум и жељу за очувањем сопственог здравља. Стога, превенција рака грлића материце и диспластичних промена треба да буде свесна и добровољна ствар, свака разумна жена треба да схвати важност превентивних прегледа и да их редовно подвргава како би избегла озбиљне последице.
Прогноза
Цервикална дисплазија још није рак, таква дијагноза само указује на ризик од малигнитета патолошког процеса. Према статистици, око 25-30% пацијената који су одбили сложен третман и редовне прегледе завршавају у онкоклиници. Постоје и друге бројке, оптимистичније. 70-75% (понекад и више) уз помоћ дијагностике, пажљиво одабраног курса лечења, укључујући радикалне методе, потпуно се излечи, а затим се подвргава само превентивним прегледима. Очигледно је да огромна већина жена ипак пажљивије води рачуна о сопственом здрављу и успешно превазилази болест.
Да бисмо информације учинили убедљивијим, формулисаћемо прогнозу за цервикалну дисплазију на следећи начин:
- Сваки трећи пацијент код кога је дијагностикована ЦИН није имао симптоме болести. Дисплазија је случајно откривена током рутинског прегледа код лекара.
- Савремена медицина је у стању да успешно бори против рака грлића материце, под условом да се патологија епителне слузнице грлића материце открије благовремено.
- Хируршко лечење за дијагнозу цервикалне дисплазије је индицирано у 80-85% случајева.
- Рецидиви диспластичних процеса су могући у 10-15% случајева чак и након успешног лечења. Обично се откривају током превентивних прегледа 1,5-2 године након операције.
- Поновна појава развоја патологије може се објаснити нетачном ексцизијом подручја са атипичним ћелијама или у случају перзистенције папилома вируса.
- Током трудноће, дисплазија првог стадијума може се неутралисати снажним реструктурирањем хормонског, имуног и других система жене.
- Цервикална дисплазија не омета природни порођај и није строга индикација за царски рез.
- Код ЦИН-а у умереној фази, прогноза је више него повољна. Само 1% пацијената наставља лечење због трансформације патологије у стадијуме II и III.
- 10-15% жена са цервикалном дисплазијом II стадијума наставља комплексну терапију због развоја процеса до III стадијума (то се дешава у року од 2-3 године).
- Прелазак дисплазије у трећи стадијум и на рак грлића материце примећен је код 25-30% жена које нису примиле лечење и код 10-12% пацијената који су прошле комплетан ток терапијских мера.
- Више од 75-80% жена којима се рано дијагностикује ЦИН потпуно се опораве у року од 3-5 година.
Цервикална дисплазија као асимптоматски процес, који се развија прилично споро, остаје тежак, али савладив задатак за гинекологе. Овај проблем се решава посебно успешно под условом да жена разуме озбиљност болести и свесно се благовремено подвргне превентивним прегледима, укључујући цео неопходан сет дијагностичких тестова. ЦИН није онкологија, али је ипак први алармни сигнал о претњи. Ризик је лакше спречити и неутралисати на самом почетку развоја.

