
Сви иЛиве садржаји су медицински прегледани или проверени како би се осигурала што већа тачност.
Имамо стриктне смјернице за набавку и само линкамо на угледне медијске странице, академске истраживачке институције и, кад год је то могуће, медицински прегледане студије. Имајте на уму да су бројеви у заградама ([1], [2], итд.) Везе које се могу кликнути на ове студије.
Ако сматрате да је било који од наших садржаја нетачан, застарио или на неки други начин упитан, одаберите га и притисните Цтрл + Ентер.
Пилоидни астроцитом
Медицински стручњак за чланак
Последње прегледано: 29.06.2025
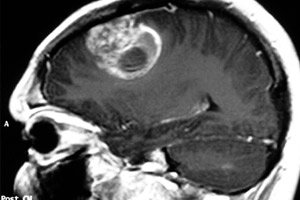
Медицински термин пилоцитни астроцитом користи се за неоплазме које су се раније називале цистични церебрални астроцитоми, било хипоталамусно-паријетални глиоми или јувенилни пилоцитни астроцитоми. Туморски процес потиче од неуроглије и најчешће погађа педијатријске и адолесцентне пацијенте, мада се може јавити и код старијих особа. Тумор може бити бенигни или малигни. Лечење је претежно хируршко. [ 1 ]
Епидемиологија
Назив „пилоид“ је познат још од 1930-их. Коришћен је за описивање астроцитома са длакавим, биполарним гранама у својој ћелијској структури. Тренутно, пилоидни астроцитом је тумор који је раније имао много имена, укључујући „поларни спонгиобластом“, „јувенилни астроцитом“ и друга. Пилоидни астроцитом спада у категорију неоплазми ниског малигнитета: према класификацији туморских процеса СЗО - GRADE I.
Пилоидни астроцитом је најчешћа неоплазма мозга у педијатрији. Чини више од 30% свих глиома који се развијају између новорођенчади и 14 година, и више од 17% свих примарних неоплазми мозга у детињству. Поред деце, болест се често јавља код младих одраслих особа старости 20-24 године. Код пацијената старијих од 50 година, патологија се ређе примећује.
Пилоидни астроцитом се може развити у било ком делу централног нервног система. Често болест погађа оптички нерв, хипоталамус/хијазму, мождане хемисфере, базалне ганглије/таламус и мождано стабло. Али велика већина таквих неоплазми су или пилоидни астроцитоми малог мозга или тумори можданог стабла.
Узроци пилоидног астроцитома
Основни узроци развоја пилоидног астроцитома тренутно нису добро схваћени. Претпоставља се да се неке врсте тумора формирају у фази ембрионалног развоја. Међутим, научници још увек нису успели да прате механизам настанка ове патологије. Нити је откривено како спречити или блокирати развој болести.
У неким случајевима, узрок је излагање зрачењу главе или врата у пределу тела ради терапије друге патологије. Ризици од пилоидног астроцитома су нешто већи код пацијената са неурофиброматозом типа 2 и туморима млечне жлезде. Може постојати утицај хормонске позадине - наиме, нивоа прогестерона, естрогена и андрогена.
Неурохируршки онколози сада имају нешто више информација о пилоидном астроцитому него пре 20-30 година. Међутим, још увек постоји много нерешених питања у развоју ове болести. Свакако, међу могућим узроцима тумора су радиокаузални ефекти, утицај онковируса, генетска предиспозиција, негативни ефекти лоших навика, екологија и професионални ризики. [ 2 ]
Фактори ризика
Тренутно, стручњаци не могу да наведу ниједан гарантовани фактор ризика за развој пилоидног астроцитома. Ипак, доступне су информације о сумњивим факторима:
- Старост. Највећи број пилоидних астроцитома је пријављен између 0 и 14 година старости.
- Утицаји околине. Редовни контакти са пестицидима, нафтним производима, растварачима, поливинилхлоридом итд. играју посебно неповољну улогу.
- Генетске патологије. Позната је повезаност развоја астроцитома са неурофиброматозом, туберозном склерозом, Ли-Фраумени и Хипел-Линдау синдромима и синдромом базалних ћелија невуса.
- Краниоцеребралне повреде и синдром нападаја, узимање антиконвулзива.
- Излагање јонизујућем зрачењу (радон, рендгенски зраци, гама зраци, друге врсте високоенергетских зрака).
Патогенеза
Пилоидни астроцитом је врста глијалног тумора. Ћелијска основа за његов развој су астроцити - ћелије налик звездама или пауцима, које се називају и неуроглијалне ћелије. Сврха астроцита је да подрже неуроне, основне структуре мозга. Од ових ћелија зависи испорука неопходних супстанци са зидова крвних судова на неуронску мембрану. Ћелијске структуре учествују у формирању нервног система, одржавају међућелијску константност течности.
Пилоидни астроцитом у белој маси мозга формира се на бази фиброзних, влакнастих ћелија, а у сивој маси - од протоплазматских ћелија. И прва и друга варијанта пружају неуронску заштиту од агресивних ефеката хемијских и других трауматских фактора. Звездасте структуре обезбеђују нервним ћелијама исхрану и адекватан проток крви у мозгу и кичменој мождини. [ 3 ]
Туморски процес најчешће може утицати на:
- Мождане хемисфере повезане са процесима памћења, решавања проблема, размишљања и осећања;
- Мали мозак, одговоран за вестибуларну регулацију и координацију;
- Мождано стабло, које се налази испод хемисфера и испред малог мозга, одговорно је за респираторне и дигестивне функције, откуцаје срца и крвни притисак.
Симптоми пилоидног астроцитома
Присуство пилоидног астроцитома може се посумњати када постоје проблеми са моторичком координацијом. У већини случајева, овај симптом указује на поремећаје у функцији малог мозга, што је често последица развоја тумора. Генерално, клиничку слику формира стицај фактора као што су локализација, величина неоплазме. Присуство астроцитома код многих пацијената негативно утиче на квалитет говора, неки пацијенти се жале на погоршање памћења и визуелне функције.
Пилоидни астроцитом са локализацијом на левој страни мозга може изазвати парализу десне стране тела. Пацијенти имају јаке и сталне главобоље, погођене су готово све врсте осетљивости. Већина пацијената указује на појаву тешке слабости, поремећаје срца (посебно аритмије, тахикардију). Индикатори крвног притиска су нестабилни.
Ако се пилоидни астроцитом налази у хипофизи, хипоталамусном региону, ендокрина функција је погођена. [ 4 ]
У зависности од локације пилоидног астроцитома, његова клиничка слика се такође разликује. Ипак, први знаци патологије у већини случајева су приближно исти. [ 5 ] Говоримо о таквим манифестацијама:
- Главобоља (редовна, слична мигрени, интензивна, слична нападима);
- Вртоглавица;
- Општа слабост, умор;
- Мучнина, понекад до повраћања, често са појачањем у раним јутарњим сатима;
- Оштећења говора, оштећења вида и/или слуха;
- Изненадне немотивисане промене расположења, промене у понашању;
- Напади;
- Вестибуларни поремећаји;
- Флуктуације крвног притиска.
Први знаци, у зависности од локализације пилоидног астроцитома:
- Мали мозак: координација и вестибуларни поремећаји.
- Хемисфере мозга: десна - јака слабост у левим удовима, лева - слабост у десној страни тела.
- Фронтални мозак: поремећаји личности и понашања.
- Тамни део: поремећаји фине моторике, патологије сензација.
- Окципитални део: појава халуцинација, погоршање вида.
- Темпорални: поремећаји говора, поремећаји памћења и координације.
Пилоидни астроцитом код деце
Симптоматологија пилоидног астроцитома у детињству карактерише се својом разноликошћу. Код неке деце, манифестације се постепено интензивирају, што је карактеристичније за мале ниске малигне туморе.
Генерално, педијатријска клиничка слика зависи и од старости бебе и од локације, величине и брзине увећања пилоидног астроцитома. [ 6 ] Главни симптоми често постају:
- Бол у глави, са погоршањем ујутру и олакшањем након напада повраћања;
- Мучнина и повраћање;
- Оштећење вида;
- Вестибуларни проблеми (што је приметно чак и при ходању);
- Осећај слабости, утрнулости у половини тела;
- Поремећаји личности, поремећаји понашања;
- Напади;
- Проблеми са говором и слухом;
- Константан и немотивиран осећај умора, поспаности;
- Погоршање академског успеха и способности за рад;
- Флуктуације тежине у једном или другом смеру;
- Ендокрини поремећаји;
- Код одојчади - повећање запремине главе, величина фонтанела.
Фазе
Астроцитом се класификује према својим микроскопским карактеристикама. Поред тога, неоплазма се процењује према стадијуму малигнитета: израженије структурне промене указују на виши степен малигнитета.
Пилоидни астроцитоми мозга првог и другог степена спадају међу мање малигне неоплазме. Ћелије таквих тумора изгледају ниско агресивно, а њихов раст је релативно спор. Прогноза таквих неоплазми је повољнија.
Астроцитоми трећег и четвртог степена су високо малигни, агресивни. Карактеришу их брзи раст и развој. Прогноза је обично неповољна.
Ниско малигни астроцитоми укључују:
- Јувенилни пилоидни астроцитом;
- Пиломиксоидни астроцитом;
- -плеоморфни ксантоастроцитом;
- -џиновско-ћелијски субепендимални, дифузни (фибриларни) астроцитом.
Високо малигне неоплазме укључују:
- Анапластични, плеоморфни анапластични астроцитом;
- Глиобластом;
- Медијални дифузни глиом.
Компликације и посљедице
Пилоидни астроцитом је неоплазма ниског степена малигнитета. Његова трансформација у виши степен малигнитета је ретка. Код пацијената са пилоидним астроцитомом, десетогодишња стопа преживљавања процењује се на око 10%. Међутим, прогноза за малу децу је у већини случајева много лошија него за адолесценте и старије особе.
Патологија је споро развијајући тумор који расте у фазама. У детињству, болест чешће погађа мали мозак и визуелни пут. Основни начин елиминације патолошког процеса сматра се хируршким захватом. Али, нажалост, не увек се пилоидни астроцитом може хируршки уклонити. То је због повећаног ризика од оштећења оближњих виталних структура мозга.
Следећи фактори имају посебан утицај на вероватноћу развоја нежељених ефеката и компликација:
- Степен малигнитета туморског процеса (високо малигни астроцитоми не реагују добро на лечење и могу се рекурентно појавити);
- Локализација туморског процеса (церебеларни и хемисферични астроцитоми имају веће шансе за излечење, за разлику од неоплазми које се налазе у средњем или можданом стаблу);
- Старост пацијента (што је раније дијагноза и лечење, то је боља прогноза);
- Преваленција пилоидног астроцитома (метастазирање у друге делове мозга или кичмене мождине);
- Неурофиброматоза типа један.
Рецидив пилоидног астроцитома је релативно чест. Штавише, рецидив тумора може се приметити и у прве три године након хируршког уклањања и у каснијем периоду. Ипак, неки неоплазми чак и након делимичног уклањања заустављају свој раст, што се може изједначити са излечењем пацијента.
Метастазе у кичмену мождину код пилоидног астроцитома
Основа формирања неоплазме не припада епителном ткиву, јер има сложену структурну организацију. Када процес постане малигни, ретко се примећују метастазе ван можданих структура. Међутим, унутар мозга могу се формирати бројни жаришта атипичних ћелија, које се шире крвотоком из других органа и ткива. Малигни пилоидни астроцитом кичмене мождине у овој ситуацији је тешко разликовати од бенигног. Операција за уклањање неоплазме може бити тешка због недостатка јасних контура.
Постоји ризик од развоја поликлоналних тумора - такозваних „неоплазми унутар неоплазме“. Лечење се састоји од комбинације лекова, јер први тумор може реаговати на неке лекове, а други тумор на друге.
Комплексни и метастатски астроцитоми се чешће дијагностикују код деце и младих млађих од 30 година. Патологија се ређе налази код старијих особа.
Дијагностика пилоидног астроцитома
Пилоидни астроцитом се открива или случајно или када пацијент има очигледне неуролошке симптоме. Уколико се сумња на туморски процес, специјалиста треба да прегледа пацијентову медицинску историју, изврши темељан преглед, провери визуелну и слушну функцију, вестибуларну функцију и координацију покрета, снагу мишића и рефлексну активност. Присуство проблема често указује на приближну локализацију неоплазме.
Само на основу резултата прегледа, лекар може упутити пацијента неурологу или неурохирургу на консултације.
У оквиру лабораторијске дијагнозе пилоидног астроцитома, врше се тестови ликвора, крви и других биолошких течности у којима се највероватније детектују туморске ћелије. Такође се испитује хормонска позадина и онкомаркери.
Ликвор се добија спиналном пункцијом: под локалном анестезијом, посебна игла се користи за пробушење коже, мишићног ткива и омотача кичмене мождине. Затим се потребна количина течности испумпава помоћу шприца.
Биолошке течности се често користе и за детекцију специфичних микроскопских фрагмената генетског материјала. То су биомаркери и онкомаркери. Данас се дијагноза пилоидног астроцитома помоћу онкомаркера широко користи у клиничкој пракси.
Инструментална дијагноза може се представити следећим процедурама:
- Магнетна резонанца и компјутерска томографија су класичне технике за испитивање можданих структура. На основу добијених слика, специјалиста не само да идентификује туморски процес, већ и прецизира његову локализацију и врсту припадности. Истовремено, магнетна резонанца се сматра најоптималнијом студијом, која је информативнија и мање штетна за организам, за разлику од ЦТ-а.
- ПЕТ - позитронска емисиона томографија - користи се за откривање неоплазми мозга (посебно малигних агресивних тумора). Пре дијагнозе, пацијенту се убризгава радиоактивна компонента која се задржава у ћелијама тумора.
- Биопсија ткива подразумева узимање и испитивање добијеног узорка. Поступак се може извести самостално или као део операције уклањања пилоидног астроцитома. Самостална биопсија се чешће практикује ако је сумњива неоплазма тешко доступна или је локализована у виталним можданим структурама са високим ризиком од оштећења током хируршке интервенције.
- Генетски тестови помажу у идентификацији мутација у структурама тумора.
Дијагноза пилоидног астроцитома скоро увек захтева разјашњење. У ту сврху могуће је користити и друге помоћне дијагностичке технике, као што су студије видног поља, евоковани потенцијали итд.
Диференцијална дијагноза
Неурином, менингиом, холестеатом, аденом хипофизе и многи други тумори мозга се прилично добро визуализују магнетном резонанцом. Међутим, откривање глиома, разликовање астроцитома од метастаза или инфламаторних жаришта може се суочити са извесним потешкоћама.
Конкретно, контрастна средства се не акумулирају у скоро половини бенигних астроцитома, што ствара проблеме у разликовању туморских и нетуморских болести.
Важно је спровести вишеструку дијагнозу како би се пилоидни астроцитом разликовао од нетуморских неоплазми мозга, инфламаторних патологија (микробни фокални енцефалитис, апсцес, васкуларна лезија) и постоперативних ожиљних некротичних или гранулационих абнормалности.
Максималне дијагностичке информације пружа комбинација магнетне резонанце и позитронске емисионе томографије.
Кога треба контактирати?
Третман пилоидног астроцитома
Распон терапијских мера код пилоидног астроцитома одређен је и степеном малигнитета и локализацијом патолошког фокуса. У огромној већини случајева, колико је то могуће, пожељна је хируршка интервенција. Ако се интервенција не може извршити, нагласак се ставља на хемопрепарације и радиотерапију.
Пилоидни астроцитом се код већине пацијената развија постепено, па тело често покреће механизме адаптације који „ублажавају“ симптоме. Ране фазе развоја тумора боље се коригују хемотерапијом и радиотерапијом. Међутим, пилоидни астроцитом хијазмално-селарне регије често поприма агресивно малигни карактер и може ширити регионалне метастазе око тумора и дуж путева циркулације цереброспиналне течности.
Генерално, користе се следеће главне методе лечења:
- Неурохируршка хирургија, која се састоји у делимичном или потпуном уклањању патолошког фокуса;
- Радиотерапија, која подразумева уништавање и блокирање даљег раста туморских ћелија помоћу зрачења;
- Хемотерапија, која подразумева узимање цитостатских лекова који успоравају и уништавају малигне структуре;
- Радиохируршка метода која комбинује зрачење и хируршку интервенцију.
Лечење лековима
Пацијентима са пилоидним астроцитомом је посебно индикована такозвана циљана терапија, која је циљана терапија усмерена на туморске ћелије. Лекови који се користе у овом лечењу утичу на импулсе и процесе на молекуларном нивоу, што резултира блокирањем раста, умножавања и интеракције туморских ћелија.
Ниско малигни астроцитоми имају промену у BRAF гену, који контролише протеин одговоран за раст и функцију ћелија. Такав поремећај је BRAF V600E тачкаста мутација или BRAF удвостручавање. Да би се зауставили импулси који помажу туморским ћелијама да расту, користе се одговарајући лекови.
- Вемурафениб и дабрафениб (BRAF инхибитори).
- Траметиниб и селуметиниб (инхибитори МЕК).
- Сиролимус и еверолимус (mTOR инхибитори).
Током употребе Вемурафениба, пацијент треба редовно да ради анализе крви како би се проценио ниво електролита и пратила функција јетре и бубрега. Поред тога, пацијент треба да има систематске прегледе коже и да прати промене у срчаној активности. Могући нежељени ефекти: бол у мишићима и зглобовима, општа слабост и умор, мучнина, губитак апетита, губитак косе, осип, црвенило, кондиломи. Вемурафениб се узима свакодневно у исто време. Таблете се не дробе, пије се вода. Дозирање и трајање примене се одређују индивидуално.
Сиролимус је лек који сузбија имуни систем (имуносупресив). Најчешћи нежељени ефекти су: повишен крвни притисак, поремећаји рада бубрега, грозница, анемија, мучнина, оток екстремитета, бол у стомаку и зглобовима. Најопаснији нежељени ефекат узимања Сиролимуса сматра се развојем лимфома или рака коже. Током целог лечења важно је пити доста течности и заштитити кожу од излагања ултраљубичастом зрачењу. Дозирање лека је индивидуално.
Стероидни и антиконвулзивни лекови могу се користити као симптоматски третман.
Хируршко лечење
Хируршка интервенција омогућава уклањање максималног броја туморских ћелија, па се сматра главном методом лечења пилоидног астроцитома. У раним фазама развоја неоплазме, операција је најефикаснија, иако је у неким случајевима и даље немогућа због ризика од оштећења оближњих можданих структура.
Операција не захтева никакву посебну припрему. Једини изузетак је потреба да пацијент узме флуоресцентни раствор - супстанцу која се акумулира у неоплазми, што побољшава њену визуелизацију и смањује ризик од утицаја на оближње судове и ткива.
Најчешће се током операције користи општа анестезија. Ако се пилоидни астроцитом налази близу најважнијих функционалних центара (као што су говор, вид), пацијент остаје свестан.
Две врсте операција се обично користе за лечење пилоидног астроцитома мозга:
- Ендоскопска трепанација лобање - подразумева уклањање тумора помоћу ендоскопа који се убацује кроз мале рупе. Интервенција је минимално инвазивна и траје у просеку 3 сата.
- Отворена интервенција - подразумева уклањање дела лобање након чега следи микрохируршка манипулација. Интервенција траје до 5-6 сати.
Након операције, пацијент се прима на одељење интензивне неге. Пацијент тамо остаје отприлике недељу дана. Ради процене квалитета лечења, додатно се врши компјутеризована или магнетна резонантна дијагностика. Уколико се потврди да нема компликација, пацијент се пребацује на одељење или клинику за рехабилитацију. Пун период рехабилитације траје око три месеца. Програм рехабилитације обично укључује терапијске вежбе, масажу, психолошке и логопедске консултације итд.
Превенција
Пошто научници не могу да наведу тачан узрок појаве пилоидног астроцитома, не постоји специфична превенција патологије. Све превентивне мере треба да буду усмерене на одржавање здравог начина живота, спречавање повреда главе и леђа и опште јачање тела.
Основа превенције је:
- Разноврсна исхрана здраве природне хране, са претежним уделом поврћа, воћа, зачинског биља, орашастих плодова, семенки и бобичастог воћа у исхрани;
- Потпуно искључивање алкохолних, тоничних, газираних, енергетских пића, смањење потрошње кафе на минимум;
- Стабилизација нервног система, избегавање стреса, сукоба, скандала, борба против фобија и неуроза;
- Довољан одмор, квалитетан сан ноћу како би се обновио рад мозга;
- Здрава физичка активност, свакодневне шетње на свежем ваздуху, избегавање преоптерећења - и физичког и менталног;
- Потпуно прекидање пушења и употребе дрога;
- Минимизирање штетних професионалних утицаја (негативни утицај хемикалија, пестицида, прекомерне топлоте итд.).
Прогноза
Пилоидни астроцитом нема недвосмислену прогнозу јер зависи од многих фактора и околности. Утицаји укључују:
- Старост пацијента (што раније болест почне, то је прогноза неповољнија);
- Локација туморског процеса;
- Подложност лечењу, благовременост и потпуност терапијских мера;
- Степен малигнитета.
Код I степена малигнитета исход болести може бити условно повољан, пацијент може живети око пет до десет година. Код III-IV степена малигнитета, очекивани животни век је око 1-2 године. Ако се мање малигни пилоидни астроцитом трансформише у агресивнији тумор, онда се на позадини ширења метастаза прогноза значајно погоршава.

