
Сви иЛиве садржаји су медицински прегледани или проверени како би се осигурала што већа тачност.
Имамо стриктне смјернице за набавку и само линкамо на угледне медијске странице, академске истраживачке институције и, кад год је то могуће, медицински прегледане студије. Имајте на уму да су бројеви у заградама ([1], [2], итд.) Везе које се могу кликнути на ове студије.
Ако сматрате да је било који од наших садржаја нетачан, застарио или на неки други начин упитан, одаберите га и притисните Цтрл + Ентер.
Нестенотска атеросклероза
Медицински стручњак за чланак
Последње прегледано: 29.06.2025
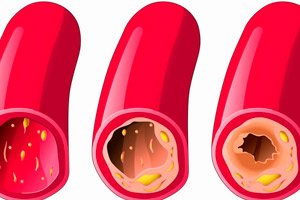
Наслаге холестерола и плак на унутрашњим зидовима крвних судова не морају у потпуности блокирати артеријски лумен, већ га само сузити, што доводи до васкуларне инсуфицијенције одређеног степена. У овој ситуацији се поставља дијагноза „нестенотичне атеросклерозе“. Ово је рана фаза добро познатих атеросклеротских промена, у којој је потпуно затварање артерије далеко, али је процес већ започео. Опасност од овог стања је у томе што је клиничка слика патологије углавном скривена, симптоми су неинтензивни. Као резултат тога, пацијенти не журе да потраже медицинску помоћ, а болест у међувремену наставља да се погоршава. [ 1 ]
Епидемиологија
Нестенотска атеросклероза је честа хронична патологија, коју карактерише лезија великих артеријских судова. Такве артерије активно транспортују кисеоник, хранљиве материје, хормоне до органа и ткива. Највећи суд који утиче на атеросклерозу је аорта.
Код нестенозирајуће атеросклерозе, унутрашњи артеријски зидови се постепено прекривају плаком или чворићима састављеним углавном од липида и калцијума. Истовремено са плаком, судови губе еластичност и артеријски лумен се сужава на мање од половине. Ако ово сужавање настави да напредује, говоримо о стенотичном (облитерирајућем) облику патологије - опасном стању у којем се циркулација крви нагло погоршава и повећава ризик од компликација.
Према статистичким подацима, постоји јасна превласт болести међу мушком популацијом. Тако, мушкарци пате од атеросклерозе 3,5 пута чешће него жене. У већини случајева, патологија погађа особе средњих и старијих година (од 40-45 година и више).
Преваленција нестенотичне атеросклерозе у свету има своје особености. На пример, болест је изузетно распрострањена међу америчком популацијом. Често је узрок смрти, па чак и претиче рак у том погледу. Али у јужним регионима, проблем је много ређи. Поређења ради, код Американаца, коронарна атеросклероза чини више од 42% свих кардиоваскуларних поремећаја, а код Италијана ова бројка ретко прелази 6%. У афричким земљама, инциденца је још ређа.
Највећи проценат људи са атеросклерозом је у Сједињеним Државама, Аустралији, Канади, Великој Британији и Финској. Најмањи проценат се очекује у Јапану, што је последица прехрамбених и животних навика.
Главни разлог за развој патологије научници називају поремећај метаболизма масти и протеина, што доводи до формирања добро познатих плакова. Подстицај за такав поремећај даје неправилна исхрана, а ситуацију погоршавају стрес, слаб имунитет, хормонски и генетски поремећаји у организму, као и трауме крвних судова. Додатни негативан допринос дају лоше навике, лоша физичка активност, дијабетес мелитус и друге ендокрине и кардиоваскуларне болести. [ 2 ]
Узроци нестенотске атеросклерозе.
Повишен холестерол је основни узрок нестенотичне атеросклерозе. Нагомилавање липида и калцијума на унутрашњем зиду артерија изазива трајни поремећај протока крви. Додатни узроци укључују следеће:
- Злоупотреба алкохола - ремети ток метаболичких процеса, оштећује нервни систем, доприноси циркулацији великих количина холестерола у крви.
- Прекомерна тежина, гојазност било ког степена - изазива изражен метаболички поремећај и болести дигестивног система, погоршава варење, отежава рад свих органа и система.
- Продужено или систематско повећање крвног притиска може бити и последица и прекурсор нестенотичне атеросклерозе. Код многих пацијената, липидни депозити се формирају као резултат хипертензије, доприносећи згрушавању крви и поремећајима циркулације.
- Стресови - ремете нервни систем, поремећују процесе снабдевања и асимилације хранљивих материја и кисеоника у ткивима, ометају уклањање токсина и холестерола из крвотока.
- Пушење - изазива вазоспазам, њихову деформацију, што генерално доводи до оштећене циркулације крви и подстиче таложење холестеролских плакова.
- Неправилна исхрана - подразумева прекомерно засићење организма животињским мастима, транс мастима, шећерима, што погоршава стање васкуларних зидова и ствара повољне услове за накупљање масних и калцијумских наслага.
- Хиподинамија - узрокује спор проток крви, због чега ткивима и органима почиње да недостаје кисеоника и хранљивих материја, а метаболички процеси се успоравају.
Фактори ризика
Главни разлог за развој нестенозирајуће атеросклерозе је неправилан метаболизам холестерола у организму. Фактори који доприносе развоју патолошког процеса су:
- Старост. Ризици од развоја нестенотичке атеросклерозе значајно се повећавају код практично свих људи старијих од 40 година.
- Мушки пол. Код мушкараца се патологија развија раније и чешће него код жена. Научници то приписују посебностима исхране, начина живота и хормонске позадине.
- Наследна предиспозиција. Многи људи су генетски предиспонирани на поремећаје метаболизма липида, кардиоваскуларне патологије, поремећаје хормонске равнотеже. Одређену улогу игра и активност имунитета.
- Штетне навике. Пушење и злоупотреба алкохола доприносе активацији развоја нестенозирајуће атеросклерозе.
- Гојазност. Вишак чак и неколико килограма знатно компликује рад тела, што доводи до кршења метаболичких процеса и повећаног оптерећења васкуларног система.
- Дијабетес мелитус. Људи који пате од дијабетеса у већини случајева добијају компликације као што су срчани удар, мождани удар, хипертензија и васкуларна атеросклероза.
- Неправилна исхрана. Нерационална, хаотична, лошег квалитета исхране штетним производима, превласт месне масне хране у исхрани је главни фактор у развоју и нестенозирајуће и стенозирајуће (облитерирајуће) атеросклерозе.
Патогенеза
Развој нестенотичне атеросклерозе обухвата све фазе и факторе који доприносе настанку патолошког процеса. Међутим, посебну улогу играју процеси атерогене липопротеинемије и повећане пропустљивости мембрана артеријског зида. Управо ови фактори доводе до накнадног оштећења васкуларног ендотела, акумулације плазма модификованих липопротеина у интималној мембрани, пролиферације у интими глатких мишићних ћелија и макрофага са даљом трансформацијом у „пенасте ћелије“, које су директно повезане са формирањем свих атеросклеротских трансформација.
Патогенетска суштина атеросклеротског процеса је следећа. У артеријској интими се појављује кашасти липидно-протеински детритус, везивно ткиво фокално расте, што постаје основа за формирање атеросклеротског слоја, сужавајући (стенозирајући, облитерирајући) васкуларни лумен. Лезија првенствено погађа мишићно-еластичне и еластичне судове, судове средњег и великог калибра. Процеси формирања нестенозирајуће атеросклерозе пролазе кроз узастопне морфогенетске фазе:
- Појава липидних мрља и пруга;
- Формирање фиброзних плакова;
- Појава улцерације плакова, хеморагија и акумулације тромботичних маса;
- Атерокалциноза.
Липидне мрље и пруге су подручја жућкасто-сивкасте боје, понекад се спајају, али се не издижу изнад површине интимне мембране. У овим мрљама су присутне масне инклузије.
Влакнасте плаке такође садрже масноћу, али се издижу изнад површине интиме. Понекад се спајају једна са другом. Чешће погађају она васкуларна подручја која су подвргнута хемодинамском утицају. Посебно су чешће погођена подручја бифуркације артерија - то јест, места са неравномерно распоређеним протоком крви.
Атероматозне промене се јављају на позадини претежног разградње липидно-протеинских комплекса и формирања детритуса који подсећа на садржај атерома. Погоршање таквих промена доводи до уништења плака, улцерације, интраплакалне хеморагије и формирања тромботичних слојева.
Атерокалциноза је завршна фаза атеросклеротских промена. Калцијумове соли се таложе у фиброзним плаковима, долази до калцификације калцијума, петрификације, деформације васкуларног зида. [ 3 ]
Симптоми нестенотске атеросклерозе.
Клиничка слика је најчешће латентна и не одговара морфолошком стадијуму болести. Тек са повећањем облитерацијом васкуларног лумена могу се јавити симптоми исхемије одговарајућег органа. Типична је претежна лезија једног или другог артеријског басена, што одређује симптоматологију нестенотичне атеросклерозе.
Коронарне лезије обично изазивају слику коронарне инсуфицијенције и, посебно, знаке коронарне болести срца. Атеросклеротске промене у церебралним артеријама манифестују се знацима пролазне церебралне исхемије или можданих удара. Када су захваћени судови екстремитета, јавља се интермитентна клаудикација, сува гангрена. Захваћеност мезентеричних артерија у процес повлачи за собом исхемију и инфаркт црева (тзв. мезентерична тромбоза). Ако су захваћене бубрежне артерије, може се развити Голдблатов синдром. [ 4 ]
Први знаци нестенотичне атеросклерозе
Почетне манифестације су неспецифичне и зависе од специфичности погођеног суда.
Када су погођене брахицефалне артерије, различите структуре мозга пате од нутритивног дефицита. Пацијенти се жале на слабост, вртоглавицу при наглом окретању главе или промени положаја тела и „гушчју косу“ пред очима.
Код неких пацијената, први знаци нестенотичне атеросклерозе су тинитус у ушима или глави, пролазна утрнулост екстремитета. Често се међу првим тегобама јавља главобоља, коју је тешко контролисати конвенционалним лековима против болова. Поред тога, пацијенти постају расејани, концентрација пати, јавља се несаница, повећан умор.
Рано откривање патолошких симптома и контактирање лекара је важан корак у спречавању развоја стенозирајуће атеросклерозе, која узрокује артеријске блокаде и друге повезане компликације.
Нестенотска атеросклероза брахиоцефаличних артерија
Хранљиве материје се до мозга допремају преко главних крвних судова, посебно каротидне артерије и брахиоцефаличног трунка, који чине затворени Вилисов круг. Код нестенотичне атеросклерозе, крвни судови који снабдевају крвљу нису потпуно блокирани, али су све брахиоцефаличне артерије сужене, што доводи до неправилне расподеле крви и смањења њеног укупног протока.
Међу највероватнијим симптомима:
- Тинитус у ушима и глави;
- Вртоглавица слична нападима;
- Пролазно затамњење очију, појава мушица испред очију;
- Повремени осећаји утрнулости у горњим екстремитетима.
Нестенотска атеросклероза екстракранијалних делова брахиоцефаличних артерија је израженија:
- Постоје чести и прилично јаки болови у глави;
- Концентрација пажње је поремећена, говор и памћење су погођени, а понекад се примећују и промене личности.
Ако обратите пажњу на сопствено здравље, нестенотска атеросклероза главних артерија главе може се посумњати у раним фазама развоја и тиме спречити развој тешких компликација. Главни судови главе су важне крвне артерије које обезбеђују проток крви у структурама мозга. Нестенотска атеросклероза церебралних артерија представља ризик од могуће смрти неурона, развоја можданих удара, погоршања можданих функција.
Несклерозирајућа атеросклероза артерија доњих екстремитета
Лезије артерија доњих екстремитета су нешто ређе него брахиоцефалних артерија. Ова патологија такође има своју клиничку слику. Посебно, пацијенти у многим случајевима износе следеће жалбе:
- Бол сличан контрактури са храмањем;
- Оштри грчеви у доњим екстремитетима;
- Бол приликом ходања;
- Хладне ноге;
- Слабост пулса на задњој страни стопала.
Симптоми се појављују и нестају у зависности од физичке активности пацијента. Са повећањем физичке активности, слика се погоршава, а симптоми који су раније нестали се враћају.
Нестенотска атеросклероза каротидних артерија
Атеросклеротске лезије каротидних артерија сужавају велике крвне судове у врату, назване каротидне артерије. Ови судови се гранају од аорте, а затим се протежу дуж врата и у лобањску дупљу, транспортујући крв до мозга.
Знаци овог поремећаја могу укључивати:
- Пролазни осећаји утрнулости или слабости у лицу или горњим екстремитетима, чешће једнострани;
- Оштећене говорне способности;
- Оштећење вида;
- Честа вртоглавица, проблеми са равнотежом;
- Бол у глави (изненадан, јак, неразумљив).
Могуће су флуктуације крвног притиска.
Нестенотска аортна атеросклероза
Код нестенотичне атеросклерозе, аорта је захваћена целом дужином или делимично, на пример, у грудном или абдоминалном делу. Симптоматологију карактеришу одговарајуће манифестације:
- Болне и друге непријатне сензације у пределу стомака или груди;
- Са повећањем систолног крвног притиска;
- Аускултаторно - шум у једном или другом делу аорте.
Друге могуће манифестације укључују кашаљ, промуклост гласа, главобољу, диспепсију итд., у зависности од захваћеног сегмента аорте.
На пример, нестенотска атеросклероза абдоминалне аорте се најчешће манифестује:
- Акутни бол у стомаку, који се повећава након јела или вежбања;
- Поремећаји варења, поремећаји гастроинтестиналног тракта;
- Мучнина, горушица;
- Пулсирајући осећај у пределу пупка;
- Отицање лица и/или екстремитета.
Код торакалних лезија примећују се некоронарни болови у грудима, вртоглавица и несвестица, парестезије горњих екстремитета.
Дифузна нестенотска атеросклероза
Термин „дифузни“ значи „мешовити, расејани“. То значи да су код овог облика болести истовремено погођене различите артерије које воде до срца, мозга, удова итд. Дифузна нестенотска атеросклероза може изазвати развој претећих компликација, као што су срчана инсуфицијенција, срчани и мождани удар, патологије јетре, бубрега и плућа.
Пацијенти имају склерозу мултифокалних периферних крвних судова, јављају се трофични улкуси. Међу главним симптомима:
- Главобоље;
- Тинитус;
- Проблеми са равнотежом;
- Осећај слабости и умора;
- Оштећење памћења, мождани удари и парализа;
- Бол у срцу или стомаку;
- Тешкоће са дисањем;
- Мучнина, дигестивне тегобе;
- Тахикардија, кратак дах;
- Флуктуације крвног притиска;
- Смањене перформансе.
Дифузна нестенозирајућа атеросклероза је хронична болест која доводи до дефицита снабдевања крвљу унутрашњих органа: захтева хитну медицинску консултацију.
Компликације и посљедице
Главна компликација нестенозирајуће атеросклерозе је њен прелазак у стенозирајући облик, код којег латентни ток постаје клинички очигледан. Накнадно могуће погоршање се условно дели на исхемијско, тромботично и склеротично.
- Исхемијске компликације се манифестују симптомима исхемијске болести срца, укључујући појаву напада ангине, развој церебралне исхемије, оштећену циркулацију крви у пределу бубрежних, феморалних и мезентеричних артерија. Срчана инсуфицијенција се постепено повећава, појављују се неповратне промене у миокарду.
- Тромботичке компликације укључују акутну циркулаторну инсуфицијенцију, развој тромбозе, тромбоемболију, изненадне мождане ударе или срчане ударе.
- Склеротичне компликације настају због замене паренхима ожиљним ткивом, повезане су са развојем хепатичне, бубрежне инсуфицијенције и дисфункције мозга.
Дијагностика нестенотске атеросклерозе.
Да би се успоставила тачна дијагноза нестенозирајуће атеросклерозе и утврдила локализација погођених судова, потребно је консултовати неколико специјалиста одједном: кардиолога, пулмолога, гастроентеролога, ангиохирурга. На основу прикупљене историје живота и болести, специјалиста може посумњати на један или други проблем у телу пацијента.
Обавезно је спровести спољашњи преглед пацијента, извршити неке функционалне тестове. Затим се пацијент упућује на додатне лабораторијске и инструменталне дијагностичке процедуре.
Најважнији лабораторијски тестови:
- Индикатор ХЦ (укупни холестерол, са нормалним распоном од 3,1 до 5,2 ммол/литар).
- ХДЛ (липопротеини високе густине, са нормалном вредности од 1,42 код жена и 1,58 код мушкараца).
- ЛДЛ (липопротеини ниске густине, са нормом од 3,9 ммол/литар или мање).
- Очитавање триглицерида (ТГ, са нормалним распоном од 0,14 до 1,82 мол/литар).
- Индекс атерогености (показује однос липопротеина високе густине и липопротеина ниске густине, норма је до 3).
Да би се потврдила дијагноза нестенозирајуће атеросклерозе, прописана је инструментална дијагностика:
- Електрокардиографија са оптерећењем и у мировању;
- Васкуларни доплер;
- Дневно праћење очитавања крвног притиска;
- Ангиографија, коронарна ангиографија;
- Реоенцефалографија, реовазографија;
- Ултразвук срца, каротидних артерија итд.
Одмах након спровођења и процене дијагностичких резултата, лекар поставља коначну дијагнозу и прописује одговарајући третман. [ 5 ]
Ехографски знаци нестенотичне атеросклерозе
Један од најчешћих налаза који се откривају током ултразвука крвних судова срца, врата, екстремитета јесте нестенотичка или стенотичка (облитерујућа) атеросклероза. Код већине људи старијих од 40 година, почетни знаци атеросклеротских промена су већ присутни, али уз правилан приступ може се спречити или значајно успорити даље погоршање патолошког процеса. За разлику од тешких облика болести, код нестенозирајуће атеросклерозе, лумен је блокиран за мање од 50%, што незнатно погоршава проток крви, али га не блокира у потпуности.
Класификација стеноза на ултразвуку је обично следећа:
- Ехогеност, структура ултразвука: ехонегативна, хипоехогена, мезоехогена, ехогено-мешовита.
- Хомогеност ултразвучне структуре: хомогена или хетерогена.
- Облик: локални, издужени, ексцентрични, кружни, подкопани, заштитни.
- Тип површине: глатка, неправилна, са улцерацијом, са елементима распада, мешовитог типа, са интрабазалним крварењем, са или без деструктивних промена атеромског поклопца.
Поред тога, проучавају се степен и локализација акумулације плака, његова величина, промене угла савијања артерије, карактеристике улцерације (ако постоји), присуство калцификација и других лезија.
Диференцијална дијагноза
Нестенотска атеросклероза каротидних и церебралних артерија се разликује од таквих патологија:
- Структурни интракранијални поремећаји (туморски процеси, субдурални хематом, артериовенске малформације);
- Метаболичка енцефалопатија (недостатак натријума или калцијума у крви, хипогликемија, некетогена хипергликемија, интоксикација алкохолом или дрогом, хепатична енцефалопатија итд.);
- Трауматска повреда мозга;
- Апсцеси мозга или енцефалитис;
- МС;
- Болест периферних нерава;
- Хипертензивна енцефалопатија, итд.
Атеросклероза торакалне аорте се диференцира:
- Од неспецифичног аортоартеритиса, аортитиса (сифилитичког, инфективног, туберкулозног, реуматског итд.);
- Од коарктације аорте, аортних лезија код Марфановог синдрома;
- Од каротидне стриктуре.
Нестенотска атеросклероза абдоминалне аорте и мезентеричних артерија се разликује са таквим болестима:
- Холециститис, панкреатитис;
- Болест бубрежних камена;
- Болест жучних каменаца;
- Чир на желуцу.
Атеросклеротске лезије бубрежних артерија треба разликовати од облитеративног тромбангиитиса (Бигерова болест). [ 6 ]
Која је разлика између стенозирајуће атеросклерозе и нестенозирајуће атеросклерозе?
Нестенотска атеросклероза је праћена таложењем липидних плакова углавном дуж крвних судова, што не изазива оштро и значајно смањење крвног канала (мање од ½ лумена је блокирано). Снабдевање крвљу је оштећено, али не критично, не долази до потпуне оклузије.
Код стенотичке патологије, плакови се повећавају преко васкуларног лумена, покривајући више од половине расположивог простора. Ризици потпуне блокаде протока крви у овом случају значајно се повећавају. Овај процес много брже доводи до тешких компликација - посебно, до тромбозе, исхемије и некрозе ткива снабдевеног органа.
Може се разумети да је нестенотски тип патологије мање опасан од стенотичког. Међутим, подмуклост болести лежи у чињеници да без благовремене и компетентне медицинске помоћи, први тип постепено прелази у други тип, који поново постаје потенцијално опасан по живот пацијента.
Кога треба контактирати?
Третман нестенотске атеросклерозе.
У одсуству клиничких манифестација, пацијентима са нестенотском атеросклерозом, умереним ризиком (мање од 5% на SCORE скали), са вредностима укупног холестерола већим од 5 mmol по литру, препоручује се интервенција у начину живота, укључујући:
- Престанак пушења и пијења алкохолних пића;
- Прелазак на дијету;
- Оптимизација физичке активности.
Како се ниво укупног холестерола стабилизује на 5 ммол по литру, а ЛДЛ мањи од 3 ммол по литру, редовни контролни прегледи се заказују сваке 2 године.
Ако пацијентови ризици прелазе 5% на SCORE скали, а укупни холестерол прелази 5 mmol по литру, онда лечење почиње променама начина живота и исхране, са контролним прегледом након три месеца. Даљи контролни прегледи се спроводе годишње. Ако се ситуација не нормализује, онда се додатно прописује терапија лековима.
Ако пацијенти већ имају неке симптоме и тегобе повезане са нестенотском атеросклерозом, обавезно је прописати и промене начина живота и лечење лековима.
Могу се користити четири категорије хиполипидемијских средстава. То су секвестранти жучних киселина (Холестирамин, Колестипол), статини (Симвастатин, Росувастатин), фибрати (Клофибрат, Фенофибрат) и никотинска киселина. Ови лекови стабилизују атеросклеротску плочу, побољшавају стање унутрашње површине крвних судова, блокирају развој патолошког процеса и утичу на квалитет метаболизма липида. Избор лека увек врши лекар појединачно. Најчешће се прописују статини - лекови који успешно спречавају већину кардиоваскуларних компликација. Доза се бира посебно за сваког пацијента, лек се узима свакодневно увече. Поред тога, могуће је користити и друге лекове - на пример, есенцијалне фосфолипиде, антикоагулансе (Варфарин), ангиопротекторе (Детралекс, Троксевазин), неуропротекторе (Пирацетам).
Хируршко лечење код нестенозирајуће атеросклерозе се практично не користи, јер је претња од потпуног прекида протока крви кроз захваћену артерију минимална. Операција за обнављање проходности крвних судова је прикладнија код стенотичке (облитеративне) патологије.
Статини
Статини су у стању да значајно смање ЛДЛ-Ц сузбијањем производње холестерола, повећањем активности ЛДЛ-рецептора и уклањањем липопротеина ниске густине из циркулације. Захваљујући статинима, стање атеросклеротског плака се стабилизује:
- Липидно језгро се смањује у запремини;
- Плак постаје све јачи;
- Пролиферација глатких мишићних ћелија се смањује, број формираних пенастих ћелија се смањује;
- Спречава инфламаторни одговор;
- Смањује агрегацију тромбоцита и ризик од тромбозе (и зидне и интраплачне);
- Ендотелна функција се побољшава, смањујући вероватноћу спазма.
Могуће је прописати статине прве и друге генерације. Прва генерација обухвата природне лекове: Ловастатин, Мевастатин, Симвастатин, Правастатин. Другу генерацију представљају синтетички агенси: Флувастатин, Розувастатин, Аторвастатин.
Ловастатин и Правастатин се сматрају најефикаснијим за примарну превенцију, а Симвастатин и Правастатин за секундарну превенцију. У случају знакова исхемије, препоручује се Аторвастатин.
Могући нежељени ефекти статина укључују:
- Надимање стомака, дијареја, затвор, мучнина, бол у стомаку;
- Главобоља, вртоглавица;
- Трзање мишића, бол у мишићима;
- Погоршање стања јетре;
- Умор, поремећаји спавања, свраб коже.
Такви знаци се јављају ретко (око 1,5% случајева) и нестају након прилагођавања дозе или повлачења лека.
Контраиндикације за прописивање статина:
- Изражена дисфункција јетре, у почетку високи ензими јетре;
- Периоди трудноће и лактације;
- Алергије на лекове.
Употреба инхибитора ХМГ-КоА редуктазе се прекида ако пацијент развије тешко стање, укључујући акутну заразну болест, напад артеријске хипотензије, трауму, изражене метаболичке, електролитске или ендокрине поремећаје, као и у случају потребе за хируршком интервенцијом.
Дијета
Принципи исхране укључују следеће промене:
- Смањење удела хране која садржи холестерол (укупан дневни унос холестерола храном не би требало да прелази 300 мг).
- Корекција укупне калоријске вредности исхране (оптимална енергетска вредност дневно је око 1,8-2 хиљаде калорија).
- Минимизирајте удео масти на 25-30% укупне енергетске вредности (потпуно избегавање масти се не препоручује, пожељно је животињске масти заменити биљним мастима).
- Повећан унос полинезасићених и мононезасићених масних киселина на позадини смањеног уноса засићених масних киселина до 8% укупне енергетске вредности исхране.
- Оштро ограничење или потпуно одбијање једноставних лако сварљивих угљених хидрата (шећер, џемови, бомбоне итд.). Генерално, удео угљених хидрата у исхрани треба да буде око 55%, али га треба представљати не лако сварљиви шећери, већ воће, бобичасто воће, житарице, поврће.
Мало људи зна, али алкохолна пића (посебно пиво и вино) значајно утичу на повећање нивоа липопротеина високе густине. Стога је боље потпуно одустати од алкохола.
Строго ограничено или потпуно елиминисано из исхране:
- Масно месо, црвено месо;
- Маст;
- Изнутрице (плућа, бубрези, јетра, итд.);
- Путер, маргарин;
- Павлака, павлака, пуномасно млеко;
- Шећер.
Ако пацијент има прекомерну тежину, саветује му се да предузме мере за смањење ове тежине, а затим да одржи нормалну тежину током дужег временског периода. Оптимално је смањити тежину за приближно 10% током периода од шест месеци.
Превенција
Поред корекције исхране и искључивања или минимизирања производа који садрже холестерол (видети горе) како би се спречио развој нестенозирајуће атеросклерозе, важно је елиминисати неповољне психоемоционалне утицаје, избегавати депресивна и стресна стања, благовремено решавати проблематична кућна и радна питања.
Важно је одржавати нормалну физичку активност:
- Шетајте најмање пола сата сваког дана или сваког другог дана;
- Ако је могуће, бавите се гимнастиком, пливањем, вожњом бицикла или брзим ходањем 45 минута 5-7 дана у недељи;
- Навикните се да ходате уместо да користите јавни превоз, да се пењете степеницама уместо да се возите лифтом или покретним степеницама.
Потребно је контролисати своје навике, престати пушити, не прејести се, дати предност квалитетној и здравој храни, избегавати алкохол, контролисати мерење крвног притиска.
За особе са високим ризиком од развоја нестенотичке атеросклерозе, хиполипидемијски лекови се прописују истовремено са променама начина живота и исхране, без обзира на вредности липопротеина ниске густине. Поред тога, таквим пацијентима се обавезно прописује антиагрегантна терапија:
- Ацетилсалицилна киселина у количини од 75-325 мг дневно;
- Ако је горе наведени лек контраиндикован, онда се користи Клопидогрел у количини од 75 мг дневно или Варфарин.
Пацијенти са дијабетесом треба да контролишу ниво шећера у крви, редовно се прегледају и следе препоруке лекара.
Прогноза
Прогноза за особу са нестенотском атеросклерозом не може се назвати недвосмисленом. Ако пацијент пажљиво прати све медицинске препоруке (придржава се дијете, одбија лоше навике, пажљиво узима прописане лекове), онда можемо говорити о релативно повољној прогнози: процес повећања атеросклеротских плакова може се значајно успорити. Код пацијената који не поштују препоруке лекара, слика није тако оптимистична, јер и даље имају висок ризик од можданог удара или инфаркта миокарда.
Шта треба учинити да се спречи трансформација нестенотичне атеросклерозе у облитеративну атеросклерозу са развојем компликација опасних по живот? При појави првих сумњивих симптома, неопходно је консултовати кардиолога, а у присуству фактора ризика, важно је годишње посећивати лекара ради превентивног прегледа. Не губите време на коришћење недоказаних метода, наводно способних да „растворе“ холестеролске плакове. Доказано је да до данас ниједно средство не може то да уради: у међувремену, лекови и дијета могу успорити раст слојева и спречити даље погоршање патолошког процеса.

