
Сви иЛиве садржаји су медицински прегледани или проверени како би се осигурала што већа тачност.
Имамо стриктне смјернице за набавку и само линкамо на угледне медијске странице, академске истраживачке институције и, кад год је то могуће, медицински прегледане студије. Имајте на уму да су бројеви у заградама ([1], [2], итд.) Везе које се могу кликнути на ове студије.
Ако сматрате да је било који од наших садржаја нетачан, застарио или на неки други начин упитан, одаберите га и притисните Цтрл + Ентер.
Наследни неполипозни колоректални карцином: узроци, симптоми, дијагноза, лечење
Медицински стручњак за чланак
Последње прегледано: 07.07.2025
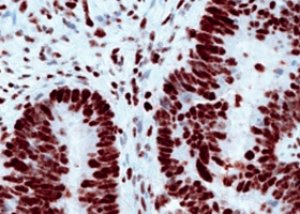
Наследни неполипозни колоректални карцином (НПКК) је аутозомно доминантно обољење које чини 3-5% случајева колоректалног карцинома. Симптоми, почетна дијагноза и лечење су слични другим облицима колоректалног карцинома. Сумња на НПКК се поставља на основу анамнезе и захтева потврду генетским тестирањем. Пацијентима је такође потребно праћење због других малигнитета, посебно рака ендометријума и јајника.
Пацијенти са једном од неколико познатих мутација имају 70-80% доживотног ризика од развоја колоректалног карцинома. У поређењу са спорадичним облицима рака дебелог црева, HNSCC се јавља у млађем добу (просечно 40 година) и лезија је вероватније проксимална од слезинске флексуре. Претходна болест дебелог црева се обично састоји од солитарног аденома дебелог црева, за разлику од вишеструких аденома који се виђају код пацијената са фамилијарном аденоматозном полипозом (ФАП), још једним наследним обликом колоректалног карцинома.
Међутим, слично као код ФАП-а, могу се видети бројне екстраинтестиналне манифестације. Бенигне лезије укључују мрље попут млека, лојне цисте и кератоакантоме. Главни повезани малигнитети су тумори ендометријума и јајника (ризик од 39% и 9%, респективно, у доби од 70 година). Пацијенти такође имају повећан ризик од рака уретера, бубрежне карлице, желуца, жучних путева и танког црева.
Симптоми наследног неполипозног колоректалног карцинома
Симптоми и знаци су слични другим облицима колоректалног карцинома. Исто важи и за дијагнозу и главне правце лечења самог тумора. Специфичност дијагнозе ХНЦРЦ-а потврђује се генетским тестирањем. Међутим, прилично је тешко прихватити резултат теста, јер (за разлику од ФАП-а) не постоје типичне клиничке манифестације. Стога, сумња на ХНЦРЦ захтева детаљно проучавање породичне историје, која се поклапа са ФАП-ом, а коју треба прикупити од свих младих пацијената.
Према Амстердамским II критеријумима за HNCCC, сва три следећа елемента историје морају бити присутна: (1) три или више рођака са FAP или малигнитетом повезаним са HNCCC, (2) колоректални карцином који се јавља у најмање две генерације и (3) најмање један случај FAP пре 50. године живота.
Дијагноза наследног неполипозног колоректалног карцинома
Пацијентима који испуњавају ове критеријуме треба прегледати туморско ткиво на промене ДНК које се називају микросателитске варијације (МСИ). Уколико се открије значајна МСИ, индиковано је генетско тестирање на специфичне HNCGC мутације. Други аутори користе додатне критеријуме (нпр. Бетезда критеријуме) за покретање МСИ тестирања. Ако се МСИ тестирање не изврши у датој установи, пацијента треба упутити у специјализовани центар.
Пацијентима са потврђеним HNSCC потребан је даљи скрининг на друге малигне болести. Препоручује се годишња ендометријална аспирација и трансвагинални ултразвук за откривање рака ендометријума. За рак јајника, испитивања укључују годишњи трансвагинални ултразвук и нивое серумског CA 125. Профилактичка хистеректомија и оофоректомија су такође третман избора. Анализа урина се користи за скрининг тумора бубрега.
Рођаци првог степена пацијената са HNSCC треба да имају колоноскопију сваке 1 до 2 године почевши од 20. године и годишње након 40. године. Женски рођаци првог степена треба да се годишње прегледају на рак ендометријума и рак јајника. Удаљенији рођаци треба да ураде генетско тестирање; ако су резултати теста негативни, требало би да имају колоноскопију слично као и пацијенти са просечним ризиком.
Шта треба испитати?
Како испитивати?


 [
[