
Сви иЛиве садржаји су медицински прегледани или проверени како би се осигурала што већа тачност.
Имамо стриктне смјернице за набавку и само линкамо на угледне медијске странице, академске истраживачке институције и, кад год је то могуће, медицински прегледане студије. Имајте на уму да су бројеви у заградама ([1], [2], итд.) Везе које се могу кликнути на ове студије.
Ако сматрате да је било који од наших садржаја нетачан, застарио или на неки други начин упитан, одаберите га и притисните Цтрл + Ентер.
Ектопична трудноћа
Медицински стручњак за чланак
Последње прегледано: 04.07.2025
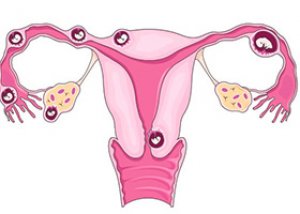
У нормалној трудноћи, оплођена јајна ћелија путује низ јајовод према материци, где се причвршћује за зид и почиње да расте. Али у стању које се назива ванматерична трудноћа, оплођена јајна ћелија не стиже до материце, већ почиње да расте негде другде, често у јајоводу. Због тога се често назива тубална ванматерична трудноћа.
У ретким случајевима, јајна ћелија се причвршћује за јајник, трбушне мишиће или цервикални канал. Немогуће је спасити фетус у таквој трудноћи. Ако јајна ћелија почне да расте у јајоводу, јајовод може бити оштећен или пукнут, што може довести до јаког крварења, које може бити чак и фатално. Ако вам је дијагностикована ванматерична трудноћа, она мора бити одмах прекинута пре него што се развију компликације.
Епидемиологија
Учесталост ванматеричне трудноће у Сједињеним Државама се учетворостручила и сада износи 20 на 1.000 трудноћа.
Ванматерична трудноћа чини 10% смртних случајева повезаних са трудноћом код жена у Сједињеним Државама. Већина смртних случајева је последица крварења и потенцијално се могу спречити.
Током последње деценије, јасан је тренд повећања учесталости ванматеричне трудноће. Ова чињеница се може објаснити на два начина. С једне стране, преваленција инфламаторних процеса у унутрашњим гениталним органима стално расте; повећава се број хируршких интервенција на јајоводима, које се спроводе ради регулисања рађања; расте број жена које користе интраутерине и хормонске методе контрацепције; индуктори овулације се све више уводе у праксу лечења неплодности. С друге стране, дијагностичке могућности су се побољшале последњих година, омогућавајући откривање нетакнуте, па чак и регресирајуће ванматеричне трудноће.
Тренутно се ванматерична трудноћа јавља у 0,8 до 2,4 случаја на 100 жена које су родиле. У 4-10% случајева се понавља.
Узроци ванматерична трудноћа
Ванматерична трудноћа се често јавља као резултат оштећења јајовода. Оплођена јајна ћелија не може да доспе до материце и стога је приморана да се причврсти за зид јајовода.
Провокатори ванматеричне трудноће:
- Пушење (што више пушите, већи је ризик од ванматеричне трудноће).
- Карлична инфламаторна болест (настала услед хламидије или гонореје) која узрокује стварање ожиљног ткива у јајоводима.
- Ендометриоза, која узрокује стварање ожиљног ткива у јајоводима.
- Излагање синтетичком естрогену (диетилстилбестролу) пре рођења.
- Претходна ванматерична трудноћа у јајоводима.
Одређене медицинске интервенције могу повећати ризик од ванматеричне трудноће:
- Операције на јајоводима у карличном подручју (лигација јајовода) или за уклањање ожиљног ткива.
- Лечење неплодности.
Ванматерична трудноћа је повезана са узимањем лекова за овулацију већег броја јајних ћелија. Научници још увек не знају да ли је ванматерична трудноћа узрокована хормонима или оштећењем јајовода.
Ако сте трудни и забринути сте због ванматеричне трудноће, требало би да се темељно прегледате. Лекари се не слажу увек око фактора ризика за ванматеричну трудноћу, али једно је јасно - ризик се повећава након историје ванматеричне трудноће, операције на јајоводима или трудноће са спиралом.
Патогенеза
Имплантација оплођене јајне ћелије ван материчне дупље може се десити због поремећаја транспортне функције јајовода, као и због промене својстава саме оплођене јајне ћелије. Могуће су комбинације оба узрочна фактора у развоју ванматеричне трудноће.
Оплодња јајне ћелије сперматозоидом под нормалним условима се одвија у фимбријалном делу ампуле јајовода. Због перисталтичких, клатних и турбулентних покрета јајовода, као и због треперења цилијарног епитела ендосалпинкса, фрагментирана оплођена јајна ћелија стиже до материчне дупље за 3-4 дана, где бластоциста може остати у слободном стању 2-4 дана. Затим, изгубивши сјајну љуску, бластоциста се увлачи у ендометријум. Тако до имплантације долази 20-21. дана четворонедељног менструалног циклуса. Поремећај транспортне функције јајовода или убрзани развој бластоцисте може довести до имплантације оплођене јајне ћелије проксимално од материчне дупље.
Пракса показује да је дисфункција јајовода најчешће повезана са инфламаторним процесима било које етиологије. Преовлађујућу улогу игра неспецифична инфекција, чије ширење олакшавају абортуси, интраутерина контрацепција, интраутерине дијагностичке интервенције, компликован ток порођаја и постпорођајни период, и апендицитис. Последњих година откривена је висока учесталост хламидијске инфекције код жена оперисаних због ванматеричне трудноће. Уз инфламаторну природу поремећаја структуре и функције јајовода, изузетно је важна и улога ендометриозе.
Значај хируршких интервенција на јајоводима у структури узрочних фактора који доводе до настанка ванматеричне трудноће стално расте. Чак ни увођење микрохирургије не елиминише такву опасност.
Контрактилна активност цеви је уско повезана са природом хормонског статуса тела. Неповољна хормонска позадина код жена може бити узрокована кршењем регулације менструалног циклуса било које природе, старости, као и употребом егзогених хормонских лекова који доприносе кршењу или индукцији овулације.
Неадекватност развоја бластоцисте до места физиолошке имплантације повезана је са прекомерном биолошком активношћу саме јајне ћелије, што доводи до убрзаног формирања трофобласта и могуће нидације, која не доспева до материчне дупље. Готово је немогуће утврдити разлог за тако брз развој бластоцисте.
У неким случајевима, поремећај транспорта оплођене јајне ћелије може се објаснити особеностима њеног пута, на пример, спољашња миграција јајне ћелије након хируршке интервенције на додацима: јајна ћелија из јединог јајника кроз трбушну дупљу улази у једину цев на супротној страни. Описани су случајеви трансперитонеалне миграције сперматозоида код неких малформација унутрашњих гениталних органа.
Последњих година било је извештаја о могућности тубалне трудноће након вантелесне оплодње и преноса бластоцисте у материцу.
Јајовод, јајник, трбушна дупља, па чак и рудиментарни рог материце немају снажну, специфично развијену слузокожу и субмукозну мембрану, карактеристичну за физиолошку трудноћу. Прогресивна ванматерична трудноћа растеже фетални суд, а хорионске ресице уништавају основно ткиво, укључујући крвне судове. У зависности од локације трудноће, овај процес може да се одвија брже или спорије, праћен већим или мањим крварењем.
Ако се оплођена јајна ћелија развије у истмичком делу јајовода, где је висина набора слузокоже мала, долази до такозваног базотропног (главног) раста хорионских ресица, које брзо уништавају мукозне, мишићне и серозне слојеве јајовода, а након 4-6 недеља то доводи до перфорације зида са уништењем крвних судова, снажно развијених у вези са трудноћом. Прекид трудноће се јавља по типу спољашње руптуре феталног суда, односно руптуре трудног јајовода, што је праћено масивним крварењем у трбушну дупљу. Исти механизам се користи за прекид трудноће локализоване у интерстицијалном делу јајовода. Међутим, због значајног мишићног слоја који окружује овај део јајовода, трајање трудноће може бити дуже (до 10-12 недеља или више). Губитак крви због изузетно развијеног снабдевања крвљу овог подручја током руптуре феталног суда је обично масиван.
Интегритет мезентеричне ивице цеви је изузетно ретко повређен. У овом случају, оплођена јајна ћелија и крв која излази завршавају између листова широког лигамента. Описани су казуистички случајеви где оплођена јајна ћелија није умрла, већ је наставила да се развија интерлигаментно до значајног времена.
У случају ампуларне локализације тубалне трудноће, могућа је имплантација оплођене јајне ћелије у набор ендосалпинкса (колумнарни или акротропни припој). У овом случају, раст хорионских ресица може бити усмерен ка лумену јајовода, што је 4-8 недеља након нидације праћено повредом унутрашње капсуле феталног суда, а то, заузврат, доводи до благог или умереног крварења. Антиперисталтички покрети јајовода могу постепено избацити одвојену оплођену јајну ћелију у трбушну дупљу: долази до тубалног побачаја. Када се фимбријални део јајовода затвори, крв која се улива у лумен јајовода доводи до формирања хематосалпинкса. Када је лумен ампуле отворен, крв која истиче из јајовода и коагулира у пределу његовог левка може формирати перитубуларни хематом. Поновљена, обилнија крварења доводе до накупљања крви у ректоутериној кесици и формирања такозваног ретроутериног хематома, одвојеног од трбушне дупље фиброзном капсулом спојеном са цревним петљама и оментумом.
У изузетно ретким случајевима, оплођена јајна ћелија избачена из јајовода не угине, већ се причвршћује за паријетални или висцерални перитонеум трбушних органа (најчешће за перитонеум ректу-утерине кесице). Развија се секундарна абдоминална трудноћа, која може постојати различито време, све до трајања трудноће у термину. Још ређе, оплођена јајна ћелија може се примарно имплантирати у трбушну дупљу.
Оваријална трудноћа ретко траје дуго. Обично долази до спољашње руптуре феталног суда, праћене значајним крварењем. Ако се трудноћа развије на површини јајника, такав исход се јавља рано. У случају интрафоликуларне локализације, прекид се јавља касније.
Цервикална трудноћа је редак, али потенцијално тежак облик ванматеричне трудноће због високог ризика од крварења. Цервикална трудноћа се обично лечи метотрексатом.
Симптоми ванматерична трудноћа
Током првих неколико недеља, ванматерична трудноћа изазива исте симптоме као и нормална трудноћа: недостатак менструације, умор, мучнина и осетљивост дојки.
Главни знаци ванматеричне трудноће:
- Бол у карличном или абдоминалном пределу, који може бити акутан и једнострани, али се временом може проширити на целу трбушну дупљу. Бол се појачава покретом или напрезањем.
- Вагинално крварење.
Ако мислите да сте трудни и приметите било који од горе наведених симптома, одмах потражите медицинску помоћ.
Прве недеље ванматеричне трудноће се не разликују од нормалне трудноће. Током овог периода примећује се следеће:
- Одсуство менструалног циклуса.
- Бол у грудима.
- Умор.
- Мучнина.
- Често мокрење.
Али ако се ванматерична трудноћа настави, јављају се и други симптоми, укључујући:
- Бол у карличним органима или трбушној дупљи (обично до 6-8 недеља након завршетка менструалног циклуса). Бол се појачава покретом или напрезањем, може бити акутан, једнострани и на крају се шири на целу трбушну дупљу.
- Умерено до јако вагинално крварење.
- Бол током сексуалног односа или физичког прегледа од стране лекара.
- Бол у пределу рамена због крварења у абдоминалну област услед иритације дијафрагме.
Симптоми ране ванматеричне трудноће и побачаја су често исти.
Типично, на почетку трудноће, оплођена јајна ћелија путује низ јајовод према материци, где се причвршћује за зид и почиње да се развија. Али у 2% дијагностикованих трудноћа, оплођена јајна ћелија се заглављује ван материце, што доводи до ванматеричне трудноће.
Код ванматеричне трудноће, фетус се не може дуго развијати, већ достиже такву величину да доводи до руптуре јајовода и крварења, што може бити фатално за мајку. Жена која има симптоме ванматеричне трудноће захтева хитну медицинску помоћ. У већини случајева ванматеричне трудноће, оплођена јајна ћелија се причвршћује за јајовод. У ретким случајевима:
- Јајна ћелија се причвршћује и почиње да расте у јајнику, у цервикалном каналу или у трбушној дупљи (искључујући репродуктивне органе).
- Једна или више јајних ћелија се развијају у материци, док друга јајна ћелија (или неколико) расте у јајоводу, цервикалном каналу или трбушној дупљи.
- У веома ретким случајевима, јајна ћелија почиње да се развија у трбушној дупљи након што је материца уклоњена (хистеректомија).
Када потражити медицинску помоћ?
Ако очекујете бебу, пажљиво пратите симптоме који могу указивати на ванматеричну трудноћу, посебно ако сте предиспонирани на то.
За вагинално крварење и акутни бол у стомаку (пре или после дијагнозе трудноће или током лечења ванматеричне трудноће):
- позовите хитну помоћ;
- иди у кревет и одмори се;
- Не правите нагле покрете док лекар не процени ваше здравствено стање.
Ако осетите упорни благи бол у стомаку, обратите се свом лекару.
 [ 19 ]
[ 19 ]
Посматрање
Посматрати значи мало сачекати и видети да ли се стање побољшава. Али у случају ванматеричне трудноће, због ризика од смртног исхода, не можете остати код куће и чекати чудо. Одмах позовите хитну помоћ на прве знаке ванматеричне трудноће.
Специјалисти за контакт
- гинеколог
- породични лекар
- лекар хитне помоћи
Ако се дијагностикује ванматерична трудноћа, лечење спроводи гинеколог.
Обрасци
По локализацији |
Са током |
| јајовода (ампуларна, истмичка, интерстицијална); јајникова; абдоминална; цервико-истмичка | прогресивни; тубални побачај; пукнуће јајовода; замрзнут |
За разлику од МКБ-10, у домаћој литератури тубарна трудноћа се дели на:
- ампуларни;
- истмички;
- међупросторни.
Интерстицијска тубална трудноћа чини нешто мање од 1% ванматеричних трудноћа. Пацијенткиње са интерстицијском тубалном трудноћом у већини случајева траже медицинску помоћ касније него са ампуларном или истмичком трудноћом. Учесталост трудноће у углу материце повећава се на 27% код пацијенткиња са историјом салпингектомије и вантелесне оплодње и порођајне емболије. Интерстицијска тубална трудноћа је повезана са већином смртних случајева услед ванматеричне трудноће уопште, јер је често компликована руптуром материце.
Јајничка трудноћа се дели на:
- развија се на површини јајника;
- развија се интрафоликуларно.
Абдоминална трудноћа се дели на:
- примарна (имплантација у трбушној дупљи се јавља у почетку);
- секундарни.
У зависности од места имплантације оплођене јајне ћелије, ванматерична трудноћа се дели на тубалну, оваријалну, која се налази у рудиментарном рогу материце, и абдоминалну. Међу свим случајевима тубалне трудноће, у зависности од локације феталног суда, разликују се ампуларна, истмичка и интерстицијална. Оваријална трудноћа се може посматрати у две варијанте: развија се на површини јајника и унутар фоликула. Абдоминална ванматерична трудноћа се дели на примарну (имплантација се првобитно јавља на паријеталном перитонеуму, оментуму или било ком органу трбушне дупље) и секундарну (причвршћивање оплођене јајне ћелије у трбушној дупљи након њеног избацивања из јајовода). Ектопична трудноћа у рудиментарном рогу материце, строго говорећи, треба да се припише ектопичној варијанти материчне трудноће, али особености њеног клиничког тока нас приморавају да ову локализацију размотримо у групи проксималних варијанти ектопичне трудноће.
Међу свим врстама ванматеричне трудноће, уобичајено је разликовати уобичајене и ретке облике. Први укључују ампуларну и истмичку локализацију тубалне трудноће, које чине 93-98,5% случајева. Ампуларна локализација тубалне трудноће је нешто чешћа од истмичке.
Ретки облици ванматеричне трудноће укључују интерстицијалну (0,4-2,1%), оваријалну (0,4-1,3%) и абдоминалну (0,1-0,9%). Још ређа је ванматерична трудноћа која се развија у рудиментарном рогу материце (0,1-0,9%) или у акцесорном јајоводу. Казуистија обухвата изузетно ретке случајеве вишеструких трудноћа са различитим локализацијама: комбинацијом материчне и тубалне, билатералне тубалне и друге комбинације ектопичне локализације јајне ћелије.
Локализација ектопичне феталне посуде је уско повезана са карактеристикама клиничког тока болести, међу којима се разликују прогресивни и оштећени облици. Прекид трудноће може настати по типу спољашње руптуре феталне посуде: руптура јајника, рудиментарног рога материце, интерстицијалног дела јајовода, често - истмичког дела, ретко - ампуларног дела. Други тип прекида трудноће је унутрашња руптура феталне посуде, или тубарни побачај. Овај тип се најчешће јавља код прекида трудноће локализованог у ампуларном делу јајовода. Последњих година, због побољшања дијагностичких могућности, постоји тенденција ка изоловању регресирајућег облика ектопичне трудноће.
 [ 20 ], [ 21 ], [ 22 ], [ 23 ]
[ 20 ], [ 21 ], [ 22 ], [ 23 ]
Абдоминална трудноћа
Сматра се ретким обликом ванматеричне трудноће (0,3–0,4%). Локализација абдоминалне трудноће варира: оментум, јетра, сакрутерински лигаменти, ректутерина кесица. Може бити примарна (имплантација се дешава у абдоминалним органима) и секундарна (у почетку се имплантација дешава у јајоводу, а затим, као резултат абортуса јајовода, оплођена јајна ћелија се избацује из јајовода и поново имплантира у трбушну дупљу). Ова разлика је од чисто теоријског интереса, а почетна имплантација се може утврдити само хистолошким прегледом, јер је до времена операције јајовод већ макроскопски непромењен.
Абдоминална трудноћа, и примарна и секундарна, је изузетно ретка. Прогресивна примарна трудноћа се практично не дијагностикује; њен прекид даје слику поремећене тубалне трудноће.
Секундарна абдоминална трудноћа настаје након побачаја у јајоводу или пукнућа јајовода, а веома ретко након пукнућа материце. Абдоминална трудноћа може се пренети у каснију фазу, што представља озбиљну претњу по живот жене, а фетус је ретко одржив. Више од половине фетуса има развојне мане.
Секундарна абдоминална трудноћа може се посумњати код жена које су у раним фазама имале епизоде болова у доњем делу стомака, праћених малим крвавим исцедком из вагине. Типичне жалбе жена на болне покрете фетуса. Током спољашњег прегледа пацијенткиње могуће је открити абнормални положај фетуса. Његови мали делови се могу јасно палпирати. Нема контракција феталне посуде, које се обично утврђују палпацијом. Током унутрашњег прегледа треба обратити пажњу на померање грлића материце нагоре и у страну. У неким случајевима могуће је палпирати материцу одвојено од феталне посуде. Ултразвучно скенирање открива одсуство зида материце око амнионске кесе.
 [ 24 ], [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ]
[ 24 ], [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ]
Трудноћа на јајницима
Један од ретких облика ванматеричне трудноће, његова учесталост је 0,1-0,7%. Постоје два облика ове трудноће: интрафоликуларни и епифорални. У интрафоликуларном облику, оплодња и имплантација се дешавају у фоликулу, у епифоралном облику - на површини јајника.
Цервикална трудноћа
Учесталост се креће од 1 на 2.400 до 1 на 50.000 трудноћа. Сматра се да је ризик повећан претходним побачајем или царским резом, Ашермановим синдромом, употребом диетилстилбестрола од стране мајке током трудноће, фиброидима материце, вантелесном оплодњом и трансфером ембриона. Ултразвучни знаци цервикалне трудноће:
- одсуство оплођене јајне ћелије у материци или лажно оплођена јајна ћелија;
- хиперехогеност ендометријума (децидуално ткиво);
- хетерогеност миометрија;
- материца у облику пешчаног сата;
- дилатација цервикалног канала;
- оплођена јајна ћелија у цервикалном каналу;
- плацентно ткиво у цервикалном каналу;
- затворени унутрашњи ос.
Након потврђивања дијагнозе, одређује се крвна група и Rh фактор, убацује се венски катетер и добија се писана сагласност пацијенткиње за екстирпацију материце, ако је потребно. Све је то узроковано високим ризиком од масивног крварења. Постоје извештаји о ефикасности интраамнионског и системског метотрексата код цервикалне трудноће. Дијагноза цервикалне трудноће се често поставља тек током дијагностичке киретаже због сумње на побачај у току или непотпуног побачаја, када је почело обилно крварење. За заустављање крварења, у зависности од његовог интензитета, користи се чврста вагинална тампонада, шивење латералних вагиналних форникса, постављање кружног шава на грлић материце, уметање Фолијевог катетера у цервикални канал и надувавање манжетне. Такође се користи емболизација крварећих крвних судова, лигација материчних или унутрашњих илијачних артерија. Ако су све горе наведене мере неефикасне, врши се екстирпација материце.
Трудноћа у рудиментарном рогу материце
Јавља се у 0,1–0,9% случајева. Анатомски, ова трудноћа се може класификовати као матерична, али због чињенице да у већини случајева рудиментарни рог нема везу са вагином, клинички таква трудноћа протиче као ектопична.
Трудноћа у рудиментарном рогу, који има недовољно развијен мишићни слој и неадекватну слузокожу, настаје под следећим условима: шупљина рога комуницира са јајоводом, фаза десквамације се не јавља у слузокожи и стога се не формира хематометра, што спречава имплантацију оплођене јајне ћелије. Механизам продирања бластоцисте у шупљину рудиментарног рога је очигледно повезан са трансперитонеалном миграцијом сперматозоида или јајне ћелије.
Прогресивна трудноћа се дијагностикује изузетно ретко. Може се посумњати на основу неуобичајених података интерног гинеколошког прегледа: увећана материца (у терминима дужим од 8 недеља, нескладна са периодом кашњења менструације) је скренута у страну; на супротној страни се утврђује туморолика безболна формација меке конзистенције, повезана са материцом дебелом стабљиком. Ултразвучни преглед или лапароскопија пружају непроцењиву помоћ.
Поремећај трудноће се јавља као спољашња руптура феталног суда, праћена обилним крварењем и захтева хитну хируршку интервенцију. Обим операције у типичним случајевима је уклањање рудиментарног рога заједно са суседним јајоводом.
Интралигаментарна трудноћа
Чини 1 од 300 случајева ванматеричне трудноће. Обично се јавља секундарно, када јајовод пукне дуж мезентеричне ивице и јајна ћелија продре између слојева широког лигамента. Интралигаментарна трудноћа је такође могућа са фистулом која повезује материчну дупљу и параметриј. Плацента се може налазити на материци, бешици или карличном зиду. Ако је немогуће уклонити плаценту, она се оставља. Постоје извештаји о успешном порођају интралигаментарних трудноћа у пуном термину.
Ретке варијанте ванматеричне трудноће
Комбинација интраутерине и ванматеричне трудноће
Учесталост, према различитим ауторима, креће се од 1 на 100 до 1 на 30.000 трудноћа. Већа је након индукције овулације. Након идентификације оплођене јајне ћелије у материци, друга оплођена јајна ћелија се често игнорише током ултразвука. Резултати вишеструких студија бета подјединице хЦГ-а не разликују се од оних у нормалној трудноћи. У већини случајева, операција се изводи због ванматеричне трудноће и матерична трудноћа се не прекида. Такође је могуће увести калијум хлорид у оплођену јајну ћелију која се налази у јајоводу (током лапароскопије или кроз латерални вагинални форникс). Метотрексат се не користи.
 [ 30 ], [ 31 ], [ 32 ], [ 33 ]
[ 30 ], [ 31 ], [ 32 ], [ 33 ]
Вишеструка ванматерична трудноћа
Чак је ређа од комбинације интраутерине и ванматеричне трудноће. Постоји много познатих варијанти броја и локације оплођених јајних ћелија. Описано је око 250 случајева ванматеричне близаначке трудноће. У већини случајева, то су ампуларне или истмичке тубалне трудноће, али су описане и оваријалне, интерстицијалне тубалне и абдоминалне трудноће. Ванматеричне близаначке и тројне трудноће су могуће након ресекције јајовода и ендометријалног зачећа. Лечење је исто као и код једноплодних трудноћа.
Трудноћа након хистеректомије
Најређи тип ванматеричне трудноће је трудноћа након вагиналне или абдоминалне хистеректомије. Имплантација ембриона у јајовод се дешава непосредно пре или првог дана након операције. Ванматерична трудноћа је могућа у било ком тренутку након операције ако постоји комуникација између трбушне дупље и патрљака грлића материце или вагине.
Хронична ванматерична трудноћа
Ово је стање када се оплођена јајна ћелија не организује у потпуности након смрти, а одрживе хорионске ресице остају у јајоводу. Хронична ванматерична трудноћа настаје када лечење из неког разлога није спроведено. Хорионске ресице изазивају поновљена крварења у зиду јајовода, он се постепено растеже, али обично не пуца. Код хроничне ванматеричне трудноће, 86% пацијенткиња пријављује бол у доњем делу стомака, 68% - крвави исцедак из гениталног тракта. Оба симптома се примећују код 58% жена. Код 90% пацијенткиња, менструација је одсутна 5-16 недеља (у просеку 9,6 недеља), скоро све имају волуметријску формацију у малој карлици. Повремено, код хроничне ванматеричне трудноће, долази до компресије уретера или цревне опструкције. Најинформативнија метода за дијагностиковање хроничне ванматеричне трудноће је ултразвук. Серумска концентрација β-подјединице хЦГ је ниска или нормална. Индикована је салпингектомија. Пратећа асептична упала доводи до процеса адхезије, па се јајник често мора уклонити заједно са јајоводом.
 [ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ]
[ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ]
Спонтани опоравак
У неким случајевима, ванматерична трудноћа престаје да се развија и оплођена јајна ћелија постепено нестаје, или долази до потпуног побачаја јајовода. Хируршко лечење није потребно. Учесталост таквог исхода ванматеричне трудноће и услови који је предиспонирају нису познати. Такође је немогуће проценити њену прогнозу. Садржај β-подјединице hCG не може послужити као водич.
Упорна ванматерична трудноћа
Појављује се након операција на јајоводима које очувају органе (салпинготомија и вештачки абортус јајовода). Хистолошки преглед обично не показује ембрион, а хорионске ресице се налазе у мишићном слоју. Имплантација се дешава медијално од ожиљка на јајоводу. Могућа је имплантација хорионских ресица у трбушну дупљу. У последње време повећана је инциденца перзистентне ванматеричне трудноће. То се објашњава широком употребом операција на јајоводима које очувају органе. Карактеристично је да нема смањења бета подјединице хЦГ након операције. Препоручује се одређивање бета подјединице хЦГ или прогестерона 6. дана након операције, а затим свака 3 дана. Ризик од перзистентне ванматеричне трудноће зависи од врсте операције, почетне концентрације бета подјединице хЦГ, гестацијске старости и величине јајне ћелије. Кашњење менструације мање од 3 недеље и пречник феталне кесе мањи од 2 цм повећавају ризик од перзистентне ванматеричне трудноће. Код перзистентне ванматеричне трудноће, спроводе се и хируршки (поновљена салпинготомија или, чешће, салпингектомија) и конзервативни третман (метотрексат). Многи аутори преферирају конзервативни третман, јер се хорионске ресице могу налазити не само у јајоводу и стога се не откривају увек током поновљене операције. У случају хемодинамских поремећаја, индикована је операција.
Компликације и посљедице
Ванматерична трудноћа може довести до пукнућа јајовода, смањујући шансе за накнадну трудноћу.
Ванматеричну трудноћу треба дијагностиковати рано ради безбедности жене и спречавања озбиљног крварења. Перфорирана ванматерична трудноћа захтева хитну операцију како би се зауставило озбиљно крварење у трбушној дупљи. Пукнути јајовод се уклања потпуно или делимично.
 [ 40 ]
[ 40 ]
Дијагностика ванматерична трудноћа
Ако сумњате да сте трудни, купите тест за трудноћу или урадите тест урина. Да би утврдио да ли имате ванматеричну трудноћу, ваш лекар ће:
- спровешће преглед карличних органа како би се утврдила величина материце и присуство формација у трбушној дупљи;
- ће прописати анализу крви за откривање хормона трудноће (тест се понавља после 2 дана). У раним фазама трудноће, ниво овог хормона се удвостручује свака два дана. Низак ниво указује на аномалију - ванматеричну трудноћу.
- Ултразвук приказује слику унутрашњих органа. Лекар дијагностикује трудноћу у 6. недељи од последњег менструалног циклуса.
У већини случајева, ванматерична трудноћа се може утврдити вагиналним прегледом, ултразвуком и анализом крви. Ако имате симптоме ванматеричне трудноће, требало би да:
- подвргнути се вагиналном прегледу, током којег ће лекар утврдити бол у материци или јајоводима, као и повећање величине материце веће него обично;
- урадите ултразвук (трансвагинални или абдоминопелвични), који пружа јасну слику органа и њихове структуре у доњем делу стомака. Трансвагинални преглед (ултразвук) је поузданији начин дијагностиковања трудноће, која се може утврдити већ 6 недеља након последње менструације. У случају ванматеричне трудноће, лекар неће видети знаке ембриона или фетуса у материци, али ће анализа крви показати повишен ниво хормона.
- Урадите крвне тестове два или више пута да бисте измерили нивое хормона (хуманог хорионског гонадотропина) у размаку од 48 сати. Током првих недеља нормалне трудноће, ниво овог хормона се удвостручује свака два дана. Низак или благо пораст нивоа указује на ванматеричну трудноћу или побачај. Ако је ниво овог хормона пренизак, треба урадити додатне тестове како би се утврдио узрок.
Лапароскопија се понекад користи за откривање ванматеричне трудноће, која се може видети и прекинути већ у 5. недељи. Међутим, не користи се често јер су ултразвук и анализе крви прецизнији.
Главне жалбе пацијената са ванматеричном трудноћом:
- кашњење менструације (73%);
- крвави исцедак из гениталног тракта (71%);
- бол различите природе и интензитета (68%);
- мучнина;
- зрачење бола у лумбалну регију, ректум, унутрашњу страну бутина;
- комбинација три горе наведена симптома.
Лабораторијске и инструменталне студије код ванматеричне трудноће
Најинформативније методе за дијагностиковање ванматеричне трудноће су: одређивање концентрације β-подјединице хуманог хорионског гонадотропина (хЦГ) у крви, ултразвук и лапароскопија.
За рану дијагнозу се спроводе следећи поступци:
- трансвагинални ултразвук;
- одређивање садржаја β-подјединице хЦГ у крвном серуму.
Комбинација трансвагиналног ултразвука и одређивања концентрације β-подјединице hCG омогућава дијагностиковање трудноће код 98% пацијенткиња од 3. недеље трудноће. Ултразвучна дијагностика ванматеричне трудноће обухвата мерење дебљине ендометријума, сонохистерографију, колор доплер. Трудноћа у углу материце може се посумњати код асиметрије материце, асиметричног положаја јајне ћелије, откривеног ултразвуком.
Главни критеријуми за ултразвучну дијагнозу ванматеричне трудноће:
- хетерогене структуре додатака и слободна течност у трбушној дупљи (26,9%);
- хетерогене аднексалне структуре без слободне течности (16%);
- ектопично лоцирано оплођено јаје са живим ембрионом (присутан је откуцај срца) (12,9%);
- ектопична локација ембриона (нема откуцаја срца) (6,9%).
На основу резултата ултразвука, постоје 3 врсте ехографских слика материчне шупљине током ванматеричне трудноће:
- И - ендометријум задебљан од 11 до 25 мм без знакова уништења;
- II - матерична дупља је увећана, антеропостериорна величина је од 10 до 26 мм, садржај је углавном течан, хетероген због хематометре и гравидног ендометријума одбаченог у различитом степену;
- III - утерална дупља је затворена, М-ехо у облику хиперехогене траке од 1,6 до 3,2 мм (Кулаков ВИ, Демидов ВН, 1996).
Да би се разјаснила дијагноза тубарне трудноће, поремећене врстом унутрашње руптуре феталног суда, постоје бројне додатне методе истраживања. Најинформативније и најсавременије су следеће:
- Одређивање хуманог хорионског гонадотропина или његове бета подјединице (бета-хорионски гонадотропин) у крвном серуму или урину.
- Ултразвучно скенирање.
- Лапароскопија.
Тренутно постоји много метода за одређивање хуманог хорионског гонадотропина. Неке од њих (на пример, биолошке) су изгубиле своју водећу улогу. Због високе специфичности и осетљивости, предност се даје радиоимунолошкој методи квантитативног одређивања Б-хорионског гонадотропина у крвном серуму. Ензимске имунотест методе за детекцију хуманог хорионског гонадотропина у урину, као и друге врсте имунолошких тестова (капиларни, плочасти), добиле су позитивну оцену. Такве широко познате серолошке методе за одређивање хуманог хорионског гонадотропина у урину као што је реакција инхибиције аглутинације еритроцита или седиментације латексних честица имају право на постојање. Све лабораторијске методе за дијагностиковање трудноће су високо специфичне: тачни одговори се примећују од 92 до 100% већ од 9. до 12. дана након оплодње јајне ћелије. Међутим, оне само утврђују чињеницу трудноће без навођења њене локализације, тако да се могу користити за спровођење диференцијалне дијагнозе са инфламаторним процесом у додатцима, апоплексијом јајника, ендометриозом додатака и сличним болестима.
Ултразвучни преглед (УЗ) је широко коришћена неинвазивна метода, која у комбинацији са одређивањем бета-хорионског гонадотропина може да обезбеди високу дијагностичку тачност. Главни знаци тубалног побачаја, идентификовани ултразвуком, укључују одсуство оплођене јајне ћелије у материчној дупљи, увећане додатке и присуство течности у ректуматеричној кесици. Пулсирање ембрионалног срца током ванматеричне трудноће се ретко бележи.
Трансвагинални ултразвук омогућава детекцију оплођене јајне ћелије у материчној дупљи када је концентрација бета-хорионског гонадотропина у крвном серуму 1000-1200 ИУ/Л (приближно 5 дана након почетка последње менструације). Коришћењем трансабдоминалног ултразвука, оплођена јајна ћелија у материчној дупљи може се детектовати када је концентрација бета-хорионског гонадотропина у крвном серуму већа од 6000 ИУ/Л.
Најинформативнија метода, која омогућава скоро 100% тачност диференцијалне дијагнозе, је лапароскопија. Висока процена дијагностичких могућности лапароскопије донекле је смањена чињеницом да је ова метода агресивна, не може се користити код свих пацијената, пошто су компликације могуће у процесу њене имплементације.
Контраиндикације за лапароскопију су срчана и плућна инсуфицијенција; све врсте шока, перитонитис; цревна опструкција; све болести и стања праћена поремећеним згрушавањем крви; прираслице у трбушној дупљи; надимање; гојазност; присуство заразних болести. Озбиљне компликације ретко прате лапароскопију. Најчешће су оштећење танког и дебелог црева, оментума, крвних судова, као и емфизем трбушног зида, оментума и медијастинума. Стога је до данас актуелно мишљење да ендоскопију треба изводити као завршну фазу прегледа.
Метода добро позната гинеколозима, као што је пункција утеро-ректалне шупљине трбушне дупље, која се спроводи кроз задњи вагинални форникс, није изгубила на значају. Добијање течне тамне крви са малим угрушцима потврђује присуство тубарне трудноће. Међутим, треба имати на уму да одсуство крви у пункцији не дозвољава доношење категоричног закључка.
У многим случајевима, диференцијалној дијагнози помаже хистолошки преглед стругања ендометријума. Одсуство хорионских ресица у присуству децидуалних трансформација слузокоже или других суптилнијих промена у ендометријуму (структуре обрнутог развоја слузокоже након неуспеха трудноће, сплетови спиралних крвних судова, трансформација утериног епитела у облику феномена Аријас-Стела и Овербекових „светлих жлезда“) најчешће указује на ванматеричну трудноћу.
У случајевима који се тешко дијагностикују, може се користити хистеросалпингографија са увођењем контрастних средстава растворљивих у води или њена варијација - селективна салпингографија након претходне катетеризације јајовода током хистероскопије. Продор контрастног средства између оплођене јајне ћелије и зида јајовода (симптом протока) и неравномерна импрегнација оплођене јајне ћелије њиме карактеристични су за тубалну трудноћу.
Прогресивна тубарна трудноћа, нажалост, дијагностикује се прилично ретко. Разлог за то је недостатак убедљивих клиничких симптома. Међутим, употреба савремених метода истраживања омогућава препознавање ванматеричне трудноће пре њеног прекида. Рана дијагноза, заузврат, доприноси благовременом адекватном лечењу, очувајући не само здравље, већ и репродуктивну функцију жене.
Прогресивна тубарна трудноћа траје кратко: 4-6 недеља, ретко дуже. Практично нема очигледних симптома карактеристичних само за прогресивну ванматеричну трудноћу. Уколико менструација касни или је неуобичајена за пацијенткињу, могу се појавити знаци карактеристични за физиолошку или компликовану материчну трудноћу: изопачење укуса, мучнина, саливација, повраћање, набреклост млечних жлезда, понекад благи бол у доњем делу стомака неспецифичне природе. Опште стање пацијенткиње је сасвим задовољавајуће. Гинеколошки преглед у раним фазама прогресивне тубарне трудноће обично не открива податке који потврђују дијагнозу. Цијаноза и опуштање слузокоже вагине и грлића материце су незнатно изражени. Због хиперплазије и хипертрофије мишићног слоја и трансформације слузокоже у децидуалну мембрану, величина материце у првих 6-7 недеља одговара периоду кашњења менструације. Увећање материце, међутим, није праћено променом њеног облика, који остаје крушкастог облика, донекле спљоштеног у антеропостериорном смеру. Омекшавање истмуса је слабо изражено. У неким случајевима могуће је палпирати увећану јајоводу и открити васкуларну пулсацију кроз бочне сводове. Много је лакше посумњати на прогресивну тубалну трудноћу ако њено трајање прелази 8 недеља. Управо од овог тренутка величина материце заостаје за очекиваним периодом трудноће. Повећава се могућност откривања задебљања јајовода.
Сви горе наведени микросимптоми наводе на сумњу на прогресивну тубалну трудноћу ако се открију код жена које су имале ванматеричну трудноћу, абортусе, компликовани апендицитис, запаљенске процесе додатака, патиле од неплодности или користиле интраутерине или хормонске контрацептиве.
У таквим случајевима, дијагнозу треба разјаснити само у болничком окружењу. План прегледа пацијента зависи од опреме, лабораторијских и хардверских могућности болнице. Оптимална опција прегледа: обавезно одређивање хорионског гонадотропина у крвном серуму или урину и ултразвучно скенирање, ако је потребно - лапароскопија.
Уколико ултразвук и лапароскопија нису доступни, преглед траје дуже. Дијагностичке процедуре могу бити двоструке, у зависности од става пацијенткиње према могућој материчној трудноћи. Након што је потврдио жељену трудноћу било којом доступном методом одређивања хорионског гонадотропина, лекар динамички прати пацијенткињу током временског периода који ће омогућити одређивање локације јајне ћелије редовним вагиналним прегледом. Ако жена није заинтересована за трудноћу, онда се може извршити киретажа материчне дупље и хистолошки преглед уклоњеног ткива или хистеросалпингографија. Треба још једном нагласити да преглед пацијенткиње са сумњом на прогресивну ванматеричну трудноћу треба обавити у болници, где се у било ком тренутку може распоредити операциона сала ради пружања хитне хируршке помоћи.
 [ 41 ], [ 42 ], [ 43 ], [ 44 ], [ 45 ]
[ 41 ], [ 42 ], [ 43 ], [ 44 ], [ 45 ]
Контролна дијагностика након лечења
Недељу дана након лечења ванматеричне трудноће, ниво хормона трудноће (хуманог хорионског гонадотропина) треба поново проверити неколико пута. Уколико његов ниво падне, ванматерична трудноћа се прекида (понекад ниво хормона може порасти у првим данима након лечења, али затим, по правилу, пада). У неким случајевима, тестови се понављају током дужег периода (од недеља до месеци), све док лекар не буде сигуран да је ниво хормона пао на минимум.
О чему би требало да размишљате?
Ако сте трудни и у ризику, требало би да будете пажљиво прегледани. Лекари се не слажу увек око фактора ризика за ванматеричну трудноћу, али једно је јасно - ризик се повећава након историје ванматеричне трудноће, операције на јајоводима или трудноће са истовременом спиралом.
Тест трудноће, који се продаје у апотекама и подразумева анализу урина, увек ће тачно указати на стање трудноће, али не може открити патологију, наиме, ванматеричну трудноћу. Стога, након што сте код куће добили позитиван резултат и посумњали на ванматеричну трудноћу, потребно је да се обратите лекару који ће вам прописати анализу крви и ултразвук ако је потребно.
Диференцијална дијагноза
За диференцијалну дијагностику неразвијене или прекинуте интраутерине трудноће и ванматеричне трудноће, врши се киретажа материчне дупље. Код ванматеричне трудноће, у стругању се открива децидуално ткиво без хорионских ресица, Ариас-Стела феномен (хиперхромне ендометријалне ћелије). Код прекинуте интраутерине трудноће, стругање садржи остатке или делове јајне ћелије, елементе хориона.
Прогресивна тубална трудноћа се разликује од:
- рана трудноћа у материци;
- дисфункционално крварење из материце;
- хронично запаљење матерничних додатака.
Прекид трудноће због руптуре јајовода разликује се од:
- апоплексија јајника;
- перфорација чира на желуцу и дуоденалног чира;
- руптура јетре и слезине;
- торзија цисте јајника или стабљике тумора;
- акутни апендицитис;
- акутни карлични перитонитис.
Трудноћа прекинута руптуром унутрашње феталне кесе (тубарни побачај) мора се разликовати од:
- абортус;
- погоршање хроничног салпингоофоритиса;
- дисфункционално крварење из материце;
- торзија стабљике тумора јајника;
- апоплексија јајника;
- акутни апендицитис.
Кога треба контактирати?
Третман ванматерична трудноћа
Лечење укључује лекове и хируршку интервенцију. У већини случајева, мере треба предузети одмах ради безбедности жене. Лекови се прописују у случају ране дијагнозе ове аномалије пре оштећења јајовода. Најчешће је једна или две дозе метотрексата довољне да се трудноћа прекине. У овом случају, нема потребе за операцијом. Али, да би се осигурало, треба поновити анализе крви.
Ако ванматерична трудноћа траје дуже време, безбеднија опција је операција. Ако је могуће, врши се лапароскопија (мали рез у трбушној дупљи), али у хитним случајевима рез ће бити много већи.
У већини случајева, ванматерична трудноћа се одмах прекида како би се избегла руптура јајовода и озбиљан губитак крви. Лечење зависи од времена дијагнозе трудноће и општег здравственог стања жене. Ако нема крварења током ванматеричне трудноће, жена може да изабере метод прекида - лекове или операцију. Лекови. Лек као што је метотрексат се користи за прекид ванматеричне трудноће. У овом случају, општа анестезија и инцизија шупљине су искључени. Али изазива нежељене ефекте и захтева анализе крви током неколико недеља како би се осигурала ефикасност лечења.
Метотрексат има позитиван ефекат ако:
- ниво хормона трудноће у крви је испод 5.000;
- период трудноће - до 6 недеља;
- Ембрион још увек нема срчану активност.
Хируршка интервенција
Ако ванматерична трудноћа изазива тешке симптоме, као што су крварење и висок ниво хормона, операција је неопходна јер је вероватноћа да ће лекови бити ефикасни минимална, а руптура јајовода постаје очигледна. Ако је могуће, врши се лапароскопија (мали рез у шупљини). Ако дође до пуцања јајовода, потребна је хитна операција.
Понекад је очигледно да ће се ванматерична трудноћа завршити спонтаним побачајем. У таквим случајевима није потребно лечење. Међутим, лекар ће и даље инсистирати на анализама крви како би се уверио да нивои хормона опадају.
Понекад се ванматерична трудноћа не може лечити:
- Ако ниво хормона не падне и крварење не престане након узимања метотрексата, потребна је операција.
- Метотрексат се може узимати након операције.
Хируршко лечење ванматеричне трудноће
У случају ванматеричне трудноће, прво се прописује метотрексат, али се крвне анализе раде неколико пута.
За ванматеричну трудноћу јајовода се изводи неколико врста хируршких интервенција: салпингостомија (стварање отвора у јајоводу који повезује његову шупљину са трбушном дупљом) или салпингектомија (уклањање јајовода).
Салпингостомија има ефекат сличан метотрексату, јер оба лека имају исту ефикасност и чувају могућност будуће трудноће.
Хируршка интервенција је брзо решење, али оставља ожиљке који могу изазвати проблеме током будућих трудноћа. Операције на јајоводу могу му нанети штету у зависности од места причвршћивања и величине ембриона, као и од врсте операције.
Хируршка интервенција је једини начин да се прекине ванматерична трудноћа ако је трудноћа старија од 6 недеља или ако постоји унутрашње крварење.
У било којој фази, хируршки прекид ванматеричне трудноће је најефикаснија метода. Ако је трудноћа старија од 6 недеља и постоји крварење, операција је једини начин да се реши проблем. Ако је могуће, врши се лапароскопија (мали рез у шупљини), након чега процес опоравка не траје дуго.
Избор хируршке интервенције
Прекид ванматеричне трудноће се врши на два начина, наиме, салпингостомијом и салпингектомијом.
- Салпингостомија. Ембрион се уклања вађењем кроз мали отвор у јајоводу, који сам зараста или се затвара шавовима. Ова операција се изводи ако је ембрион мањи од 2 цм и налази се на крајњем крају јајовода.
- Салпингектомија. Део јајовода се уклања и његови делови се спајају. Ова операција се изводи у случају истезања јајовода и ризика од његове руптуре.
Обе ове операције се изводе лапароскопијом (мали рез) или редовном абдоминалном хирургијом. Лапароскопија узрокује мање оштећења, а процес опоравка је бржи од лапаротомије (отварање абдомена). Али у случају абдоминалне ванматеричне трудноће или хитног прекида ванматеричне трудноће, обично се изводи лапаротомија.
О чему би требало да размишљате?
Када се ембрион налази у неоштећеном јајоводу, лекар ће уложити све напоре да прекине трудноћу без оштећења јајовода. У случају пукнућа јајовода, изводи се хитна операција ради прекида трудноће.
Лечење ванматеричне трудноће код куће
Ако спадате у групу високог ризика, купите тест за трудноћу. Ако је резултат позитиван, посетите гинеколога, који би требало да потврди трудноћу. Реците лекару о својим забринутостима.
Ако узимате метотрексат да бисте прекинули ванматеричну трудноћу, будите спремни на нежељене ефекте.
Ако сте изгубили ванматеричну трудноћу, без обзира на недељу, можда ће вам бити потребно време да оплакујете губитак. Жене често доживљавају депресију као резултат изненадних хормонских промена које следе након губитка трудноће. Ако симптоми депресије потрају дуже време, требало би да се консултујете са психологом.
Разговарајте са другим женама које су доживеле сличан губитак или са пријатељима.
Лечење ванматеричне трудноће лековима
Лекови се користе само у раним фазама дијагнозе ванматеричне трудноће (када ембрион није пукнуо јајовод). Лекови наносе мање штете јајоводима него операција.
Прописују се у раним фазама дијагностиковања ванматеричне трудноће у одсуству крварења, као и када:
- ниво хормона мањи од 5.000;
- није прошло више од 6 недеља од последње менструације;
- Ембрион још нема срчани ритам.
Ако је период трудноће дужи од 6 недеља, врши се хируршка интервенција, која се сматра безбеднијим и поузданијим начином прекида трудноће.
О чему би требало да размишљате?
У раним фазама ванматеричне трудноће, метотрексат се прописује, али ако је период дужи од 6 недеља, операција се сматра безбеднијим и поузданијим начином за њено прекидање.
У овом случају, потребно је неколико пута урадити тест крви како бисте били сигурни да ниво хормона пада.
Метотрексат може изазвати непријатне нежељене ефекте, као што су мучнина, стомачне тегобе или дијареја. Према статистици, једна од четири жене доживљава бол у стомаку када се доза овог лека повећа како би се постигла већа ефикасност. Бол може бити резултат кретања фетуса кроз јајовод или негативних ефеката лека на организам.
Метотрексат или операција?
Ако се ванматерична трудноћа дијагностикује рано и није изазвала руптуру јајовода, метотрексат је дозвољен. Нема потребе за операцијом, штета је минимална и жена може поново да затрудни. Ако не планирате да имате још једно дете у будућности, операција је идеална опција, јер ће резултат бити постигнут брже, а ризик од крварења ће бити минимизиран.
Друге врсте лечења
Ванматерична трудноћа је опасна по живот жене, па се предузимају хитне мере да се она прекине. То укључује операцију, одређене лекове и анализе крви. Не постоји други начин лечења овог стања, јер постоји ризик од јаког крварења и смрти.
Превенција
Ако пушите, потребно је да се одрекнете ове лоше навике, јер су пушачи подложнији абнормалностима трудноће, а што више пушите, то се више повећава ризик од ванматеричне трудноће.
Безбедан секс (на пример, коришћење кондома) је превенција полно преносивих болести и, последично, запаљенских процеса карличних органа, који доводе до стварања ожиљног ткива у јајоводима, што је узрок ванматеричне трудноће.
Немогуће је спречити ванматеричну трудноћу, али благовремена дијагноза (на самом почетку) помоћи ће да се избегну компликације које могу довести до смрти. Жене које су у ризику треба пажљиво прегледати у раној фази трудноће.
Прогноза
Жена увек веома тешко доживљава побачај. Можете чак и неко време туговати и затражити подршку својих вољених и пријатеља током овог тешког периода. Понекад се јавља депресија. Ако траје дуже од две недеље, обратите се лекару. Често су жене забринуте да ли ће моћи поново да затрудне. Ванматерична трудноћа не значи да жена постаје неплодна. Али једно је јасно:
- може бити тешко затруднети;
- Ризик од поновне ванматеричне трудноће је прилично висок.
Ако поново затрудните, обавезно обавестите свог лекара о вашој претходној ванматеричној трудноћи. Редовне анализе крви у првим недељама трудноће помоћи ће у раној идентификацији могућих абнормалности.
Будућа плодност
Будућа плодност и шанса за још једну ванматеричну трудноћу зависе од тога да ли сте у групи високог ризика. Фактори ризика укључују пушење, употребу технологија потпомогнуте репродукције и оштећење јајовода. Ако имате један нетакнут јајовод, салпингостомија и салпингектомија имају исти ефекат на вашу способност да поново затрудните. Ако је други јајовод оштећен, ваш лекар ће обично препоручити салпингостомију, што повећава ваше шансе да поново постанете мајка.

