
Сви иЛиве садржаји су медицински прегледани или проверени како би се осигурала што већа тачност.
Имамо стриктне смјернице за набавку и само линкамо на угледне медијске странице, академске истраживачке институције и, кад год је то могуће, медицински прегледане студије. Имајте на уму да су бројеви у заградама ([1], [2], итд.) Везе које се могу кликнути на ове студије.
Ако сматрате да је било који од наших садржаја нетачан, застарио или на неки други начин упитан, одаберите га и притисните Цтрл + Ентер.
Прогресивна атрофија лица
Медицински стручњак за чланак
Последње прегледано: 05.07.2025
У литератури је ова болест позната под два називa: хемисферична прогресивна атрофија лица (hemiatrophia faciei progressiva) и билатерална прогресивна атрофија лица (atrophia faciei progressiva bilateralis).
Поред тога, може се приметити хемисферична и унакрсна атрофија лица и тела.
Узроци прогресивна атрофија лица
Претпоставља се да болест може бити узрокована траумом лобање или лица, општом или локалном инфекцијом, сифилисом, сирингомијелијом, оштећењем V или VII пара кранијалних живаца, екстирпацијом или повредом цервикалног симпатичког трупа итд. Неки аутори признају могућност хемиатрофије лица, комбиноване са хемиатрофијом тела услед дистрофије у диенцефалним деловима аутономног нервног система.
Постоје случајеви хемиатрофије након епидемијског енцефалитиса, као и код плућне туберкулозе која је захватила цервикални симпатички труп.
Према расположивим подацима, прогресивна атрофија лица у огромној већини случајева је синдром различитих болести, код којих је аутономни нервни систем укључен у патолошки процес на његовим различитим нивоима. Очигледно је да су траума и други фактори само подстицај за развој ових озбиљних неуродистрофичних феномена.
Симптоми прогресивна атрофија лица
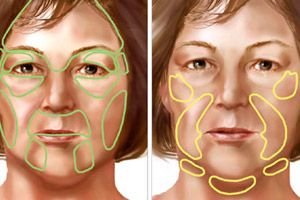
Пацијенти се обично жале да је захваћена половина лица мања од здраве; разлика у запремини фацијалног дела лобање и меких ткива постепено се повећава; на захваћеној страни кожа је тамно-јасикасте боје, истањена и скупља се у многе наборе приликом осмеха.
Понекад пацијенти примећују пецкање у пределу захваћеног образа или у целој половини лица, сузење из ока на захваћеној страни, посебно на хладноћи, на ветру, и разлику у боји образа, посебно приметну на хладноћи.
Код тешке хемиатрофије, изгледа као да једна половина лица припада особи која је измршала до крајњих граница услед гладовања или интоксикације раком, а друга половина припада здравој особи. Кожа на оболелој страни је жућкасто-сиве или смеђе боје и не црвени. Палпебрална фисура је проширена због спуштања доњег капка.
Приликом притиска на супраорбиталне, инфраорбиталне и менталне отворе јавља се бол.
Рожњачни рефлекс је смањен, али су зенице равномерно проширене и подједнако реагују на светлост.
Истанјена кожа се осећа као пергамент; атрофија се такође протеже на поткожно ткиво, жвакаће и темпоралне мишиће и коштано ткиво (вилица, зигоматична кост и зигоматични лук).
Брада је померена на захваћену страну, јер је величина тела и гране доње вилице смањена, што је посебно изражено код пацијената који пате од хемиатрофије лица од детињства; половина носа је такође смањена, ушна шкољка је наборана.
У неким случајевима, хемиатрофија лица је комбинована са атрофијом исте половине тела, а понекад и са атрофијом супротне стране тела (hemiatrophia cruciata), са једностраном склеродермом или прекомерним таложењем пигмента у кожи, оштећеним растом или депигментацијом косе, хемиатрофијом језика, меког непца и алвеоларних наставка, каријесом и губитком зуба, као и оштећеним знојењем.
Након што је достигла један или други степен, фацијална хемиатрофија се зауставља, стабилизује и не напредује даље.
Клиничка и физиолошка испитивања ове групе пацијената показала су да код свих облика прогресивне атрофије лица постоје, у различитом степену, изражени поремећаји у функцији аутономног нервног система.
Код пацијената са унилатералном фацијалном дистрофијом обично се открива асиметрија електричних потенцијала и температуре коже, са претежношћу на погођеној страни.
У већини случајева примећује се смањење осцилографског индекса и спазам капилара на погођеној страни, што указује на превласт тонуса симпатичког нервног система.
Готово сви пацијенти показују промене у електроенцефалограмима које су карактеристичне за оштећење хипоталамуско-мезенцефалних формација мозга. Електромиографске студије готово увек откривају промене у електричној активности мишића на страни дистрофије, укључујући и тамо где се клинички примећују атрофичне манифестације у ткивима.
На основу скупа клиничких и физиолошких истраживачких података, Л. А. Шуринок идентификује две фазе атрофије лица: прогресивну и стационарну.
Дијагностика прогресивна атрофија лица
Хемиатрофију лица треба разликовати од асиметрије код конгениталне (непрогресивне) неразвијености лица, хемихипертрофије лица, као и мишићне тортиколис, фокалне склеродерме, атрофије ткива код липодистрофија и дерматомиозитиса. Последње болести се разматрају у оквиру курсева опште ортопедије и дерматологије.
Третман прогресивна атрофија лица
Хируршке методе лечења прогресивне атрофије лица су дозвољене само (!) након суспензије или инхибиције прогресије процеса, односно у његовој другој завршеној фази. У ту сврху се препоручује комплексни медикаментозни и физиотерапеутски третман у комбинацији са ваго-симпатичком блокадом, а понекад - блокадом цервикоторакалног ганглија.
За побољшање метаболизма ткива, треба прописати витамине (тиамин, пиридоксин, цијанокобаламин, токоферол ацетат), алое, стакласто тело или лидазу током 20-30 дана. Да би се стимулисао метаболизам у мишићном ткиву, АТП се примењује интрамускуларно у дози од 1-2 мл током 30 дана. Тиамин помаже у нормализацији метаболизма угљених хидрата, због чега се повећава количина АТП-а (насталог оксидативном фосфорилацијом која се јавља у митохондријама). Цијанокобаламин, неробол, ретаболил помажу у нормализацији метаболизма протеина.
Да би се утицало на централне и периферне делове аутономног нервног система (АНС), комбинују се електрофореза цервикалних симпатичких ганглија, галванска крагна, ендоназална електрофореза са 2% раствором калцијум хлорида или дифенхидрамина (7-10 сесија), УХФ на хипоталамички регион (6-7 сесија) и галванска полумаска са лидазом (бр. 7-8).
Неопходно је искључити изворе иритације који потичу из јетре, желуца, карличних органа итд.
У случају повећаног тонуса симпатичког и истовремене слабости парасимпатичких делова нервног система, препоручује се комбиновање симпатолитичких и холиномиметичких лекова, узимајући у обзир ниво оштећења: у случају оштећења централних вегетативних структура, прописују се централни адренолитички агенси (хлорпромазин, оксазил, резерпин итд.): ганглије се најбоље лече ганглиоплегицима (пахикарпин, хексонијум, пентамин, ганглерон итд.). Када су у процес укључени и периферни и централни делови ВНС, користе се антиспазмодици као што су папаверин, дибазол, еуфилин, платифилин, хелин, спазмолитин, никотинска киселина.
Симпатички тонус се смањује ограничавањем протеина и масти у исхрани; за појачавање парасимпатичког ефекта прописују се ацетилхолин, карбахол, као и антихолинестеразне супстанце (на пример, прозерин, оксаминизин, местинон) и антихистаминици (дифенхидрамин, пиполфен, супрастин). Поред тога, индикована је храна богата угљеним хидратима, хладна планинска или морска клима, купке са угљен-диоксидом (37°C) и друга средства и методе које прописују неуролози (Л.А. Шуринок, 1975).
Као резултат конзервативног преоперативног лечења, процес се стабилизује, иако атрофија, по правилу, остаје споља изражена.
Миограми мишића лица показују повећање њихове биоелектричне активности, смањење или чак нестанак асиметрије индикатора стања аутономног нервног система, смањење у бројним случајевима (почетни облици болести) вредности електричних потенцијала коже лица, нестанак поремећаја у термотопографији коже.
Методе хируршког лечења прогресивне атрофије лица
Главне методе хируршког лечења атрофије лица укључују следеће.
- Ињекције парафина под кожу атрофираног образа. Због случајева тромбозе и емболије крвних судова, хирурзи тренутно не користе ову методу.
- Калемљење поткожног ткива (због постепеног и неравномерног наборања, такође није нашло широку примену).
- Увођење пластичних експлантата, који елиминишу асиметрију лица у мировању, али истовремено имобилизују захваћену страну и елиминишу симетрију осмеха. Пацијенти такође нису задовољни крутошћу пластике, која се налази на местима која су типично мекана и савитљива. У том смислу, имплантација порозне пластике је перспективнија, али у литератури нема убедљивих извештаја о резултатима њихове употребе. Такође се препоручује употреба силиконских експлантата, који поседују биолошку инертност и стабилну еластичност.
- Имплантација здробљене хрскавице и везивног ткива базе Филатовљевог стабла под кожу има готово исте недостатке: крутост (хрскавица), могућност имобилизације лица (хрскавица, стабло).
- Реплантација деепидермизованог и поткожног ткива ослобођеног кожног режња или протеинског омотача биковог тестиса методама Ју. И. Вернадског.
Корекција контура лица методом Ју. И. Вернадског
У субмандибуларној регији се прави рез, кроз који се кожа, претходно „подигнута“ 0,25% раствором новокаина, љушти помоћу великих закривљених Куперових маказа са тупим крајем или посебног распатора са дугом дршком.
Након тамповања и притискања добијеног џепа споља, контуре будућег трансплантата се оцртавају на предњој површини абдомена под локалном анестезијом користећи претходно припремљени пластични шаблон. У оцртаном подручју (пре узимања трансплантата) се кожа депидермизује, а затим се одваја режањ, покушавајући да не захвати поткожно ткиво.
Након што се режње ухвати на пластичне нити (држаче), њихови крајеви се провлаче кроз ушице 3-4 равне дебеле („циганске“) игле, помоћу којих се крајеви држача увлаче у поткожну рану на лицу, а затим се из горњег и бочног лука ране изводе и везују на мале јодоформне ваљке. На овај начин, кожни калем изгледа као да је растегнут преко целе површине поткожне ране. Због чињенице да калем има површину ране са обе стране, он сраста са кожом и поткожним ткивима унутар џепа ране.
На местима највећег удубљења образа, режањ се удвостручује или поставља у три слоја пришивањем својеврсног „крпа“-дупликата на главни режањ. Козметички ефекат ове методе је прилично висок: асиметрија лица се елиминише; покретљивост погођене половине лица, иако смањена, није потпуно парализована.
Током и након операције обично нема компликација (осим ако не дође до инфекције, што доводи до одбацивања трансплантата или експлантата). Међутим, временом долази до извесне атрофије трансплантиране коже (или другог биолошког материјала) и мора се додати нови слој. Код неких пацијената, након трансплантације деепидермизоване аутокоже, постепено се развијају лојне цисте које се увећавају. У тим случајевима препоручује се убод коже изнад места накупљања масти (на 2-3 места) дебелом иглом за инјекције и њено истискивање кроз убоде. Затим се празна шупљина испира 95% етил алкохолом да би се изазвала денатурација активираних ћелија лојних жлезда; део алкохола се оставља у шупљини под завојем под притиском који се примењује 3-4 дана.
Да би се избегло стварање лојних циста (атерома) и додатна траума, препоручљиво је уместо аутодерме користити протеински омотач биковог тестиса, који се перфорира скалпелом у шаховском распореду и убризгава под кожу погођеног подручја лица (на исти начин као и аутодерма).
 [ 19 ]
[ 19 ]
Корекција контуре лица АТ методом Титова и Н.И. Јарчук
Контурна пластична хирургија се изводи коришћењем алогенске сачуване широке фасције бутине, калемљењем у једном или два слоја или хармоникастим (валовитим) ако је потребна значајна количина пластичног материјала.
На лице се наноси завој под притиском 2,5-3 недеље.
2-3 дана након операције, у подручју трансплантације се одређује флуктуација, узрокована не акумулацијом течности испод коже, већ отоком фасцијалног трансплантата и асептичном упалом ране.
Да бисте смањили оток након операције, нанесите хладноћу на подручје трансплантације 3 дана и узимајте дифенхидрамин орално по 0,05 г 3 пута дневно током 5-7 дана.
Постоперативни оток графта је опасан када се рез за формирање лежишта и увођење фасције налази директно изнад подручја трансплантације. То може изазвати прекомерну напетост на ивицама ране, што доводи до њиховог одвајања и испадања дела фасције. Да би се спречила ова компликација, резови на кожи треба да се налазе изван подручја трансплантације, а ако се то догоди, онда је у раним фазама могуће ограничити се на уклањање дела фасцијалног графта, а на рану треба применити секундарне шавове.
Ако дође до инфекције и развије се упала у рани, цео трансплантат мора бити уклоњен.
Упркос опсежном одвајању ткива током трансплантације фасције, поткожни хематоми и интрадермална крварења су изузетно ретка, што се донекле може објаснити хемостатским дејством фасцијалног ткива. Највећи ризик од формирања хематома постоји приликом елиминисања изражених деформација бочног дела лица. Опсежно одвајање ткива кроз рез испред ушне шкољке ствара предуслов за накупљање крви у доњем, затвореном делу формираног лежишта. Уколико се сумња на формирање хематома, препоручује се стварање одлива у доњем делу ране.
Компликације
Најтежа компликација је гнојење хируршке ране, које настаје када се калем или пријемно легло инфицирају. Да би се то спречило, неопходно је строго поштовати асептичке захтеве приликом припреме фасцијалних калемова и током њихове трансплантације, трудећи се да се не оштети усана слузокожа приликом формирања лежишта у пределу образа и усана.
Појава комуникације између хируршке ране и усне дупље током операције је контраиндикација за трансплантацију фасције, протеинске мембране итд. Поновљена интервенција је дозвољена тек након неколико месеци.
С обзиром на то да се поткожно масно ткиво табана људског стопала (дебљине од (5 до 25 мм), као и дермис стопала, значајно разликују од масти и дермиса других подручја, те да су веома јаки, густи, еластични и имају ниска антигена својства, Н. Е. Селски и др. (1991) препоручују овај аломатеријал за контурну пластичну хирургију лица. Након што су га користили код 21 пацијента, аутори су код 3 особе забележили гнојење и одбацивање трансплантата. Очигледно је да је потребно наставити са проучавањем непосредних и даљих резултата коришћења овог пластичног материјала, јер је, за разлику од деепителизоване коже других подручја, плантарна кожа лишена знојних и лојних жлезда, што је веома важно (у смислу спречавања стварања циста).

