
Сви иЛиве садржаји су медицински прегледани или проверени како би се осигурала што већа тачност.
Имамо стриктне смјернице за набавку и само линкамо на угледне медијске странице, академске истраживачке институције и, кад год је то могуће, медицински прегледане студије. Имајте на уму да су бројеви у заградама ([1], [2], итд.) Везе које се могу кликнути на ове студије.
Ако сматрате да је било који од наших садржаја нетачан, застарио или на неки други начин упитан, одаберите га и притисните Цтрл + Ентер.
Паронихија
Медицински стручњак за чланак
Последње прегледано: 04.07.2025
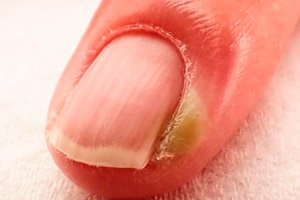
Епидемиологија
Паронихија је једно од најчешћих обољења ноктију. Процењује се да погађа 2,5% до 20% одраслих у неком тренутку њиховог живота. Ова варијација у подацима је последица различитих студија и популационих група.
Распрострањеност
- Паронихија је чешћа код људи који раде у близини воде, као што су перачи судова, бармени, стоматолози и медицинске сестре, због сталног излагања влази.
- Хронични облик је најчешће повезан са гљивичном инфекцијом и чешћи је код људи са дијабетесом или ослабљеним имунолошким системом.
- Акутни облик је обично бактеријског порекла и може се јавити код свакога ко је имао мању повреду кутикуле или нокатног лежишта.
Узраст и пол
- Постоје извесне контроверзе око тога да ли је паронихија чешћа код људи одређеног узраста или пола, али стање се може јавити код људи било које доби.
- Деца и тинејџери су такође у опасности, посебно ако имају навику да гризу нокте или заноктице.
Географске и сезонске разлике
- Географске и сезонске разлике могу играти улогу у епидемиологији паронихије због разлика у клими и социоекономским факторима који утичу на запослење и начин живота.
Тачна статистика и епидемиолошке студије паронихије варирају и мењају се током времена, па се препоручује консултовање најновијих клиничких студија и прегледа за најновије информације.
Узроци паронихија
Ево главних:
Бактеријске инфекције:
- Стафилококе и стрептококе су најчешћи бактеријски патогени.
- Микротрауме или оштећења кутикуле, као што је грицкање ноктију, маникир или грицкање, могу довести до бактеријске инфекције.
Гљивичне инфекције:
- Кандида албиканс је чест узрок хроничне паронихије, посебно код људи са честим контактом са водом.
- Дуготрајно излагање руку води и влажном окружењу подстиче развој гљивичних инфекција.
Вирусне инфекције:
- Вируси попут херпеса (посебно током примарне инфекције) такође могу изазвати паронихију.
Други разлози:
- Хронична медицинска стања попут дијабетеса или имунолошких болести могу повећати ризик од развоја паронихије.
- Алергијске реакције на храну, хемикалије или лекове могу се манифестовати као упала коже око нокта.
- Прекомерна употреба процедура маникира може довести до оштећења заштитне баријере коже и развоја паронихије.
Ако се развије паронихија, важно је да се обратите лекару како бисте утврдили тачан узрок и прописали одговарајући третман.
Фактори ризика
Фактори ризика за паронихију могу укључивати следеће:
- Чест контакт са водом: Послови који укључују често потапање руку у воду (нпр. шанкери, перачи судова, здравствени радници) могу допринети мекој кожи и подложности инфекцијама.
- Траума заноктица: Грицкање ноктију, агресивни маникир или друге врсте трауме које нарушавају заштитну баријеру око нокта.
- Професионални фактори: Рад са хемикалијама које могу иритирати кожу или изазвати алергијске реакције.
- Гљивичне инфекције: На пример, кандидијаза, која је честа код људи чије су руке редовно у води.
- Бактеријске инфекције: Ране или посекотине око ноктију могу постати улазне тачке за бактерије.
- Имунокомпромитована стања: Људи са дијабетесом, ХИВ/АИДС-ом или другим стањима која ослабљују имуни систем имају већи ризик од развоја паронихије.
- Дуготрајна употреба рукавица: Посебно ако су рукавице влажне изнутра, то може створити повољно окружење за развој инфекције.
- Пушење: Може смањити циркулацију крви у ткивима, чинећи кожу подложнијом инфекцијама.
- Лоша хигијена руку: Неправилно чишћење и нега руку и ноктију може повећати ризик од инфекције.
- Екцем или друга кожна обољења: Људи са кожним обољењима као што је екцем могу бити склонији развоју паронихије због честих повреда коже и упала.
Ако је присутан један или више ових фактора ризика, препоручује се предузимање мера предострожности за спречавање паронихије, укључујући ношење заштитних рукавица, избегавање дужег контакта са водом и јаким хемикалијама и одржавање добре хигијене руку.
Патогенеза
Патогенеза паронихије зависи од врсте патогена који изазива инфекцију и може се разликовати код бактеријских и гљивичних облика.
Бактеријска паронихија:
- Улазна тачка инфекције: Први корак је кршење заштитне баријерне функције коже око нокта, што може настати услед механичког оштећења (траума, грицкање ноктију, агресиван маникир) или хемијског излагања (дуготрајни контакт са водом и детерџентима).
- Колонизација и инвазија: Када се кожна баријера проби, опортунистичке бактерије, често Staphylococcus aureus или Streptococcus pyogenes, могу колонизовати подручје и продрети дубље у ткиво.
- Упала и стварање гноја: Бактеријска инвазија доводи до активације имуног система и инфламаторног одговора. Ово може бити праћено стварањем гноја, отоком и црвенилом ткива око нокта.
Гљивична паронихија (најчешће узрокована Кандидом):
- Улазна врата за инфекцију: Слично бактеријском облику, гљивична инфекција захтева кршење кожне баријере.
- Раст и размножавање гљивица: Гљивице Кандида могу нормално бити присутне на кожи без изазивања болести, али када се створе повољни услови (топлота, влажност, смањен имунитет), оне почињу активно да се размножавају.
- Инфламаторна реакција: Реакција ткива на гљивичну инфекцију се такође манифестује у облику упале, отока и црвенила, али гнојна формација можда није толико изражена као код бактеријске паронихије.
У оба случаја, може бити укључена и аутоимуна компонента, где хронична упала доводи до прекомерне реакције имуног система, што погоршава симптоме и отежава зарастање.
Паронихија такође може бити хронична, посебно када је узрокована гљивичном инфекцијом, што резултира дуготрајном упалом, променама у изгледу коже и ноктију и захтева дуготрајно лечење.
Симптоми паронихија
Симптоми паронихије могу варирати у зависности од тога да ли је инфекција акутна или хронична и врсте патогена (бактеријска или гљивична инфекција). Ево главних симптома:
Акутна паронихија:
- Црвенило и оток ткива око нокта.
- Бол у пределу ноктију, који може бити оштар и пулсирајући.
- Апсцес испод коже близу нокта који може изаћи када се притисне.
- Повећање локалне температуре (топло ткиво око нокта).
- Могуће је формирање гнојног калуса (апсцеса).
Хронична паронихија:
- Упорни оток и црвенило око нокта.
- Задебљање коже око нокта, омекшавање кутикуле.
- Губитак сјаја, ломљиви нокти.
- Промена облика нокта, појава попречних жлебова или удубљења на нокатној плочи.
- Бол са продуженим контактом са водом или приликом обављања посла који захтева притисак на прсте.
- У неким случајевима, одвајање нокатне плоче од нокатног лежишта (онихолиза).
Гљивична паронихија:
- Константна влажност коже око ноктију.
- Испуштање сивкастог или жућкастог ексудата.
- Појава беличастих мрља на нокатној плочи.
Важно је напоменути да када се појаве први симптоми паронихије, препоручује се консултација са лекаром ради благовремене дијагнозе и почетка лечења како би се спречио развој компликација.
Такође се одликује:
Гнојна паронихија је акутно инфламаторно стање које погађа ткива која окружују нокатну плочу, често узроковано бактеријском инфекцијом (као што су стафилококе или стрептококе). Може почети након трауме нокта или кутикуле, као што је грицкање ноктију, неправилан маникир или друга повреда.
Псоријатична паронихија је кожна лезија у пределу набора ноктију повезана са псоријазом која може изазвати разне промене у том подручју, укључујући:
- Црвенило и оток коже око ноктију.
- Промене у структури и боји нокатне плоче, као што су задебљање, жућење или појава питиријазе (мале јамице на нокту).
- Одвајање нокатне плоче од нокатног лежишта (онихолиза).
- Појава жутих или масних мрља испод нокта.
- Болне пукотине на кожи и љуштење карактеристично за псоријазу.
Паронихија код деце
Паронихија код деце је прилично често стање које може настати због различитих узрока, укључујући бактеријску инфекцију, гљивичну инфекцију или повреду. Деца која често сисају прсте или гризу нокте имају повећан ризик од развоја паронихије.
Симптоми паронихије код деце су слични онима код одраслих и укључују црвенило, оток и осетљивост око нокта, а понекад и гнојни секрет.
Ево неколико корака које можете предузети за лечење и спречавање паронихије код деце:
- Хигијена руку: Уверите се да су руке вашег детета увек чисте, посебно након игре напољу или посете јавним местима.
- Правилна нега ноктију: Избегавајте сечење заноктица јер то може изазвати повреде. Нокте треба уредно сећи, избегавајући да буду прекратки.
- Избегавајте грицкање ноктију и сисање палца: Учење детета да не гризе нокте или не сиса палчеве може помоћи у спречавању упале.
- Антисептици: Коришћење благих антисептика за лечење посекотина и огреботина у близини ноктију може помоћи у спречавању инфекције.
- Локална примена лекова: Код првих знакова упале могу се користити локални антибиотици или антифунгалне креме, али само онако како је прописао лекар.
- Антиинфламаторни лекови: У неким случајевима, ваш лекар може преписати локалне антиинфламаторне лекове како би смањио бол и оток.
- Посетите лекара: Ако се симптоми не побољшају или погоршају, требало би да посетите лекара који може да препише одговарајућу антибиотску терапију или поступке за лечење апсцеса.
- Исхрана: Уравнотежена исхрана са довољно витамина и минерала помаже у одржавању здраве коже и ноктију.
Превенција паронихије подразумева одржавање добре хигијене руку и правилну негу ноктију. Ако симптоми вашег детета потрају или се погоршају, потражите медицинску помоћ.
Паронихија код новорођенчади
Паронихија код новорођенчади је ретка, али се може јавити, посебно ако је дошло до трауме на нокатном набору или ако су га захватиле бактерије или гљивице. Паронихија код одојчади захтева посебну пажњу јер њихов имуни систем није у потпуности развијен, а инфекције се могу ширити брже него код одраслих.
Лечење паронихије код новорођенчади може укључивати следеће мере:
- Нежно прање: Редовно испирајте захваћено подручје топлом водом неколико пута дневно. Ово помаже у смањењу упале и подстиче одводњавање гноја.
- Антисептички раствори: Може се препоручити употреба благих антисептика како би се спречила даља инфекција.
- Избегавајте оклузивне рукавице или чарапе: Не покривајте руке или стопала детета осим ако није апсолутно неопходно да бисте спречили стварање влажног окружења које погодује расту бактерија.
- Антибиотици: У неким случајевима, ваш лекар може прописати локалне или системске антибиотике за лечење бактеријске инфекције.
- Контактирање лекара: Одмах контактирајте свог педијатра или дерматолога ако приметите знаке паронихије код новорођенчета. Лекар ће проценити стање и може прописати одговарајући третман.
Важно је нагласити да самолечење новорођенчади може бити опасно и да све медицинске процедуре треба спроводити под надзором или према упутству квалификованог лекара.
Превенција паронихије код новорођенчади такође укључује одржавање хигије руку и стопала. Уверите се да су им нокти уредно подсечени и да нису прекратки како би се избегле случајне огреботине и друге повреде које могу постати улазне тачке за инфекције.
Фазе
Може проћи кроз неколико фаза ако се не лечи:
- Почетна фаза (акутална паронихија): У овој фази, кожа око нокта постаје црвена, отечена и болна на додир. Може доћи до накупљања гноја испод коже.
- Узнапредовали стадијум: Ако се инфекција не лечи, може довести до накупљања гноја и стварања апсцеса. Бол се повећава, а локална температура може порасти.
- Хронична фаза: Ако се не лечи дуже време, посебно ако је узрок паронихије гљивична инфекција, процес може постати хроничан. Хроничну паронихију карактеришу периодична погоршања, промене боје коже и дебљине набора ноктију, као и деформација нокта.
- Компликације: Нелечена паронихија може довести до онихолизe (одвајања нокта од нокатног лежишта), трајних промена облика нокта или чак губитка нокта. Такође постоји ризик од ширења инфекције на дубља ткива шаке или стопала и у крвоток, што може довести до озбиљнијих стања као што су целулитис или сепса.
Важно је рано лечити паронихију како би се спречило да постане хронична и развије компликације. То обично укључује испирање антисептиком, антибиотике или антифунгалне лекове, а понекад и операцију за дренирање апсцеса.
Компликације и посљедице
Паронихија може довести до бројних компликација, посебно ако се не лечи брзо или адекватно. Ево неких од могућих компликација:
- Апсцес: Накупљање гноја испод коже које може захтевати хируршку дренажу.
- Хронична паронихија: Ако болест траје дуже време, може постати хронична, што доводи до сталне упале и бола у кожи око ноктију.
- Ширење инфекције: Бактерије или гљивице могу се проширити изван првобитног места упале, узрокујући целулитис, остеомијелитис (инфекцију костију) или чак ући у крвоток, што доводи до сепсе.
- Оштећење нокатне плоче: Ако упала траје дуже време, може довести до деформације или одвајања нокта.
- Лимфаденитис: Упала лимфних чворова која се може развити када се инфекција шири.
- Лимфангитис: Упала лимфних судова, која такође може бити резултат ширења инфекције.
- Синдром венске конгестије: Код продужене упале, циркулација крви у погођеном подручју може бити оштећена.
- Нелагодност и бол: Хронични и понављајући случајеви паронихије могу изазвати нелагодност, бол и проблеме у обављању свакодневних задатака.
- Алергијске реакције: У ретким случајевима, лечење паронихије лековима може изазвати алергијске реакције.
- Уништавање ткива: Инфекција може довести до некрозе (смрти) околног меког ткива.
Да би се спречиле ове компликације, важно је да се обратите лекару при првим знацима упале око ноктију ради благовремене дијагнозе и лечења. Лечење паронихије обично укључује антибактеријске или антифунгалне лекове, а у неким случајевима могу бити потребне процедуре за дренажу гноја или уклањање захваћеног ткива.
Дијагностика паронихија
Дијагноза паронихије обично укључује клинички преглед и медицинску историју. Ево основних корака које лекар може предузети да би дијагностиковао ово стање:
- Медицинска историја: Ваш лекар ће вас питати о трајању ваших симптома, да ли сте раније имали сличне епизоде, свим основним медицинским стањима (као што је дијабетес), лековима које узимате и вашем начину живота, укључујући ваше радне активности и негу ноктију.
- Физички преглед: Лекар ће прегледати погођена подручја коже око ноктију, процењујући степен црвенила, отока, присуство гноја, промене у облику или боји нокатне плоче.
- Лабораторијски тестови: Да би се утврдила врста патогена (бактеријског или гљивичног), може бити потребно узети узорак ткива или секрета за бактеријску културу или миколошки преглед.
- Инструменталне методе: У неким случајевима, посебно ако постоји сумња на апсцес или друге компликације, може бити потребан ултразвучни преглед, ређе друге методе визуелизације.
На основу добијених података, лекар утврђује дијагнозу и развија план лечења. Често се дијагноза може поставити само на основу клиничке слике без додатних студија ако су симптоми изражени и типични за паронихију.
У случајевима када стандардни третман не пружа олакшање или ако постоје докази о системском ширењу инфекције, може бити потребна даља дијагностика како би се идентификовале могуће компликације или друга стања која имитирају паронихију.
Диференцијална дијагноза
Диференцијална дијагноза паронихије укључује разматрање других стања која могу имитирати њене симптоме. Нека од ових стања укључују:
- Херпетички вулгарис (херпетички витлоу) – узрокован вирусом херпеса, карактерише се групама везикула на црвенкастој основи и често праћен болом.
- Екцем је хронична упала коже која може изазвати црвенило, љуштење и свраб у пределу ноктију.
- Псоријаза - може утицати на нокте и околну кожу, узрокујући неравномерне, љускаве промене.
- Онихомикоза је гљивична болест ноктију која може захватити и кутикулу и кожу око нокта, али је обично праћена променама на самој нокатној плочи.
- Онихолиза је одвајање нокта од нокатног лежишта, што може бити праћено упалом периунгуалних набора.
- Фелин (субкутани витлов) је дубока гнојна упала која може довести до упале и отока око нокта.
- Кандидијаза, гљивична инфекција узрокована квасцима сличним гљивицама из рода Candida, такође може изазвати лезије у пределу набора ноктију.
- Рак коже – у ретким случајевима, кожне неоплазме могу се маскирати као инфламаторне болести, укључујући паронихију.
- Синдром укрштених прстију је ретко аутоимуно обољење које може изазвати упалу и промене на кожи око ноктију.
- Болести везивног ткива – као што су склеродерма или системски еритематозни лупус, које могу изазвати упалу и промене око ноктију.
- Бактеријски ендокардитис – иако изузетно редак, инфективни ендокардитис може се манифестовати специфичним променама у пределу ноктију (нпр. Јаникеове мрље).
Панарицијум и паронихија су два различита стања која погађају ткиво око ноктију. Ево главних разлика између њих:
Паронихија:
- Дефиниција: Паронихија је упала коже око нокта, најчешће кутикуле.
- Узроци: Може бити узроковано бактеријском или гљивичном инфекцијом. Често се јавља због повреде кутикуле (на пример, након сечења ноктију) или као резултат дужег контакта са водом и разним хемикалијама.
- Симптоми: Црвенило, оток, бол и понекад гнојни исцедак око набора нокта.
- Лечење: Лечење може укључивати антисептике, топле купке, локалне антибактеријске и антифунгалне лекове, а у неким случајевима и системске антибиотике или антифунгалне лекове.
Осуђеник:
- Дефиниција: Фелон је акутно гнојно упално стање меких ткива прста на руци или ноге, које често погађа дубоке структуре попут тетива, костију и зглобова.
- Узроци: Обично узроковано бактеријском инфекцијом, често стафилококом или стрептококом, која улази кроз микротрауму.
- Симптоми: Јак бол, црвенило, оток, повишена локална температура, а код дубоких облика - јак оток, ограничен покрет и општи симптоми инфекције.
- Лечење: Ово може захтевати хируршку инцизију и дренажу гноја, системске антибиотике и, ако је захваћена кост или зглоб, озбиљнију операцију.
Дакле, главна разлика између панталоне и паронихије је у томе што је паронихија површинска упала, док је панталона дубља и често озбиљнија инфекција. Оба стања захтевају пажљиво лечење и могу изазвати озбиљне компликације ако се не лече правилно.
Онихија и паронихија су различите болести, иако су повезане са нокатним фалангама прстију на рукама и ногама. Ево њихових главних разлика:
Онихија:
- Дефиниција: Онихија је запаљење саме нокатне плоче.
- Узроци: Може бити узрокован инфекцијом (гљивичном, бактеријском, вирусном), траумом или патологијом.
- Локализација: Болест погађа саму нокатну плочу и може се проширити на нокатно легло.
- Симптоми: Промене на нокатној плочи (омекшавање, промена боје, љуштење, задебљање), бол и понекад гнојна упала испод нокта.
Иако се онихија и паронихија могу јавити истовремено, посебно у случајевима узнапредовалих инфекција, њихови узроци, локализација и симптоми су различити. Обе болести захтевају благовремен и адекватан третман како би се избегле компликације и одржало здравље ноктију и околних ткива.
У процесу диференцијалне дијагнозе, важно је узети у обзир медицинску историју пацијента, клинички преглед и, ако је потребно, резултате лабораторијских и инструменталних студија. Ово помаже да се искључи или потврди присуство горе наведених стања и изабере прави ток лечења.
Третман паронихија
Лечење паронихије зависи од стадијума болести, врсте патогена (бактеријског или гљивичног) и присуства или одсуства компликација. Ево општих принципа лечења:
Конзервативни третман
- Антисептичке испирања: Редовно прање погођеног подручја антисептичким растворима (као што су калијум перманганат или хлорхексидин) може помоћи у смањењу инфекције и подстицању зарастања.
- Локални антибактеријски лекови: Наношење масти или крема са антибактеријским компонентама на погођена подручја.
- Локални антифунгални лекови: Ако је паронихија узрокована гљивичном инфекцијом, користе се локални антифунгални лекови.
- Топле купке: Понекад се препоручују топле купке за прсте како би се смањио оток и бол.
- Имобилизација: Ако је бол јак, може бити потребна привремена имобилизација захваћеног прста.
- Нега ноктију: Правилна нега ноктију, избегавање сечења заноктица и спречавање повреда.
- Модификација навика: Препоруке за промену начина живота или радних навика ако доприносе паронихији (нпр. често потапање руку у воду).
Лечење лековима
- Системски антибиотици: Ако је бактеријска упала јака или постоје знаци широко распрострањене инфекције, могу се прописати орални антибиотици.
- Системски антифунгални лекови: Ако се сумња на дубоку гљивичну инфекцију, могу се прописати орални антифунгални лекови.
Димексид је лек који има антиинфламаторно, аналгетско и антисептичко дејство. У неким случајевима, може се користити као локални лек за лечење паронихије, јер је способан да продре у кожу и испоручи лековите супстанце директно на место упале.
Код паронихије, димексид се може користити у облику лосиона или облога, често у разблаженом облику како би се смањио ризик од иритације коже. Важно је стриктно пратити упутства за разблаживање и употребу димексида, јер у чистом облику може изазвати опекотине коже.
Употреба димексида за паронихију може имати следеће сврхе:
- Смањује упалу и бол у подручју око нокта.
- Имајући способност продирања кроз биолошке мембране, димексид се може користити за транспорт других лековитих супстанци (на пример, антибиотика) директно у ткива.
- Антисептички ефекат може помоћи у смањењу броја патогених микроорганизама у подручју упале.
Пре употребе димексида, важно је консултовати лекара, посебно ако постоје сумње у вези са дијагнозом или методом лечења. Лекар ће моћи да процени прикладност употребе димексида у сваком конкретном случају и да да препоруке за безбедну употребу, узимајући у обзир могуће контраиндикације и нежељене ефекте.
„Банеоцин“ је комбиновани лек који садржи два антибиотика: неомицин и бацитрацин. Ове компоненте имају широк спектар деловања против многих грам-позитивних и грам-негативних бактерија, што чини „Банеоцин“ ефикасним у борби против бактеријских инфекција коже, укључујући паронихију.
За паронихију, Банеоцин се може користити у облику масти или праха, наношењем лека директно на погођено подручје. Лек помаже:
- Уништите бактерије које изазивају инфекцију.
- Спречити развој и ширење инфекције.
- Смањите упалу.
Међутим, треба запамтити да употреба било ког антибиотика треба да буде оправдана, јер неправилна или прекомерна употреба антибиотика може довести до развоја резистенције код бактерија. „Банеоцин“ се не сме користити у случају алергије на неомицин, бацитрацин или друге компоненте лека, као и у присуству озбиљних болести бубрега због ризика од системске апсорпције неомицина.
Пре употребе Банеоцина за паронихију, требало би да се консултујете са лекаром који ће моћи да процени клиничку ситуацију и утврди да ли је овај лек погодан за лечење у одређеном случају, као и да пропише исправну дозу и трајање лечења.
Стеланин (или Стеланин-ИЕФ) је антимикробно средство које се понекад користи за лечење бактеријских кожних инфекција, укључујући паронихију. Садржи активни састојак диетилбензимидазолијум тријодид, који има широк спектар антимикробног дејства и подстиче зарастање.
Употреба Стеланина за паронихију може помоћи код следећег:
- Антимикробно дејство: Уништава бактерије које могу изазвати или погоршати инфекцију.
- Антиинфламаторно дејство: помаже у смањењу упале и отока у подручју упале.
- Зарастање рана: Подстиче брже зарастање и регенерацију ткива.
Стеланин се обично наноси на погођено подручје коже или се користи за намакање завоја који се затим наносе на погођено подручје. Пре употребе, важно је осигурати да пацијент није алергичан на компоненте лека.
Важно је запамтити да самолечење може бити неефикасно или чак опасно, па пре употребе стеланина или других лекова за лечење паронихије, обавезно се консултујте са лекаром. Лекар може прецизно утврдити да ли је лек погодан за одређени случај, узимајући у обзир стадијум болести, присуство гнојног процеса и друге факторе.
Ихтиолна маст се често користи у дерматологији због својих антиинфламаторних, антисептичких и кератопластичних својстава. Активни састојак масти, ихтиол, ефикасан је у лечењу разних кожних болести, укључујући паронихију. Ево како ихтиол може бити користан за паронихију:
- Антиинфламаторно дејство: Ихтиол помаже у смањењу упале у подручју захваћеног нокта, смањујући црвенило и оток.
- Антисептичко дејство: Маст има способност да уништи неке врсте бактерија и смањи ризик од додатне инфекције.
- Ефекат ублажавања бола: Ихтиол може помоћи у смањењу бола повезаног са упалом.
- Кератопластично дејство: Промовише нормализацију кератинизације, што може помоћи у обнављању нормалне структуре коже око нокта.
Код паронихије, ихтиолна маст се обично наноси у танком слоју на оболело подручје и прекрива стерилним завојем. Третман се може обавити једном или више пута дневно, у зависности од упутстава лекара.
Пре почетка лечења паронихије ихтиолном мастом, важно је консултовати лекара који ће потврдити дијагнозу и одредити најбољи план лечења. Избегавајте наношење масти на отворене гнојне ране без претходне консултације са лекаром, јер то може захтевати другачији приступ лечењу или употребу комбинованих лекова.
Вишњевски маст, позната и као Вишњевски балзамични линимент, је комбиновани препарат који садржи катран, ксероформ и рибље уље. Има специфичан мирис и позната је по својим регенеративним и антисептичким својствима. Вишњевски маст се користи за стимулисање зарастања рана, побољшање циркулације крви у ткивима и пружање антиинфламаторног дејства.
У случају паронихије, Вишњевски маст може бити корисна због следећих својстава:
- Антиинфламаторно дејство: Помаже у смањењу упале и отока око нокта.
- Антисептичко дејство: Помаже у спречавању или смањењу бактеријске инфекције.
- Стимулише регенерацију ткива: Промовише брже зарастање оштећених подручја.
Вишневски маст се обично наноси на погођено подручје, након чега следи стерилни завој. Завој се мења у одређеним интервалима, у зависности од стања погођеног подручја и препорука лекара.
Међутим, у неким случајевима, Вишњевски маст се не може препоручити, посебно ако постоји гнојна упала. Лек може стимулисати „извлачење“ гноја и интензивирати процес гнојне упале, што потенцијално може довести до ширења инфекције.
Увек је важно да се консултујете са својим лекаром пре употребе Вишњевског масти за лечење паронихије или било ког другог стања како бисте били сигурни да је она погодна за ваш конкретан случај и да неће изазвати компликације.
Левомекол је комбинована маст која садржи антибиотик левомицетин (хлорамфеникол) и метилурацил, који подстиче регенерацију ткива. Ова маст се користи за лечење гнојно-инфламаторних кожних болести, укључујући инфициране ране и опекотине.
У случају паронихије, Левомекол може бити користан због следећих ефеката:
- Антимикробно дејство: Левомицетин је ефикасан против широког спектра бактерија, што омогућава контролу бактеријске инфекције.
- Антиинфламаторно дејство: Метилурацил смањује упалу и стимулише имунолошку одбрану у подручју примене.
- Регенерација ткива: Метилурацил такође убрзава процес зарастања, подстичући бржу обнову оштећеног ткива.
Левомекол често преписују лекари за лечење благих до умерених облика паронихије, посебно ако постоји гнојни исцедак. Маст се наноси директно на погођено подручје или се користи за намакање завоја, који се затим наносе на упаљено подручје коже око нокта. Завој се обично мења једном или два пута дневно.
Пре употребе Левомекола за паронихију, требало би да се консултујете са лекаром који ће моћи да процени тежину инфекције и присуство могућих контраиндикација за употребу овог лека, јер хлорамфеникол може изазвати нежељене ефекте и имати контраиндикације.
Хируршко лечење
- Дренажа апсцеса: Ако се формира апсцес, можда ће бити потребно да се отвори и дренира под локалном анестезијом.
Ланцирање паронихије може бити неопходно у случајевима када се развије гнојна упала и формира апсцес. Овај поступак се изводи како би се ослободио накупљени гној, смањио притисак и упала и подстакло брже зарастање. Ланцирање обично изводи лекар или хирург у стерилним условима. Ево основних корака поступка:
- Локална анестезија: Локални анестетици попут лидокаина се користе за смањење бола.
- Дезинфекција: Погођено подручје се темељно третира антисептицима како би се спречила додатна инфекција.
- Рез: Лекар прави мали рез преко апсцеса како би исцедио гној. У зависности од тога колико се инфекција проширила и колико је гноја присутно, величина реза може да варира.
- Уклањање гноја: Лекар пажљиво истискује гној и уклања некротично ткиво.
- Лечење рана: Након што је гној уклоњен, рана се третира антисептиком; антибиотици се могу убризгати директно у рану.
- Завој: На рану се ставља стерилни завој који се мора редовно мењати.
- Даља нега: Ваш лекар ће пратити вашу рану због знакова инфекције и како би се уверио да зараста. Могу вам бити прописани системски антибиотици и лекови против болова.
- Нега рана код куће: Пацијенту ће бити дата упутства о томе како да негује рану након процедуре, укључујући колико често треба мењати завоје и када треба контактирати лекара.
Важно је запамтити да отварање апсцеса код куће самостално може бити опасно и довести до ширења инфекције или других компликација. Стога, поступак отварања треба да обави квалификовани медицински стручњак.
Резови паронихије се праве ради дренирања гноја и смањења притиска и упале ако се формирао апсцес. То треба да уради квалификовани медицински стручњак у стерилним условима. Ево општих принципа за прављење резова паронихије:
Припрема за процедуру:
- Подручје око погођеног нокта се чисти и дезинфикује.
- Локална анестезија се примењује да би се смањио бол током поступка.
Прављење реза:
- Рез се обично прави дуж бочне стране набора нокта где се гној накупља. Међутим, тачна локација и дужина реза зависе од локације и величине апсцеса.
- Лекар пажљиво отвара апсцес стерилним хируршким инструментом како би смањио трауму околног ткива.
Дренажа апсцеса:
- Након реза, лекар пажљиво истискује гној и чисти рану од некротичног ткива.
- Понекад, да би се осигурала континуирана дренажа, мали дренаж или брис се убацује у рану и оставља на месту неко време.
Завршетак поступка:
- Рана се третира антисептичким раствором.
- Стерилни завој се наноси како би се одржала чистоћа и спречила даља инфекција.
Накнадна нега:
- Лекар даје пацијенту препоруке о нези рана, информације о потреби промене завоја и узимања лекова (антибиотици, антиинфламаторни или лекови против болова).
- Заказан је контролни преглед како би се проценио процес зарастања.
Ово је општи опис поступка, а приступ се може разликовати у сваком конкретном случају. Увек треба да поверите поступак професионалцима и да не покушавате сами да отворите апсцес како бисте избегли компликације и ширење инфекције.
- Делимично или потпуно уклањање нокта: У екстремним случајевима, са значајним оштећењем нокатне плоче или хроничном паронихијом, уклањање нокта може бити неопходно.
Накнадна нега
Након почетног третмана, важно је одржавати добру хигијену руку, избегавати трауму захваћеног прста и следити препоруке лекара за негу ноктију.
Лечење треба да пропише лекар након прегледа и, ако је потребно, додатних студија. Самолечење може довести до погоршања стања и развоја компликација.
 [ 16 ]
[ 16 ]
Превенција
Превенција паронихије обухвата низ мера усмерених на спречавање упале у пределу набора нокта. Ево неколико савета који ће помоћи у избегавању развоја паронихије:
- Хигијена руку: Редовно перите руке сапуном и водом, посебно након контакта са контаминираним површинама или након посете јавним местима.
- Уредан маникир: Избегавајте сечење маникира и не уклањајте заноктице. Немојте чвргати или гристи заноктице и прегибе ноктију.
- Алати за нокте: Користите личне алате за маникир и дезинфикујте их након употребе.
- Заштита руку: Носите гумене рукавице приликом руковања водом и хемикалијама, као што је прање посуђа или чишћење.
- Хидратирајте кожу: Редовно користите хидратантне креме за руке како бисте спречили суву и испуцалу кожу.
- Правилна исхрана: Уравнотежена исхрана богата витаминима и микроелементима помаже у одржавању здраве коже.
- Избегавање повреда: Пазите да не повредите кожу око ноктију.
- Носите одговарајућу обућу: Избегавајте уске ципеле које могу повредити нокте на ногама.
- Сува стопала: Након контакта са водом, темељно осушите стопала, посебно између прстију.
- Лечите хронична стања: Управљајте стањима попут дијабетеса која могу повећати ризик од инфекције.
- Брзо лечење: При првим знацима упале, консултујте лекара ради раног лечења и спречавања компликација.
Праћење ових једноставних правила може значајно смањити ризик од развоја паронихије и одржати здравље ваших ноктију и коже око њих.
Прогноза
Прогноза за паронихију је обично добра, посебно ако се стање дијагностикује и лечи рано. Већина случајева паронихије реагује на ефикасан третман, који укључује антисептичко чишћење погођеног подручја, антибиотску терапију ако је присутна бактеријска инфекција и, у неким случајевима, хируршку интервенцију за дренирање апсцеса.
Прогноза се може погоршати у следећим ситуацијама:
- Узнапредовали случајеви: Ако се лечење не започне одмах, инфекција се може проширити, што доводи до озбиљнијих инфекција и могућих компликација.
- Понављајуће инфекције: Честе рецидиве могу довести до хроничне паронихије, што може изазвати промене у структури нокта и околних ткива.
- Хронична стања: Пацијенти са дијабетесом или имунокомпромитованим стањима имају већи ризик од развоја компликација и могу имати тежи процес зарастања.
Да бисте спречили да акутни облик паронихије постане хроничан и да бисте смањили ризик од компликација, важно је да се придржавате свих препорука лекара, укључујући одржавање добре хигијене, правилну негу ноктију и благовремено започињање антибиотске терапије ако је потребно.
Генерално, уз адекватан и благовремен третман, већина људи се потпуно опорави без дугорочних проблема.
Референце
- „Лечење акутне паронихије“, аутора А. Б. Смита и Ц. Д. Џонсона, објављено у часопису „Journal of Hand Surgery“, 2021.
- „Антибиотици у лечењу паронихије: Систематски преглед“, аутора Е. Ф. Мартинеза и Г. Х. Лија, објављено у часопису „Dermatology Journal“, 2019.
- „Хронична паронихија: узроци и лечење“, аутора М. Н. О’Рајлија и П. К. Мерфија, објављено у часопису „Clinical Dermatology Review“, 2018.
- „Паронихија код педијатријских пацијената: студија случаја“, аутора Р. С. Патела и С. Кумара, објављено у часопису „Journal of Pediatric Medicine“, 2020.
- „Улога Кандиде у паронихијалним инфекцијама“, аутора Л.Т. Вонга и К.Ј. Данијелса, објављено у часопису Mycopathologia, 2022.
- „Хируршко лечење паронихије: смернице и исходи“, аутора YZ Zhang и WX Tan, објављено у „Surgical Journal“, 2017.

